El diagnóstico de la enfermedad pericárdica sigue siendo un desafío clínico y requiere la integración de la historia médica,
la exploración física,
analítica sanguínea,
y en ocasiones mediciones hemodinámicas invasivas y/o biopsia pericárdica.
La US TRANSTORÁCICA es la técnica de primera línea en el examen de pacientes con sospecha de enfermedad pericárdica; sin embargo,
el TC cardíaco y la RM son las mejores alternativas por su excelente delineación de la anatomía pericárdica y su mejor caracterización tisular.
El TC MULTIDETECTOR CON SINCRONIZACIÓN CARDÍACA puede minimizar los artefactos relacionados con el movimiento cardíaco,
lo que mejora la visualización de los senos y recesos pericárdicos y reduce por tanto el riesgo de malinterpretación con patología.
Permite además un estudio del árbol arterial coronario y del resto del corazón,
incluyendo un análisis funcional cardíaco.
Además es la modalidad de elección para demostrar calcificación pericárdica.
La RM proporciona una mayor resolución de contraste comparada con el TC y,
como resultado,
una mejor caracterización tisular.
Otra ventaja es su capacidad para demostrar invasión miocárdica en casos de patología tumoral.
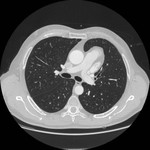
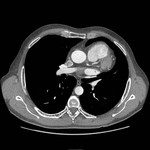
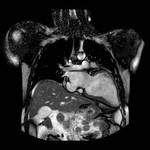
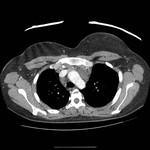
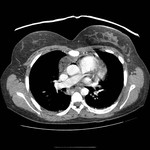
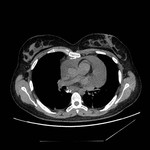
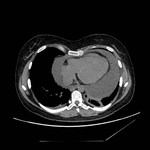
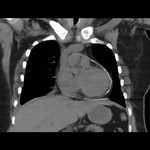
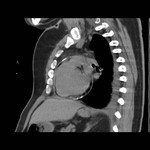
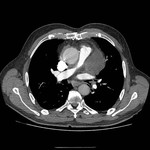
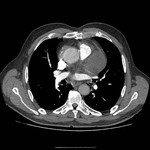
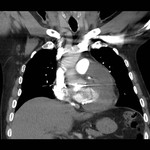
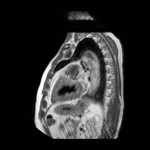
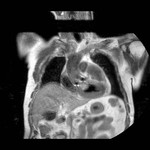
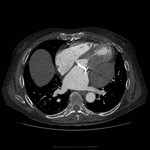
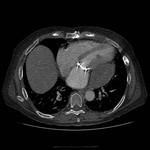
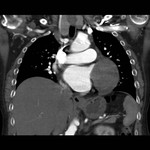
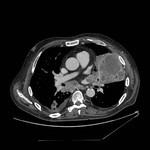
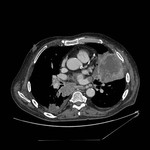
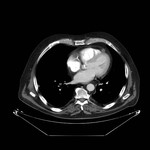
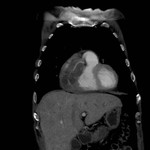
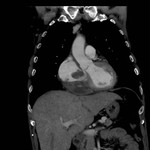
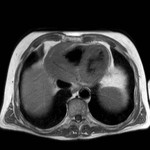
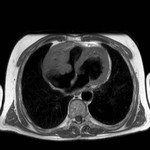
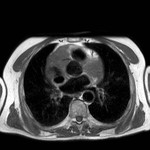
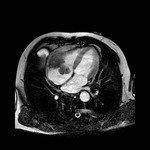
IMAGEN DEL PERICARDIO NORMAL Fig. 1 Fig. 2
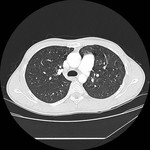
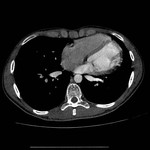
El pericardio normal se visualiza en CT y RM como una fina estructura curvilínea que sigue el contorno miocárdico y está rodeada por una variable cantidad de tejido graso epicárdico.
Típicamente se visualiza mejor a lo largo del ventrículo derecho ( VD),
siendo difícil de discernir a lo largo de la pared lateral y posterior del ventrículo izquierdo (VI).
El grosor normal del pericardio varía de 1.2 a 1.7 mms en RM y de 0.7 a 2 mms en TC.
Estos valores ligeramente sobreestiman a los obtenidos en estudios de cadáveres.
Las diferencias pueden explicarse por la resolución espacial y temporal limitadas de ambas técnicas,
que no permiten discriminar entre las capas pericárdicas y el componente fluido.
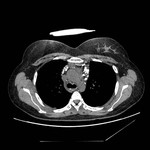
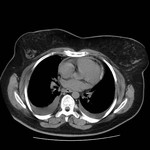
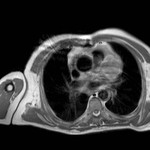
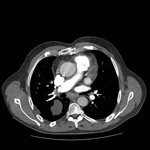
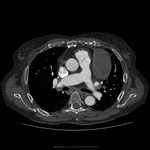
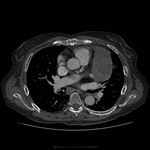
Los senos y recesos pericárdicos son frecuentememte demostrados en TC Fig. 3 y RM.
La mayoría de recesos son lineales si no están llenos de fluido y en forma de banda cuando aumenta el contenido líquido.
Sin embargo pueden adoptar morfología triangular,
ovoidea,
hemisférica o formas irregulares.
1/ ENFERMEDAD PERICÁRDICA CONGÉNITA
QUISTE PERICÁRDICO
Se visualiza en TC y RM como una estructura encapsulada,
llena de líquido,
sin septos ni nódulos y que está adherida al pericardio.
En raras ocasiones puede ser pediculada.
Se localiza más frecuentememte a nivel del ángulo cardiofrénico derecho ( 70%) y menos frecuentememte en el izquierdo ( 20%).
DIVERTÍCULO PERICÁRDICO
Saculación focal del saco pericárdico,
que puede diferenciarse de un quiste congénito por la presencia de una comunicación directa con la cavidad pericárdica,
usualmente identificada por cambios en el tamaño del quiste con la posición del paciente.
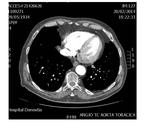
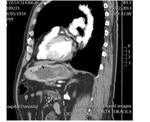
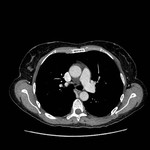
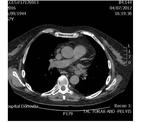
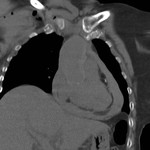
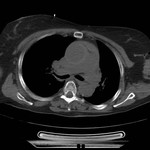
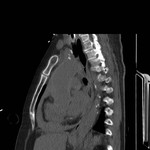
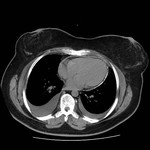
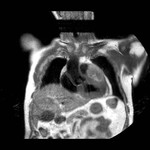
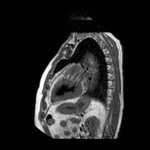
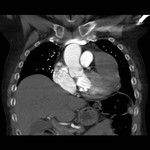
DEFECTO PERICÁRDICO ( Fig. 5 Fig. 6 Fig. 7 ) ( Fig. 8 Fig. 9 Fig. 10 Fig. 11 Fig. 12 Fig. 13 Fig. 14 )
Un defecto congéntito del pericardio es una anomalía extremadamente rara que ocurre como consecuencia de la atrofia prematura de las venas cardinales supliendo los pliegues pleuropericárdicos durante la embriogénesis,
con el consiguiente fallo en el desarrollo del pericardio.
Puede ser parcial ( más frecuente) o bien una ausencia completa del pericardio.
Los defectos parciales son más frecuentes que los totales,
y el lado izquierdo se afecta con mayor frecuencia que el derecho.
Aunque los pacientes están generalmente asintomáticos,
la sintomatología puede surgir si se produce un atrapamiento o incarceración de alguna estructura cardíaca a través del defecto pericárdico.
Se han descrito herniación de la orejuela izquierda con infarto de dicho apéndice.
La arteria coronaria izquierda puede ser también potencialmente comprimida con la consiguiente isquemia .
En un tercio de casos los defectos del pericardio se asocian a otras anomalías congénitas: quistes broncogénicos,
defecto septal ventricular,
ductus persistente o hernia diafragmática.
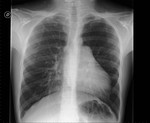
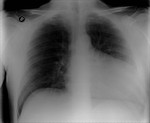
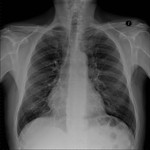
En la RX DE TÓRAX,
un defecto pericárdico izquierdo causa un típico desplazamiento cardíaco hacia la izquierda y una muesca aórtica,
con la tráquea en línea media.
El problema en el TC y RM es la incapacidad de estas técnicas en visualizar el pericardio en esta zona del corazón.
Por tanto,
el diagnóstico se debe basar en otros signos,
como la posición anómala de las estructuras cardíacas ( excesiva levorotación ) o la indentación cardíaca a nivel del defecto.
Otro signo de interés es demostrar interposición pulmonar entre la aorta y la arteria pulmonar principal y,
ocasionalmente,
bulging de la orejuela izquierda a través del defecto.
Ya que la herniación es a menudo intermitente,
los cambios posicionales ( decúbito lateral izquierdo) pueden ayudar en el diagnóstico.
2/ ENFERMEDAD PERICÁRDICA ADQUIRIDA
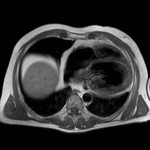
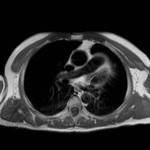
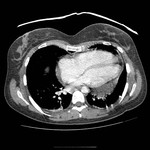
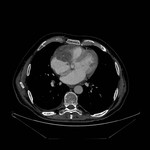
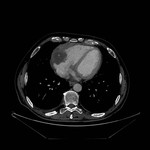
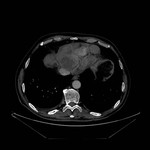
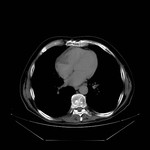
DERRAME PERICÁRDICO ( Fig. 15 Fig. 16 Fig. 17 Fig. 18 ) ( Fig. 19 Fig. 20 Fig. 21 Fig. 22 Fig. 23 Fig. 24 )
Las causas son variadas: insuficiencia caríaca,
renal y hepática,
inflamación,
infección,
neoplasias,
trauma e infarto de miocardio.
La imagen es a menudo necesaria para confirmar su presencia,
severidad,
caracterización del fluido ( transudado vs exudado ),
para excluir inflamación pericárdica,
para determinar el efecto hemodinámico sobre el corazón y para guiar la pericardiocentesis.
En TC derrames de valores de atenuación altos,
mayores que el agua,
hacen pensar en hemopericardio ,
malignidad,
exudado purulento o derrame secundario a hipotiroidismo.
Derrames de baja atenuación se han descrito en casos de quilopericardio.
En RM,
los trasudados típicamente presentan hiposeñal en secuencias T1 e hiperseñal en T2.
Los exudados con alta concentración proteica y alto contenido celular presentan señal alta en T1 e hiposeñal en T2.
El hemopericardio se caracteriza en RM por la hiperseñal en T1.
TAPONAMIENTO CARDÍACO
Condición causada por el acúmulo de fluido,
sangre,
pus o gas ,
aumentando la presión pericárdica y pudiendo llevar a un shock cardiogénico.
Requiere un tratamiento urgente.
La acumulación rápida ya sea de una cantidad pequeña puede elevar la presión pericárdica de forma importante y ser letal,
mientras que el acúmulo lento de una cantidad considerable de fluido puede ser bien tolerado.
El diagnóstico es clínico y se confirma con la US,
siendo el papel de la TC y RM limitados.
Por último hay que diferenciar el taponamiento cardíaco de la pericarditis constrictiva con derrame.
En este último caso,
la sintomatología está causada por un pericardio patológico no compliante más bien que por el propio derrame.
En la fase de resolución del taponamiento puede existir hallazgos de constricción ,
tras pericardiocentesis o con derrames organizados.
PERICARDITIS INFLAMATORIA
La etiología es muy variada y excede el objetivo de este estudio.
La historia natural de la pericarditis aguda es normalmente benigna,
respondiendo favorablemente a drogas antiinflamatorias no esteroideas.
Ocasionalmente puede progresar a pericarditis esclerosante crónica,
que se caracteriza por depósito de fibroblastos y colágeno conduciendo a una pericarditis fibrosante ( pericarditis constrictiva).
Si bien la US se considera la modalidad de elección,
en casos necesarios se realizará TC y RM.
En TC se puede evidenciar un engrosamiento de las capas pericárdicas con realce tras el contraste intravenoso.
En las formas crónicas,
las capas del pericardio tienden a engrosarse y los derrames pueden locularse secundariamente a adhesiones.
En RM además de las secuencias morfológicas,
se usan estudios con contraste para demostrar inflamación pericárdica ( como ha sido recientemente publicado ).
El realce del pericardio refleja histológicamente inflamación y se correlaciona con elevados marcadores inflamatorios.
PERICARDITIS CONSTRICTIVA ( Fig. 25 Fig. 26 Fig. 27 Fig. 28 )
Refleja una condición en la que la compliance pericárdica está disminuida.
La etiología cubre desde causas infecciosas ( particularmente TBC) hasta formas postradioterapia y postquirúrgicas,
que hoy en día son más frecuentes.
El diágnóstico en la actualidad sigue suponiendo un desafío.
La RM es una técnica muy completa en el diagnóstico salvo en la demostración de calcificaciones pericárdicas ( excelentemente demostradas por TC ).
Ambas técnicas evidencian un engrosamiento generalizado del pericardio con o sin presencia de calcificaciones.
Actualmente la presencia de calcificación pericárdica es menos frecuente por la disminución de la incidencia de la TBC a expensas de las causas yatrogénicas.
Es fundamental la diferenciación con la cardiomiopatía restrictiva,
con un tratamiento diferente,
siendo la pericardiectomía el tratamiento adecuado en la pericarditis constrictiva .
El TC es capaz de demostrar incluso cantidades muy pequeñas de calcio y detectar complicaciones como la extensión intramiocárdica del proceso fibrocalcificante,
que puede poner en peligro el éxito de la pericardiectomía.
3/ MASAS Y PSEUDOMASAS PERICÁRDICAS
La historia clínica es un pilar fundamental para estrechar el diagnóstico diferencial. En pacientes con enfermedad neoplásica conocida,
una lesión pericárdica será probablemente de origen metastásico.
Si existen antecedentes de radioterapia puede tratarse de fibrosis del pericardio.
En pacientes con antecedente de esternotomía ,
un hematoma o proceso infeccioso puede comportarse como una pseudomasa.
Y por último,
procesos como una pericarditis pueden también simular una neoplasia.
LA IMAGEN juega un papel fundamental en el diagnóstico.
La primera aproximación suele comenzar con una Rx de tórax o la US transtorácica.
La Rx de tórax puede mostrar una cardiomegalia,
alteración del contorno mediastínico o una masa mediastínica.
La US tiene evidentes limitaciones,
con una mayor sensibilidad de la US transesofágica.
La TC evidencia la localización del tumor,
su relación con las estructuras de vecindad y la invasión de estructuras vitales.
También contribuye a acotar el diagnóstico diferencial caracterizando la masa en base a sus valores de atenuación o a su patrón de realce.
También valorará la presencia de enfermedad metastásica locoregional o a distancia.
La RM tiene una mayor resolución de contraste que la TC ,
con una mejor caracterización tisular .
Otra ventaja es la posibilidad de valoración funcional de la neoplasia.
El PET-TC puede contribuir al estadiaje ,
demostrando metástasis a distancia o diseminación loco-regional.
HEMATOMA PERICÁRDICO Y GASOMA ( Fig. 29 Fig. 30 Fig. 31 Fig. 32 Fig. 33 Fig. 34 Fig. 35 Fig. 36 ) ( Fig. 37 Fig. 38 Fig. 39 Fig. 40 Fig. 41 Fig. 42 Fig. 43 )
Los hallazgos de imagen en TC y RM dependen de la edad de la colección.
La RM es de gran ayuda en el diagnóstico del hematoma pericárdico,
ya que tiene una señal de intensidad característica en T1 y T2.
Los hematomas subagudos ( 1-4 semanas ): tienen una señal heterogénea,
con áreas de alta señal en T1 y T2.
Los hematomas organizados crónicos pueden mostrar en T1 y en secuencias eco de gradiente un anillo periférico de baja señal y focos internos de hiposeñal representando calcificación,
fibrosis o depósitos de hemosiderina.
Los pseudoaneurismas coronarios o ventriculares pueden parecerse pero la no captación del contraste intravenoso por los hematomas diferencia ambas entidades.
El gasoma o granuloma a cuerpo extraño pericárdico ( esponja quirúrgica ) : debe sospecharse al igual que el hematoma,
en pacientes con historia de cirugía cardíaca.
NECROSIS GRASA PERICÁRDICA
Entidad benigna de causa desconocida que se manifiesta con dolor torácico repentino que simula un infarto de miocardio o embolia pulmonar.
El dolor suele autolimitarse en 3-7 días .
Generalmente son pacientes moderadamente obesos.
La Rx DE TÓRAX : evidencia un aumento de densidad bien definido a nivel paracardíaco.
La TC : muestra una masa epi-pericárdica de grasa encapsulada,
de localización anterior,
con cambios inflamatorios o necrosis.
Se recomienda ante la sospecha el tratamiento con antiinflamatorios o con una actitud expectante hasta la mejoría e incluso la desaparición de la lesión.
Los cambios patológicos típicos de la necrosis grasa pueden ser vistos en otras regiones del organismo y son comunes en la mama y los apéndices epiploicos.
NEOPLASIAS PERICÁRDICAS
METÁSTASIS PERICÁRDICAS Fig. 44 Fig. 45 Fig. 46
Son mucho más frecuentes que los tumores primarios.
Pueden llegar al pericardio vía linfática,
hematógena o invadir directamente desde el pulmón o mediastino.
Las fuentes más frecuentes son los tumoes de mama y pulmón,
seguidos de los linfomas y melanomas.
La afectación metastásica pericárdica se sospecha en TC ante la presencia de derrame y un pericardio irregularmente engrosado o una masa pericárdica.
Los derrames hemorrágicos secundarios a metástasis usualmente tienen hiperseñal en RM.
La mayoría de neoplasias tienen hiposeñal en T1 e hiperseñal en T2.
El melanoma metastásico es una excepción,
por la alta señal en T1 de la melanina.
Los nódulos metastásicos se realzan generalmente tras el contraste intravenoso.
NEOPLASIAS PRIMARIAS
Entre los tumores BENIGNOS destacan el lipoma,
lipoblastoma,
teratoma,
fibroma,
hemangioma,
paraganglioma ( una minoría pueden ser localmente invasivos o incluso tener metástasis a distancia ) y el pseudotumor inflamatorio.
Entre los tumores MALIGNOS destacan el mesotelioma,
los sarcomas primarios (angiosarcoma,
sarcoma sinovial,
fibrosarcoma,
liposarcoma,
rabdomiosarcoma,
y sarcoma indiferenciado ) y el linfoma.
Generalmente será necesaria la biopsia para obtener un diagnóstico.
Nos detendremos dentro de los tumores primarios en los linfomas.
LINFOMA PERICÁRDICO-CARDÍACO ( Fig. 47 Fig. 48 Fig. 49 Fig. 50 Fig. 51 Fig. 52 Fig. 53 Fig. 54 Fig. 55 Fig. 56 Fig. 57 )
La mayoría son linfomas de células grandes difuso tipo B.
La afectación secundaria del miocardio en pacientes con linfoma sistémico es bien conocida.
En contraste,
el linfoma primario cardíaco y del pericardio es raro,
supone un 1.3% de todos los tumores cardíacos primarios y sólo un 0.5% de los linfomas extranodales en autopsia.
La prevalencia ha aumentado en los últimos años debido a los desórdenes linfoproliferativos relacionados con el virus de Epstein-Barr,
que se encuentran en pacientes con síndrome de inmunodeficiencia adquirida y en receptores de transplantes; pero ,
a pesar de ello,
un considerable número de casos ocurren en pacientes inmunocompetentes.
Los linfomas cardíacos más frecuentemente se presentan como masas infiltrativas mal delimitadas en el miocardio,
a menudo con un derrame pericárdico asociado.
Aunque el diagnóstico inicial de una masa cardíaca se realiza en muchos casos con US,
se precisará TC y RM ( gracias a su superior resolución tisular y de contraste ) para una mejor caracterización del tumor y evaluación de la extensión de la afectación.
En TC frecuentemente se manifiestan como masas epicárdicas o miocárdicas infiltrativas,
iso o hipoatenuantes al miocardio.
Presentan un realce heterogéneo tras el contraste intravenoso.
Un curioso hallazgo del linfoma cardíaco es la tendencia del tumor a extenderse a lo largo de las superficies epicárdicas del corazón,
rodeando estructuras adyacentes,
incluso las arterias coronarias y la raíz aórtica.
Frecuentemente también siguen a lo largo del surco aurículo-ventricular y afectan a la base del corazón.
La RM permite una mejor valoración de la extensión miocárdica e infiltración pericárdica,
debido a su superior capacidad de caracterización tisular y alta resolución espacial.
Las masas pueden aparecer relativamente hipointensas en T1 e hiperintensas en T2; sin embargo,
la apariencia es variable y la isointensidad en relación al miocardio no es infrecuente.
El realce tras el contraste puede ser homo o heterogéneo.
Las secuencias de realce tardío con supresión de la señal del miocardio ayudan a valorar la extensión tumoral.
Cuando la infiltración se extiende más allá del miocardio,
la aurícula derecha se afecta con mayor frecuencia,
con subsecuente extensión venosa conduciendo a trombosis de VCS o VCI.
Menos frecuente es la infiltración de cavidades izquierdas.
No infrecuentemente se asocia a engrosamiento o derrame pericárdico.
El derrame puede ser grande y resultar en taponamiento.
Las técnicas de MEDICINA NUCLEAR pueden ayudar.
La captación de GALLIO 67 es inespecífica,
pero la acumulación marcada cardíaca sin evidencia de captación extracardíaca puede apuntar hacia el diagnóstico.
Por ultimo,
en el control de respuesta a la quimioterapia se puede usar una combinación de RM- Gadolinio y PET.