El cambio en la distribución demográfica,
debido al envejecimiento de la sociedad,
así como el desarrollo de la cirugía,
con más complejas técnicas y mejores materiales ,
han dado lugar a un drástico aumento en el número y variedad de prótesis y dispositivos articulares implatandos y por tanto a la frecuencia con el radiólogo se enfrenta a exploracines orientadas a su evaluación.
La radiología simple supone la técnica fundamental para la evaluación inicial,
seguimiento rutinario y estudio de posibles complicaciones en este grupo de pacientes.
Repasaremos las articulaciones más frecuentemente substituidas (cadera,
rodilla y hombro)
1-Cadera:
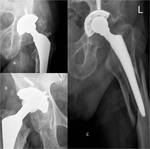
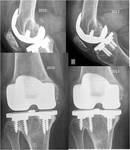
Las prótesis modernas y en particular las de cadera son modulares Fig. 2 ,
de esta forma tanto el componente acetabular como el femoral se pueden personalizar y ajustar en función de las características del paciente.
Actualmente se utilizan mayoritariamente el tipo metal en polivinio en que la porción acetabular suele llevar un recubrimiento de polietileno mientras que la femoral consta de una cabeza metálica ó de cerámica y un vástago metálico,
de cromo,
cobalto ó titanio.
las próstesis de superficie y totales del tipo metal en metal (sin polivinilo),
son desaconsejadas en la actualidad debido a las reacciones adversas a las partículas metálicas.
Pueden ser cementadas ó no aunque la tendencia es a utilizar la menor cantidad (o nula) de cemento.
En la fijación acetabular se utiliza la menor cantidad posible de tornillos.
El vástago femoral incorpora una zona recubierta de hidroxiapatita o rugosa que facilita la integración ósea,
en la actualidad la mayor parte de las prótesis incorporan esta zona sólo en la región proximal con objeto de remedar con mayor exactitud la fisiología normal y disminuir la pérdida de hueso proximal (stress shielding).
Las protesis de superficie se utilizan en pacientes jóvenes con acividad física importante y con buen stock óseo,
este tipo de prótesis cpreservan la mayor parte de la estructura ósea facilitando revisiones futuras.
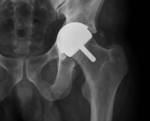
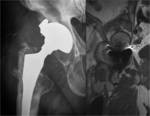
Fig. 1
Apariencia normal
La protesis adecuadamente posicionada debe ser lo más parecida posible a la anatomía normal.
La proyección radiográfica básica es la AP,
se utiliza la línea transisquial como referencia para medir el ángulo de inclinación lateral del componente acetabular (normal 30-50º).
También es útil para medir posibles dismetrías (hasta 1 cm es aceptable).
El centro de rotación de la cabeza (medido entre el centro de la cabeza y un punto de referencia nos indica el desplazamiento lateral de la prótesis (mal tolerado y que predispone a la luxación).
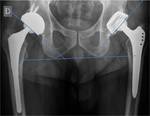
Fig. 2
Con proyecciones radiográficas convencionales resulta dificil de medir el ángulo de anteversión (5-25º)
Es admisible un halo radiolúcido en torno a la prótesis de hasta 2 mm siempre que no aumente en controles sucesivos,
se debe a la formación de tejido fibroso y aparece en ciertas localizaciones.
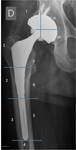
Las zonas de Gruen (1) y de Lee (2) distinguen en el acetábulo 3 localizaciones y 7 en el femur siendo un hallazgo normal en la zona I de acetábulo y 1y7 en el fémur. Fig. 3
Alteraciones en estas referencias dan lugar a malposicionamientos que actúan como factores que determinan complicaciones o fracaso de la prótesis (luxaciones,
fracturas,
limitaciones del movimiento).
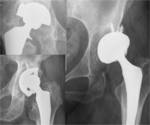
Fig. 4
COMPLICACIONES
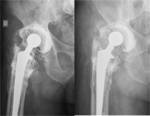
Aflojamiento
Es la causa más frecuente de fracaso,
las radiolucencias superiores a 2mm aumentan de forma progresiva en el año posterior a la cirugía.
Es fundamental la comparación en estudios sucesivos ya que pequeños desplazamientos pueden pasar desapercibidos,
la migración del componente protésico o incluso movilización en estudio bajo fluoroscopia son signos radiológicos definitivos.
Fig. 5 Fig. 6
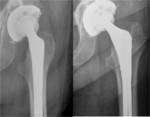
Infección
Es la 2ª causa de fracaso protésico con una tasa entre 1,5 y el 3 %,
dificil de diagnósticar mediante radiografía simple,
suele manifestarse como areas radiolúcidas periprotésicas,
mal definidas y que aumentan progresivamente.
Amenudo son infecciones de baja actividad y evolución muy larvada,
en casos más agresivos se manifiestan con apariencias más agresivas,
osteolisis irregular,
destrucción cortical y reacción perióstica.
Fig. 7
Dada la dificultad para su diagnóstico a menudo requiere el uso de exploraciones radiológicas complementarias así como gammagrafía y aspiración con cultivo de cualquier colección sospechosa.
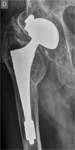
Enfermedad por partículas
Es una respuesta histiocítica,
se produce como resultado de la reacción a cualquiera de los componentes de la artroplastia.
Actualmente se observa sobre todo en las caderas no cementadas como reacción a las partículas de polietileno.
Suele manifestarse de 1 a 5 años tras la cirugía.
Estas lesiones se presentan como radiolucencias periprotésicas y muestran un festoneado endóstico que ayuda a diferenciarla de la infección aunque el diagnóstico diferencial no es siempre posible.
La característica principal es que no produce respuesta ósea secundaria. Fig. 8
Las prótesis metal en metal pueden poducir en el proceso de desgaste multitud de partículas metálicas de muy pequeño tamano dando lugar a un complejo de entidades que se engloban dentro del término reacciones adversas aloas partículas metálicas (metalosis,
pseudotumores,
ALVAL),
generalmente afectan exclusiva ó predominantemente a las partes blandas por lo que la radiología es de utilidad limitada,
en casos muy avanzados se puede manifestar como lesiones líticas por la afectación de partes blandas Fig. 9 ,
también se han descrito aunque más infrecuentemente en prótesis del tipo metal en polivinilo.
Otras complicaciones Fig. 10
Luxacion
Ocurre generalmente en el periodo postoperatorio inmediato siendo menos frecuente a partir de los tres meses del acto quirúrgico en cuyo caso se asume que es debido a un balance muscular incorrecto o a una mala alineación de los componentes protésicos.
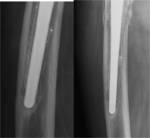
Fracturas
Las fracturas protésicas acontecen en un 1% de las prótesis de cadera y en un 3 % de las prótesis de rodilla.
Formación de hueso heterotópico
Se desarrolla en más del 40 % de las prótesis de cadera y hasta en un 10 % de las de rodilla.
Cuando se establecen puentes óseos pueden limitar de forma importante la movilidad articular.
Se dividen en 3 grados
Grado I: acúmulos de calcificaciones periarticulares.
Grado II: calcificaciones groeras que dejan n espacio articular de al menos 1 cm entre ellas.
Grado III: menos de 1 cm entre las calcificaciones.
Grado IV: anquilosis
2-Rodilla
Sigue principios similares a la de la cadera.
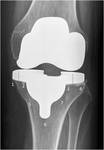
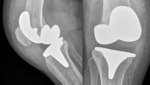
La mayoría de las prótesis de rodilla son totales consisten en un componente metálico femoral y superficies tibiales de polietileno reforzado con metal (que pueden ser cementadas o no cementadas).
Se puede utilizar un botón rotuliano cuando sea necesario.
Existen dos grupos principales de prótesis según se conserve o no el ligamento cruzado posterior.
Generalmente se utiliza este último tipo de prótesis. Fig. 11
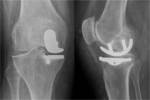
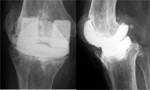
Las prótesis unicompartimentales se utilizan predominantemente para la osteoartritis medial con espacio articular lateral conservados,
se utilizan con baja frecuencia.
Permiten una recupereción más rápida y conservan la mayor parte de la anatomía nativa intacta. Fig. 12
Los espaciadores son dispositivos que se utilizan en las revisiones de prótesis en dos tiempos,
frecuentemente por infecciones,
e incorporan antibióticos,
se implantan temporalmente para impedir la retracción de tejidos y actualmente hay modelos articulados que permiten cierta movilidad. Fig. 15
COMPLICACIONES Fig. 13 Fig. 14 Fig. 15
Al igual que con la cadera,
el aflojamiento aséptico y la infección son las complicaciones más comunes.
También es frecuente el fracaso por desalineación rotacional de la prótesis,
se ha desarrollado un protocolo de valoración mediante TC ya que este tipo de alteración es muy dificil de valorar mediante RX.
(11,12).
Aunque los criterios radiológicos para aflojamiento Fig. 11 no están tan bien establecidos como en la cadera,
se ha establecido (knee Society) un sistema de puntuación. La puntuación para un componente es la suma del grosor máximo de lucencia para cada una de las zonas especificadas.
El componente tibial es el más frecuentemente afectado y se establecen 7 áreas una puntuación de más de 10 implica inminente fracaso,
mientras que una puntuación de menos de 4 sin progresión puede ser considerada como no significativa.(13)
En la prótesis unicompartimental los signos de infección y aflojamiento son similares pero en estos casos puede existir radiolucencia en torno al componente tibial,
constituyendo un hallazgo normal (13).
3-Hombro
La modularidad alcanza en este caso su máxima expresión,
existen múltiples variables que influyen en el tipo de prótesis a implantar siendo de crucial importancia la evaluación preoperatoria ya que el tipo de lesión que condiciona a disfuncion articular,
estado de las estructuras que componen la unidad anatómica así como edad del paciente condicionarán el tipo de prótesis a implantar.
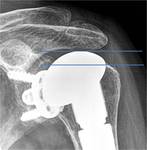
Como principio general enla evaluacion inicial el tallo humeral debe estar centrado en la diáfisis humeral y la altura del componente humeral debe ser de 2-5 mm medido desde la tuberosidad mayor.
Fig. 16 (14).
Existen 4 tipos fundamentales:
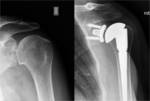
Anatómica total: Fig. 17
Requiere un manguito de los rotadores intacto.
El implante humeral consiste en un vástago humeral en cuyo extremo encaja una superficie esférica de metal.
Se articula con un componente glenoideo de polietileno.
Indicaciones: osteoartritis degenerativa en pacientes mayores de 60 años, artritis inflamatoria,
necrosis avascular,
Charcot,
y artritis post-infecciosa.
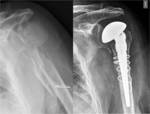
Anatómica parcial: Fig. 18
Requiere glenoides íntegra.
Consiste en el componente humeral de la anatómica total sin un componente glenoideo.
Indicaciones: está indicada en pacientes con fracturas de húmero proximal severas (3 - o 4 partes),
artritis en la que glenoides ósea es
insuficiente para soportar una prótesis,
y la osteonecrosis o la osteoartritis sin la participación glenoidea.
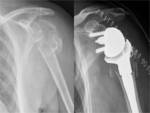
Invertida: Fig. 19
Requiere un músculo deltoides intacto.
Desplaza medialmente el centro de rotación disminuyendo la presión en la cavidad glenoidea y las tasas de aflojamiento.
Puede restaurar la elevación del brazo únicamente con la acción del deltoides. Sin embargo limita la rotación activa externa e interna.
El componente humeral consiste en un vástago metálico cuyo extremo proximal acaba en forma de copa recubierta de polietileno y que se articula con la glenosfera (bola metálica que através de una placa se une a la cavidad glenoidea nativa a través de tornillos)
Indicaciones: artropatía con deficiencia del manguito rotador, hombros con seudoparálisis, reconstrucción tras cirugía oncológica,
fracaso de artroplastia total de hombro con insuficiencia manguito de los rotadores posterior,
fractura en tres ó cuatro partes húmero proximal.
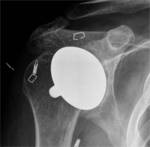
Prótesis de superficie (resurfasing): Fig. 20
Fue introducida para preservar la cabeza humeral en pacientes jóvenes y activos,
mateniendo la inclinación y ángulo de la cabeza humeral nativa. El procedimiento implica el fresado de la porción proximal de la cabeza humeral y fijación de una cubierta metálica sobre el resto de la cabeza del húmero.
Indicaciones: osteonecrosis,
la osteoartritis focal de la cabeza humeral,
artropatía por desgarro,
erosiones focales,
Hill-Sachs,
y defectos condrales focales del húmero.
COMPLICACIONES
Las complicaciones más frecuentes dependen del tipo de prótesis implantada.
Además de complicaciones comunes con el resto de implantes como aflojamiento (más frecuente en el componente glenoideo),
infección (más frecuente en invertidas),
enfermedad por partículas,
luxación,
stress shielding ......
En el caso de las prótesis invertidas aparece el compromiso escapular (notching),
debido a trauma repetitivo producido por la copa humeral sobre el margen inferior de la escápula,
actualmente menos frecuente debido al diseño asimétrico del componente glenoideo.