INTRODUCCION
Ante la presencia de una disminución del espacio articular,
debemos ser capaces de diferenciar si se trata de una artropatía degenerativa o inflamatoria.
En el primer caso la distribución es asimétrica,
con presencia de esclerosis y osteofitos.
La enfermedad degenerativa articular u osteoartritis se clasifica en primaria,
con afectación de las manos,
o secundaria en cualquier articulación,
sobre todo rodillas,
cadera y columna.
En la enfermedad inflamatoria articular existe una disminución del espacio articular simétrica,
erosiones y tumefacción de partes blandas.
La artritis séptica es predominantemente monoarticular.
Dentro de las formas poliarticulares tenemos a la artritis reumatoide (proximal,
sin proliferación ósea) y a las espondiloartropatías seronegativas (distal,
con proliferación ósea).
OSTEOARTRITIS
Es la enfermedad articular que con mayor frecuencia ven los radiólogos.
Se caracteriza por disminución del espacio articular,
esclerosis,
quistes/geodas subcondrales y osteofitos,
con mineralización normal.
Puede existir también erosiones en las articulaciones temporomandibular,
acromioclavicular,
sacroilíaca y sínfisis de pubis.
Tipos:
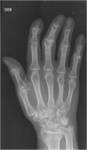
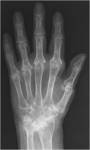
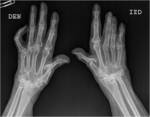
- Primaria: Existe una predisposición familiar y afecta a mujeres de mediana edad.
Las manos son la localización más frecuente (IFD,
IFP y base del pulgar),
con distribución bilateral y simétrica (Fig.1).
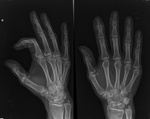
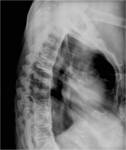
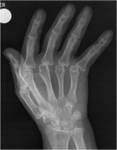
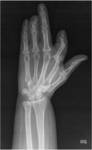
Existe un subtipo denominado osteoartritis erosiva que solo afecta a las manos.
Esta entidad en muy dolorosa y debilitante,
con osteoporosis severa y erosiones centrales (Fig.
2).
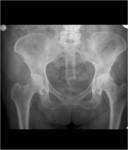
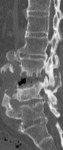
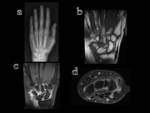
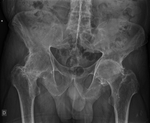
- Secundaria: Su etiología se relaciona con traumatismos u otras entidades como artropatías neuropática o microcristalina.
Puede afectar a cualquier articulación,
sobre todo rodillas,
cadera (Fig.3) y columna.
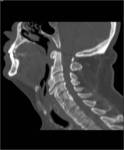
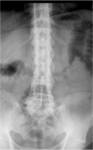
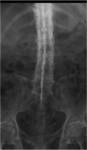
Es importante no confundir la enfermedad degenerativa articular con la hiperostosis esquelética difusa idiopática (HEDI).
Este cuadro no es una artropatía sino un trastorno formador de hueso,
con osificación de tendones y ligamentos.
El espacio discal y/o el espacio articular están preservados.
Existe osteofitosis sin esclerosis ni estrechamiento de espacio articular.
No se relaciona con traumatismos y no suele ser dolorosa ni incapacitante (Fig.
4 y 5).
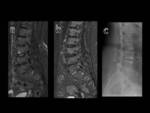
En algunos pacientes en fases tardías de la enfermedad puede formarse una pseudoartrosis vertebral que frecuentemente está precedida de un traumatismo,
que puede ser de carácter leve y pasar desapercibido (Fig.
6).
ARTRITIS SEPTICA
Ante una artritis inflamatoria monoarticular siempre hay que descartar una artritis infecciosa.
En las formas agudas la siembra hematógena es el mecanismo más frecuente.
Los microorganismos responsables suelen ser estafilococos o estreptococos.
Existen formas de evolución subaguda o crónica si la etiología es fúngica o por micobacterias.
En el estudio radiológico se observa engrosamiento de partes blandas periarticulares.
En las fases iniciales no aparecen erosiones y aumenta el espacio articular por derrame.
Posteriormente disminuye dicho espacio de forma uniforme y podemos visualizar erosiones.
Es fundamental el contexto clínico-analítico para el diagnóstico,
con presencia de signos inflamatorios,
fiebre,
leucocitosis,
aumento de VSG etc…
Las localizaciones más frecuentes son: rodilla en niños y adultos,
cadera en niños y esqueleto axial en adultos.
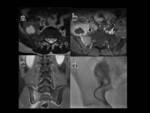
El estudio mediante RM permite confirmar el diagnóstico,
determinar la extensión y detectar la aparición de complicaciones como colecciones organizadas (Fig.
7).
ARTRITIS REUMATOIDE
Se trata de una artropatía de curso crónico y fluctuante.
Afecta a mujeres entre 30 y 60 años con Factor Reumatoide positivo en la mayoría.
Tiene una distribución simétrica,
proximal y bilateral.
Se caracteriza por disminución uniforme de espacio articular,
erosiones marginales,
osteoporosis,
tumefacción de partes blandas,
ausencia de formación de hueso y subluxaciones.
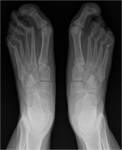
La localización anatómica en orden decreciente de frecuencia es: manos,
pies,
rodillas,
raquis cervical,
hombros y codos.
Característicamente respeta el esqueleto axial (excepto la columna cervical).
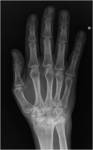
Se afectan las articulaciones interfalángicas proximales (IFP),
metacarpo / metatarsofalángicas (MCF y MTF) y carpo (Fig.
8 y 9).
Puede evolucionar a alteraciones en la alineación con subluxaciones como desviación cubital de MCF (Fig.
10),
deformidad en cuello de cisne (hiperextensión de IFP y flexión de IFD) y deformidad en Boutonniére (flexión de IFP e hiperextensión de IFD).
En AR de larga evolución la artrosis secundaria se superpone con menos esclerosis y osteofitosis,
no proporcionales a la disminución del espacio articular.
Mediante RM podemos detectar erosiones más precozmente,
edema de médula ósea (que precede a las erosiones),
derrame articular y sinovitis (los enfermos con sinovitis tienen más riesgo de desarrollar erosiones en 1-2 años) (Fig.11).
ESPONDILOARTROPATÍAS SERONEGATIVAS
Son un grupo de espondiloartropatías FR negativo y HLA-B27 positivo,
donde incluimos la espondilitis anquilosante,
la espondiloartritis asociada a la enfermedad inflamatoria intestinal,
la artritis psoriásica y la artritis reactiva.
Espondilitis anquilosante y espondiloartritis asociada a la EII: Presencia de sindesmofitos marginales y simétricos (caña de bambú).
Afectación SI bilateral y simétrica (erosión>esclerosis>fusión).
Artritis psoriásica y artritis reactiva: Se observan sindesmofitos no marginales y asimétricos.
Afectación SI unilateral o bilateral asimétrica.
Afectación distal con erosiones proliferativas,
periostitis,
entesitis y tumefacción de blandas.
Existen formas severas con anquilosis y deformidades mutilantes.
ESPONDILITIS ANQUILOSANTE
Mas frecuente en hombres con rango de edad entre 20 y 40 años.
El 96% de los pacientes son HLA-B27 positivo.
Es una artritis de predominio axial (mas osificante que erosiva).
La mineralización es normal antes de la anquilosis,
con osteoporosis después de la misma.
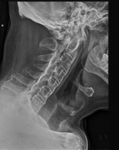
La columna osteoporótica y anquilosada puede sufrir una fractura transvertebral o transdiscal.
Existe formación de hueso subcondral antes de la anquilosis,
con sindesmofitos (apariencia de “columna de bambú”) (Fig.
12),
proliferación ósea (apariencia de “vertebra en cuadro”) y osificación del ligamento vertebral común posterior (signo de la “daga”) (Fig 13).
Las erosiones son pequeñas,
localizadas y poco prominentes.
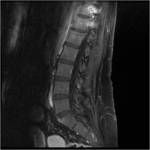
En los cuerpos vertebrales suelen aparecer en el margen anterior o posterior del platillo vertebral. En fases iniciales se observa como focos de osteítis con edema óseo o realce en RM (lesión de Romanus).
Posteriormente se transforman en lesiones escleróticas ( “signo de la esquina brillante”).
La participación inflamatoria de los discos intervertebrales se conoce como espondilodiscitis no infecciosa o lesión de Andersson (Fig.
14).
En la columna dorsal se pueden afectar también las articulaciones costo-vertebrales (Fig.
15).
La evolución es hacia la anquilosis con ausencia de subluxaciones (Fig.
16).
La distribución es bilateral simétrica en SI y raquis (progresión ascendente).
Otras localizaciones menos frecuentes son caderas (Fig.
17),
hombros,
rodillas,
manos y pies.
En la sacroileítis diferenciamos dos tipos de lesiones:
Lesiones inflamatorias agudas:
– Edema óseo y osteitis.
– Sinovitis.
– Entesitis.
– Capsulitis.
Lesiones estructurales:
– Esclerosis subcondral.
– Erosiones.
– Depósito de MO grasa periarticular.
– Puentes óseos o anquilosis.
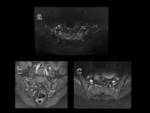
Se requiere la presencia de edema óseo (STIR) u osteítis (T1-SG-GD) para cumplir el criterio de “RM positiva para sacroileítis” (Fig.
18).
ARTRITIS PSORIÁSICA
La artritis puede coincidir con o anteceder a las lesiones cutáneas (10-15% de los pacientes con psoriasis desarrollan artritis psoriásica).
El 60% de los pacientes son HLA-B27.
Se caracteriza por tumefacción fusiforme de partes blandas (“dedo en salchicha”) con mineralización normal.
Existe pérdida acentuada de espacio articular,
proliferación ósea y periostitis.
En las falanges distales,
especialmente en el 1º dedo,
puede existir esclerosis,
entesitis,
periostitis y edema de partes blandas (“falanges de marfil).
Son características las erosiones en “lápiz en copa” (Fig.
19,
20 y 21).
La distribución es bilateral y asimétrica.
Afecta a manos (sobre todo articulaciones IFD e IFP),
pies,
SI y columna toracolumbar (en orden decreciente).
Mediante RM podemos valorar la presencia de osteítis,
edema de médula ósea,
periostitis,
sinovitis,
entesitis y erosiones.
ARTRITIS REACTIVA.
Artritis asociada a conjuntivitis y uretritis.
Suele existir una infección urogenital o entérica seguida de artritis inflamatoria estéril (rango de edad entre 25 y 30 años).
Se observa tumefacción fusiforme de partes blandas,
osteoporosis yuxta-articular precoz con restablecimiento de la mineralización normal,
pérdida uniforme de espacio articular,
proliferación ósea y erosiones mal definidas,
similares a la artritis psoriásica.
Pueden desarrollar erosiones agresivas con el aspecto de “lápiz dentro de copa”.
La distribución es bilateral y asimétrica.
Afecta a pies,
tobillos,
rodillas y SI (menos frecuente en manos,
caderas y columna).