Estudio multicéntrico de evaluación de prueba diagnóstica con seguimiento prospectivo para el análisis de recurrencia en el cual se realiza el análisis de una serie de casos prospectivos consecutivos (n=873) con diagnóstico histológicos de cáncer de mama desde marzo del 2010 a Agosto del 2011,
utilizando un protocolo contemporáneo para la evaluación de los ganglios linfáticos axilares y el tratamiento del cáncer de mama según la unidad de cáncer de mama de cada institución.
Fig. 3
En este estudio han participado 6 hospitales públicos: UDIAT CD Corporació Sanitària Parc Taulí,
Sabadell (UDIAT); Altahia Xarxa Assistencial Universiària,
Manresa (Altahia); Consorci Sanitari de Terrassa,
Terrassa (CST); Hospital Genral de Vic,
Vic (HGV); Hospital General de Granollers,
Granollers (HGG); Hospital Universitari Mutua Terrassa,
Terrassa (MT).
En total los 6 hospitales abarcan una población de 1.8 millones de habitantes.
Fig. 2
El estudio contó con la aprobación del comité ético de cada institución.
Los pacientes fueron clasificados según el tamaño tumoral anátomo-patológico (pT).
Para el estudio actual solo se analizan aquellos casos pT1 (pT1a; pT1b; pT1c).
El estudio actual comprende dos sub-estudios:
1- Validación diagnóstica de la ecografía/PAAF en tumores pT1.
2- Escenario de simulación para los tumores pT1 que cumplen los criterios ACOSOG Z0011.
1- Subestudio de validación diagnóstica de la ecografía/PAAF
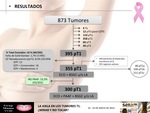
Fueron excluidos aquellos casos en los cuales no se confirmó el estado histológico de los ganglios linfáticos axilares (No Gold-Standard), aquellos casos que hicieron tratamiento sistémico neoadyuvante (ypT1) y aquellas pacientes con cáncer de mama durante el embarazo o periodo de lactancia (n=355).
Metodología Ecográfica
Los estudios ecográficos fueron realizados prospectivamente por radiólogos con una experiencia en radiología mamaria,
de entre 4 a 25 años.
En todos los centro se utilizaron transductores de alta frecuencia de entre 8 a 15 MHz con diferentes equipos ecográficos (UDIAT: Hologic Supersonic y Siemmens Sequoia; Altahia: Toshiba Aplio y Siemens Acuson Antares; CST: Siemens Acuson Antares; HGV; HGG: GE Logiq 700 V6.2; MT: Siemmens Sequoia),
con la paciente en decúbito supino y con el brazo ipsilateral a la axila estudiada en abducción.
La axila se estudió en sentido caudo-craneal revisando los niveles I,
II y III de Berg.
Se realizó ecografía axilar ipsilateral al tumor.
Para estudio ecográfico se emplearon los criterios morfológicos de Bedi (3).
Se consideró ecografía “negativa” cuando se cumplen alguno de los siguientes criterios:
- Ganglio no visible
- Ganglio “inespecífico”: hilio hiperecoénico con cortical no visible o cortical uniforme con grosor < 3mm (Bedi 1 y 2) .
La prueba fue considerada “positiva” cuando se cumplen alguno de los siguientes criterios de sospecha:
- Engrosamiento cortical difuso > 3mm; lobulaciones corticales generalizadas; lobulación cortical focal; nódulo hipoecoico con ausencia de hilio graso (Clas.
Bedi 3-6).
Metodología de la PAAF
El procedimiento de punción-aspiración con aguja fina (PAAF) fue realizado en todos aquellos casos en los que se visualizó al menos un ganglio linfático axilar,
sin tener en cuenta el aspecto ecográfico del ganglio.
En los ganglios con ecografía positiva y mas de un ganglio sospechoso,
se realizó PAAF del ganglio con más características morfológicas de sospechas,
mientras en aquellos casos en los cuales los ganglios eran inespecíficos,
se realizó en el ganglio más accesible.
Los pacientes que presentaban resultado de PAAF negativo o “Insuficiente para el diagnóstico” se les completaba el estudio con BSGC,
mientras en aquellos que la citología era positiva iban directamente a linfadenectomía axilar (LA).
También fueron a vaciamiento axilar los casos con resultado positivo (Nmic en adelante) o de “No migración” en la BSGC.
Análisis Estadístico
La biopsia selectiva del ganglio centinela (BSGC) y la linfadenectomía axilar (LA) fueron considerados como valores de referencia (Gold-Standard).
Para el cálculo de la exactitud diagnóstica de las dos pruebas juntas (Ecografía + PAAF),
se consideró como “positiva” cuando alguna de las dos pruebas (Ecografía o PAAF) fueron positivas,
y se considero “negativa” cuando las dos pruebas fueron “negativas”.
Aquellos casos con PAAF con resultado “insuficiente para diagnóstico” fueron considerados como “PAAF negativa”,
ya que todos fueron a BSGC.
Se calculó el valor predictivo de cada signo morfológico en la ecografía y sus respectivos intervalos de confianza del 95% (IC95%).
Tanto para el análisis de poder diagnóstico de la ecografía,
de la ecografía y la PAAF en forma conjunta y de los valores predictivos según la característica morfológica del ganglio (Bedi),
se realizaron dos análisis.
Uno considerando la Micrometastasis como “N positiva” y otro como “N negativa”.
Así mismo,
se analizó el poder diagnóstico de la ecografía según el fenotipo tumoral (Luminal A,
Luminal B,
Triple Negativo y Her2+) y también se analizó considerando la Micrometastasis como “N positiva” y otro como “N negativa”.
Además,
se calculó el VPP de la ecografía para predecir enfermedad axilar metastásica pN2 y pN3.
Se analizó la recurrencia local (tumor que recurre en la misma mama) y regional (tumor que recurre en ganglios axilares,
supra e infraclavicuares o cadena mamaria interna ipsilateral) y a distancia.
La mediana de seguimiento del total de la serie fue de 32 meses.
2- Subestudio de simulación para los tumores pT1 que cumplen los criterios ACOSOG Z0011.
Para el análisis de la simulación de aquellos casos que cumplen los criterios ACOSOG Z0011,
fueron excluidos los casos a los que se le realizó mastectomía y los casos que luego del tratamiento conservador (tumorectomía) no realizaron tratamiento sistémico adyuvante (TSA) y/o radioterapia (RT).
Fig. 10
Análisis Estadístico
La biopsia selectiva del ganglio centinela (BSGC) y la linfadenectomía axilar (LA) fueron considerados como valores de referencia (Gold-Standard).
Para el cálculo de la validez diagnóstica de la ecografía en los pacientes que cumplen los criterios ACOSOG Z0011,
se tomó como valor de corte mas de 2 ganglios afectos por macrometástasis.
Se calculó la Sensibilidad,
Especificidad,
VPP,
VPN y Precisión con sus respectivos IC95%.
También se analizó la validez diagnóstica de la ecografía según el fenotipo tumoral (Luminal A,
Luminal B,
Triple Negativo y Her2+) con sus respectivos IC95%.
Técnica Patológica para ambos subestudios
Punción-Aspiración con Aguja Fina (PAAF)
En todos los centros,
la PAAF fue realizada con aguja 21G,
y el procesamiento rutinario de la PAAF fue el siguiente: los frotis fueron secados al aire y teñidos con May Grünwal – Giemsa y preparaciones celulares en base líquida que fueron teñidas con Papanicolaou.
Biopsia Selectiva del Ganglio Centinela (BSGC)
En uno de los centros (UDIAT) el procesamiento del ganglio centinela fue realizado mediante el método one-step nucleic acid amplification (OSNA),
estableciendo como puntos de corte: macrometástasis (si cuantifica más de 5 x 103 copias mRNA/ml),
micrometástasis (entre 2,5 x 102 y 5 x 103 copias mRNA/ml) y ausencia de metástasis (menos de 2,5 x 102 copias de mRNA/ml).
Para el resto de los centros (Altahia; CST; HGV; HGG y MT) el procesamiento del ganglio centinela fue realizado mediante estudio histológico intraoperatorio (congelación),
y luego diferido con cortes a distintos niveles con un máximo de grosor de 3mm y tinción con H&E.
En caso de duda se completó el estudio con técnicas inmunohistoquímicas para AE1/AE3,
CK 7,
CK19.
Los valores de cortes para la técnica con H&E son: Macrometástasis (≥ 2 mm de diámetro,
Micrometástasis (entre 0,2 y 2mm de diámetro o más de 200 células tumorales en un único corte de tejido), Células tumorales aisladas (tamaño ≤0,2 mm o menos de 200 células tumorales en un único corte de tejido).
Database para ambos subestudios
Se realizó una base de datos obteniendo la siguiente información de cada caso: información demográfica,
fecha de diagnóstico,
tipo histológico del tumor,
grado histológico,
fenotipo tumoral,
bilateralidad,
aspecto ecográfico del ganglio axilar,
signo guía morfológico,
PAAF,
BSGC,
número de ganglios estudiados en BSGC,
número de ganglios metastásicos en BSGC,
LA,
número de ganglios estudiados en LA,
número de ganglios metastásicos en LA,
pT,
pN,
M,
tratamiento quirúrgico primario,
TSA,
RT,
tratamiento neoadyuvante,
recidiva local,
recidiva axilar,
recidiva a distancia,
fecha de último seguimiento.