La necrosis cortical aguda resulta de una necrosis isquémica del cortex renal con preservación de la médula,
atribuida a vasoespasmo de pequeños vasos intracorticales,
daño tóxico al endotelio capilar glomerular o trombosis intravascular primaria.
Su etiología principal son las complicaciones hemorrágicas del embarazo (abruptio placentae y aborto séptico),
pero también todo proceso que curse con shock agudo y prolongado (sepsis,
traumatismo,
deshidratación severa),
veneno de serpientes,
envenenamiento por dietilenglicol,
reacción transfusional,
síndrome hemolítico urémico,
complicaciones del trasplante renal.
En el riñón trasplantado la necrosis cortical renal puede ser secundaría a diversas etiologías como problemas en la técnica quirúrgica,
en la conservación del órgano,
incompatibilidad ABO,
presencia de anticuerpos citotóxicos,
rechazo del injerto,
microangiopatía trombótica,
estados protrombóticos,
fármacos (tacrolimus…),
complicaciones vasculares precoces…
La afectación de la necrosis cortical renal puede ser difusa o multifocal y generalmente es bilateral; aunque se han descrito casos de afectación unilateral.
La extensión de la afectación cortical determinará la afectación de la función renal,
ya que puede presentarse desde pequeños focos microscópicos hasta una afectación global del cortex renal.
Los hallazgos radiológicos varían según la extensión y el estadío de la afectación.
Aunque es infrecuente la realización de estudios de TCMC con contraste por el efecto potencialmente nefrotóxico del contraste,
los hallazgos radiológicos en la necrosis cortical renal son muy característicos y tienen alta correlación con los hallazgos histológicos.
Dichos hallazgos en TCMC con contraste en estadios iniciales incluyen:
- TCMC en fase arterial: realce de arterias arcoatas e interlobares adyacente a un cortex no realzado.
- A nivel de parénquima renal:
- Área de hipoatenuación adyacente y por debajo de la cápsula renal,
que corresponde histológicamente al cortex necrótico y circunscribe a los riñones.
- Realce medular,
que se corresponde histológicamente con congestión medular.
- Un fino halo de realce cortical subcapsular de 1-2 mm (“cortical rim sign”),
que indica respeto del cortex renal periférico debido a aporte vascular independiente desde los vasos capsulares (preservación del flujo capsular,
que incluso puede provenir de circulación colateral desde arterias extrarrenales).
Este cortex periférico respetado puede no estar presente en la necrosis cortical aguda que afecta a riñón trasplantado porque el aporte sanguíneo capsular colateral no existe en el riñón trasplantado.
- Puede observarse realce de la zona yuxtamedular del cortex.
- No se acompaña de manifestaciones perinefríticas.
- Falta de excreción del contraste en el sistema excretor.
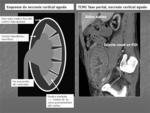
Fig. 1
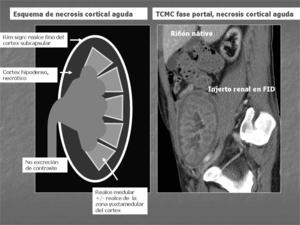
Fig. 1: Esquema de los hallazgos radiológicos en TCMC con contraste intravenoso en la Necrosis Cortical Renal Aguda.
Reconstruccion sagital de TCMC con contraste intravenoso en fase portal de riñón trasplantado con hallazgos de Necrosis Cortical Renal Aguda.
Evolución de la entidad:
Si la necrosis cortical renal es extensa,
la entidad evoluciona hacia fallo renal y los riñones se hacen progresivamente más pequeños,
con formación en 1-2 meses de una fina calcificación renal periférica que afecta al cortex renal y se extiende hacia las columnas de Bertin,
respetando la médula renal.
Dicha calcificación adopta la morfología de fino halo periférico (“eggshell or tramline calcification”).
Presentamos dos casos de necrosis cortical aguda,
el primero en el contexto de litiasis obstructiva y shock séptico y el segundo en un paciente trasplantado renal con clínica de rechazo y pielonefritis aguda.
Caso 1:
Mujer de 48 años,
sin antecedentes médicos de interés.
Acude al hospital por clínica de dolor cólico renal derecho de 4 días de evolución y en las últimas horas poliuria,
tiritona y fiebre termometrada.
Destaca al ingreso hipotensión y taquicardia.
Presenta leucocitosis en sangre con orina normal.
Creatinina 1.26 mg/dl.
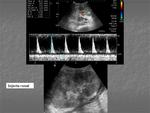
Se realiza ecografía abdominal donde se objetiva dilatación pielocalicial derecha sin individualizar la causa obstructiva.
Posteriormente se realiza TC abdominopélvico visualizándose litiasis distal ureteral derecha de 6 mm y dilatación del sistema excretor derecho.
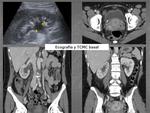
Fig. 2
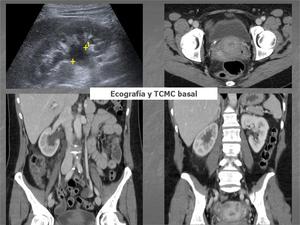
Fig. 2: 48 horas tras inicio de la clínica: Ecografía abdominal: dilatación pielocalicial derecha. TCMC abdomino-pélvico en fase portal: litiasis ureteral distal derecha de 6 mm y dilatación del sistema excretor derecho.
Se instaura tratamiento antibiótico intravenoso con posterior evolución desfavorable con hipotensión,
taquicardia,
oliguria,
elevación de parámetros infecciosos,
empeoramiento de la función renal (creatinina 3.17 mg/dl),
plaquetopenía con coagulopatía; por lo que se decide intervención quirúrgica urgente para colocación de catéter ureteral derecho.
Durante su evolución persiste en anuria con empeoramiento progresivo de la función renal,
fallo multiorgánico.
Se instaura hemodiálisis.
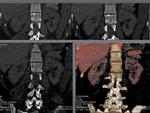
Se realiza TC con contraste para descartar origen vascular de la insuficiencia renal.
Se realizan dos fases (arterial y portal) objetivándose marcada disminución de la captación de contraste por ambos riñones siendo más llamativa la hipocaptación a nivel cortical frente a la médula renal.
No se objetivó dilatación de la vía excretora,
siendo la paciente portadora todavía de catéter ureteral derecho.
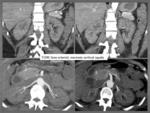
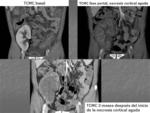
Fig. 3
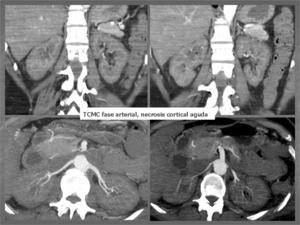
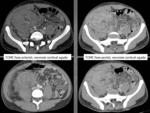
Fig. 3: Día 15 tras inicio de la clínica inicial de cólico renal derecho, una vez establecido el fracaso renal agudo. TCMC con contraste intravenoso en fase arterial para descartar origen vascular: Reconstrucciones coronales y axiales MIP: marcada disminución de la captación de contraste por ambos riñones más llamativa la hipocaptación cortical frente a la región médular renal con relleno de contraste de arterias arcoatas e interlobares. Litiasis en grupo calicial medio izquierdo.
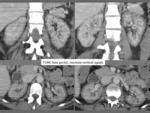
Fig. 4
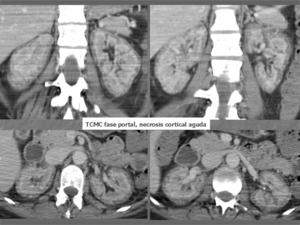
Fig. 4: Día 15 tras inicio de la clínica inicial de cólico renal derecho, una vez establecido el fracaso renal agudo. TCMC con contraste intravenoso en fase portal: Cortes axiales y reconstrucciones coronales: hipoatenuación de la corteza renal con realce medular y del cortex subcapsular. No manifestaciones perinefríticas. Litiasis en grupo calicial medio izquierdo.
Fig. 5
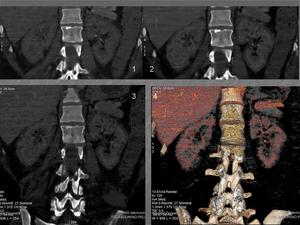
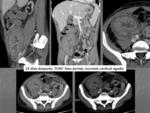
Fig. 5: Reconstrucciones coronales: 1: arterial, 2: portal, 3: MinIP, 4: Volume Rendering.
Se aísla Klebsiela pneumoniae en urocultivo de ingreso.
Juicio diagnóstico al alta: shock séptico con fracaso multiógánico y fracaso renal agudo anúrico de origen urológico.
Litiasis obstructiva derecha que precisó catéter doble J.
Necrosis cortical renal bilateral.
La paciente presentó evolución lenta/ favorable del fallo multiorgánico con normalización del ECG y enzimas cardíacos y de la función hepática.
Persiste la insuficiencia renal crónica y actualmente la paciente está en tratamiento con hemodiálisis pendiente de trasplante renal.
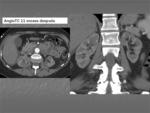
AngioTAC previo a inclusión de la paciente en lista de espera de trasplante renal: Los riñones han evolucionado a atrofia marcada del cortex renal aunque sin objetivarse todavía calcificación renal periférica.
Fig. 6
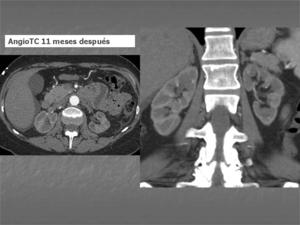
Fig. 6: 11 meses tras la el episodio de necrosis cortical renal aguda. AngioTC previo a inclusión en lista de trasplante renal: Atrofia renal a expensas principalmente de la cortical renal.
Fig. 7
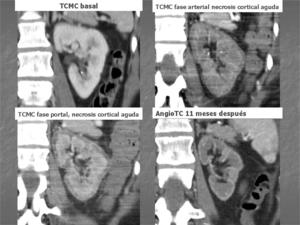
Fig. 7: Resumen de la evolución radiológica que ha presentado la paciente.
Caso 2:
Varón 29 años.
Antecedentes personales: HTA,
enfermedad renal crónica (probable nefropatía Ig A.
Biopsia renal: esclerosis glomerular y fibrosis intersticial) en programa de hemodiálisis durante un año y medio y posterior transplante renal de donante cadáver en fosa ilíaca derecha.
Un año y cuatro meses más tarde comienza con deterioro de la función renal con rechazo agudo,
tratado con corticoides,
manteniendo niveles de creatinina en torno a 2- 2.5 mg/dl.
(Biopsia renal: hialinosis y arteriosclerosis con depósitos de C4d de significado incierto).
Tres meses después ingresa por deterioro progresivo de la función renal en el contexto de rechazo,
toma irregular de medicación,
infección del tracto urinario por Enterococcus faecalis e HTA y un mes más tarde precisa nuevo ingreso por pancolitis de probable origen infeccioso.
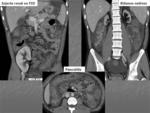
Se realiza TAC abdomino-pélvico objetivándose buena captación de contraste por el riñón trasplantado.
Fig. 8
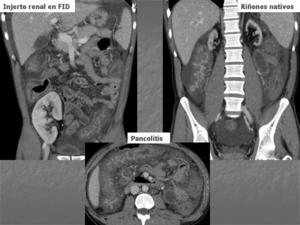
Fig. 8: TCMC en fase portal. Pancolitis de origen infeccioso. Atrofia de riñones nativos. Injerto renal en FID con buena captación de contraste.
Dos meses más tarde acude por dolor abdominal e ingresa por síndrome febril en relación a pielonefritis del transplante,
con severo componente inflamatorio,
abdomen agudo con componente peritonítico,
diarreas con coprocultivo negativo.
Se realiza TCMC abdomino-pélvico donde se objetivan signos de necrosis cortical aguda.
Fig. 9
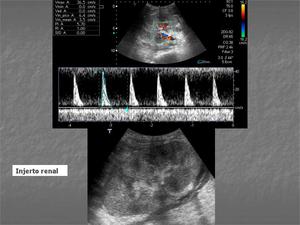
Fig. 9: Ecografía doppler: Injerto renal en FID de unos 14 cm globuloso, con discreto aumento de ecogenicidad y doloroso a la exploración. No dilatación de la vía excretora. Permeabilidad arterial y venosa. Marcado aumento del índice de resistencia sugestivo de rechazo del injerto.
Fig. 10
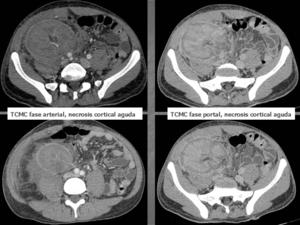
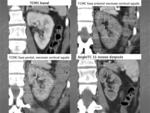
Fig. 10: TCMC en fase arterial y portal: Riñón trasplantado en FID aumentado de tamaño, hipodensidad más llamativa a nivel cortical con fino realce subcapsular y captación de la medular renal . Se acompaña de marcados cambios inflamatorios perinefríticos que en el contexto clínico de infección urinaria indican pielonefritis.
Inicia programa de hemodiálisis.
Se realiza TCMC de control evolutivo a los 15 días,
una vez resuelto el proceso infeccioso:
Fig. 11
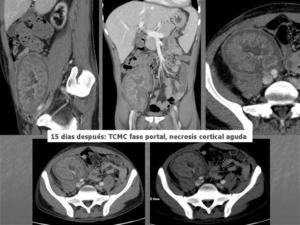
Fig. 11: TCMC en fase portal para control evolutivo 15 días después del episodio de pielonefritis: Hipoatenuación del cortex que circunscribe a los riñones, fino halo de realce cortical subcapsular, realce medular con fino realce de la zona yuxtamedular del cortex. Actualmente no se acompaña de manifestaciones perinefríticas. A pesar de tratarse de un riñón trasplantado en este caso se observa fino halo de realce cortical subcapsular.
Fig. 12
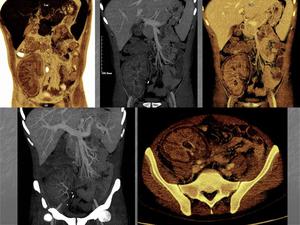
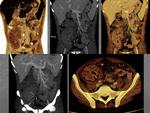
Fig. 12: Reconstrucciones coronales MIP y Volume Rendering, axial MIP.
Juicio diagnóstico al alta: necrosis cortical aguda en riñón transplantado con antecedentes de rechazo y pielonefritis aguda.
A los 3 meses se realiza TC con contraste intravenoso en fase portal para control evolutivo: injerto renal hipoperfundido con atrofía de cortex renal en relación a necrosis cortical renal y trombosis de la arteria del injerto renal.
Aumento de densidad en la periferia del riñón que sugiere inicio de la calcificación del cortex renal necrótico.
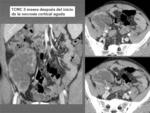
Fig. 13
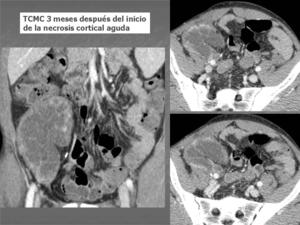
Fig. 13: TCMC en fase portal 3 meses después del inicio de la Necrosis Cortical Aguda: hipoatenuación marcada del injerto con aumento de densidad periférica, que indica inicio de la calcificación de la cortical.
Fig. 14
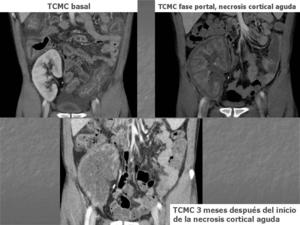
Fig. 14: Resumen de la evolución que ha presentado el paciente.