
Fig. 2: El estadiaje ganglionar es un importante factor pronóstico que afecta a la SPV y recurrencia local. Por ejemplo, La SPV del carcinoma de cérvix avanzado a 5 años es del 57%, pero si hay adenopatías pélvicas desciende al 34% y si son paraaórticos 12%. Además de ser un importante factor pronóstico, modifica el tratamiento quirúrgico y radioterápico. Una prueba con un alto VPN evitaría linfadenctomía, no exentas de morbilidad y permitiría realizar tratamiento conservador.

Fig. 3: En la actualidad los criterios RECIST siguen siendo la guía para la evaluación de los ganglios linfáticos. Pero con estos criterios de tamaño obtenemos datos relativamente bajos de sensibilidad tanto en TC como en RM.
Además existe variabilidad en cuanto al tamaño patológico dependiendo de la localización y el tipo de tumor. Por ejemplo: los ganglios retroperitoneales se consideran patológicos si son >= 10mm; pero en cáncer de teste si son >= 8mm.

Fig. 4: ¿Como podemos mejorar nuestro estadiaje ganglionar?
1.
ANATOMÍA DE LAS ESTACIONES GANGLIONARES
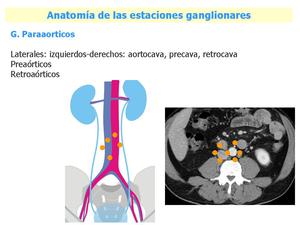
Fig. 5: Ganglios paraaórticos. El grupo medio o posterior, se localiza entre columna, psoas y vena ilíaca
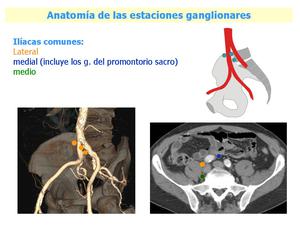
Fig. 6: Anatomía de las estaciones ganglionares, ganglios iliacas comunes
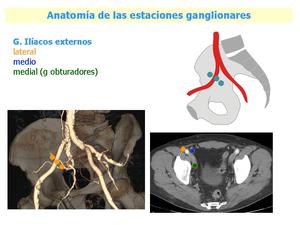
Fig. 7: Anatomía de las estaciones ganglionares, ganglios iliacos externos
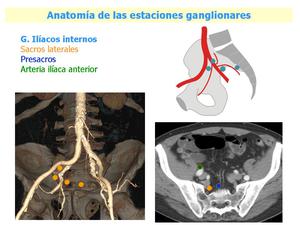
Fig. 8: Anatomía de las estaciones ganglionares, ganglios iliacos internos
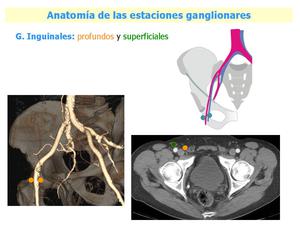
Fig. 9: Anatomía de las estaciones ganglionares, ganglios inguinales
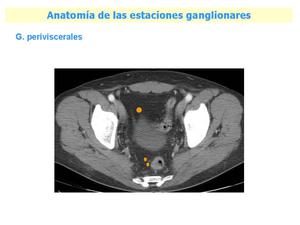
Fig. 10: Anatomía de las estaciones ganglionares, ganglios periviscerales
VIAS DE EXTENSION GANGLIONAR TUMORAL
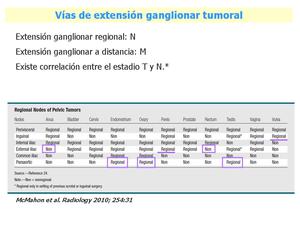
Fig. 11: Es importante conocer cuáles son las estaciones regionales que marcan el estadio N y cuáles son no-regionales o a distancia que se considerarían estadío M.
Además sabemos que si las primeras estaciones ganglionares no están afectadas, no suele haber diseminación superior. Excepto en caso de antecedente de cirugía escrotal o inguinal.
El riesgo de afectación ganglionar aumenta con el estadio tumoral. Así, se utilizan, por ejemplo en el cáncer de próstata, nomogramas para calcular el riesgo e indicar o no linfadenectomía. En el carcinoma de útero se hacen linfadenectomías a los estadíos IB por el riesgo de afectación ganglionar.
En la tabla se resumen los estadíos regionales y a distancia y hemos resaltado aquéllos que hemos considerado más relevantes o suelen crear confusión.
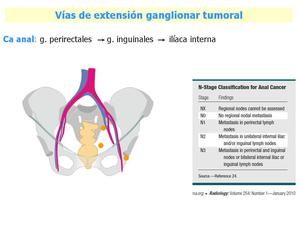
Fig. 12: Carcinoma anal.
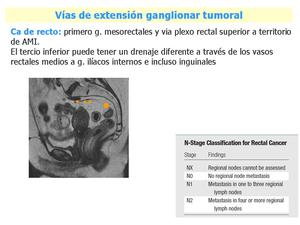
Fig. 13: Carcinoma de recto
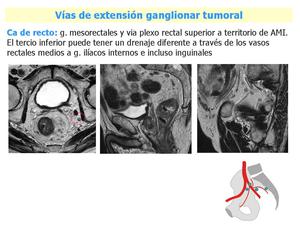
Fig. 14: Ejemplo de diseminación ganglionar de carcinoma rectal. En la imagen axial vemos tumor del tercio inferior y medio rectal con múltiples adenopatías mesorectales y un ganglio en ilíaca interna izquierda. En la imagen sagital, adenopatías en plexo rectal superior y en una imagen más lateral múltiples ganglios en las diferentes ramas de la ílíaca interna.
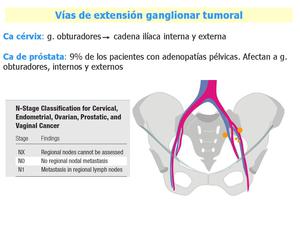
Fig. 15: Carcinoma de cérvix y próstata
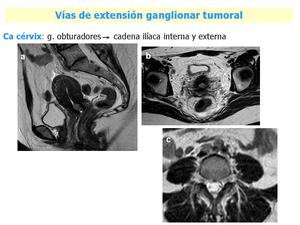
Fig. 16: a) En la imagen sagital vemos un resto postratamiento de un carcinoma de cérvix avanzado. b) En axial una de las adenopatías ilíacas derechas, ya visualizada en el estudio previo, había disminuido de tamaño. c) Sin embargo, la paciente durante el tratamiento hizo una diseminación ganglionar retroperitoneal, lo que implicó un mal pronóstico.
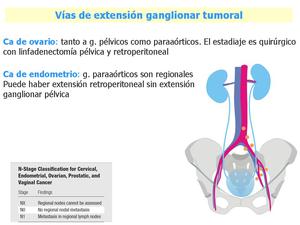
Fig. 17: Carcinoma de ovario y endometrio
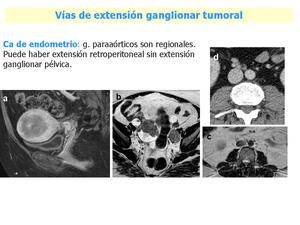
Fig. 18: a) Tumoración endometrial con infiltración del miometrio en más del 50%. b) Presentaba además masa anexial (estadio IIIA) y vemos una adenopatía claramente patológica en ilíaca externa izquierda. c) En RM se vieron además ganglios retroperitoneales, sospechosos por número, que se confirmaron en TC (d) y posteriormente en la linfadenectomía retroperitoneal.
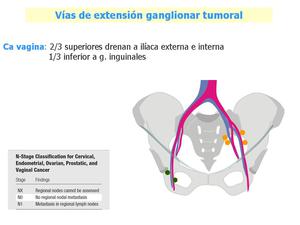
Fig. 19: Carcinoma de vagina
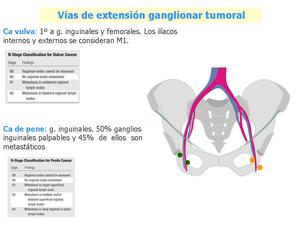
Fig. 20: Carcinoma de vulva y pene
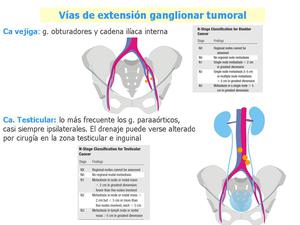
Fig. 21: Carcinoma de vejiga y teste
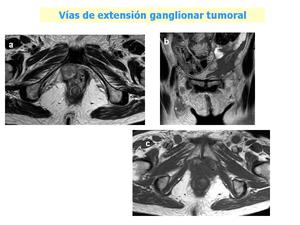
Fig. 22: Ejemplo de alteración de las vías de drenaje tras procedimientos quirúrgicos. Se trata de un paciente con antecedente de cistectomía por carcinoma vesical con una recidiva en el lecho quirúrgico (a) y adenopatías inguinales bilaterales: b) T2 coronal, c) T1 axial.
2.IMAGEN MORFOLÓGICA
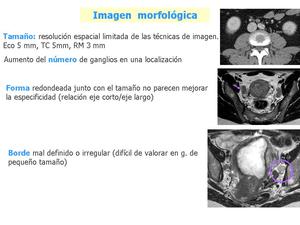
Fig. 23: En cuanto a la imagen morfólogica, ya se ha comentado anteriormente la limitación de los criterios de tamaño, además hay que tener en cuenta la limitación de resolución espacial de las técnicas de imagen.
Es sospechoso también el aumento del número de ganglios en una localización, aunque éstos no estén claramente aumentados de tamaño.
La forma junto con el tamaño, no parece tampoco mejorar la especificidad.
En el ejemplo, un ganglio claramente patolócico, que sin embargo, conserva forma ovoidea.
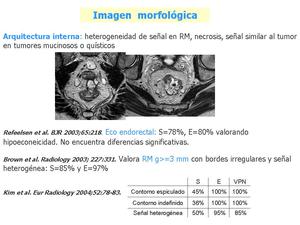
Fig. 24: Otros datos a valorar en los criterios morfológicos son la densidad en TC (grasa en el hilio), el engrosamiento cortical en ecografía y la señal en RM.
La valoración del contorno y la señal en RM parecen aumentar la especificidad y el VPN, aunque con S variable en diferentes artículos.
En el ejemplo un tumor mucinoso rectal con múltiples adenopatías mesorectales con alta señal T2, al igual que el tumor.

Fig. 25: En 2008 revisamos en nuestro centro el estadiaje de los tumores de recto en pacientes intervenidos sin RT o con RT corta preoperatoria y realizamos también una evaluación del estadio N en el mesorecto, identificando pacientes N+ o N-. Obtuvimos S=65% y E=85%, datos que se aproximan a los de la literatura.
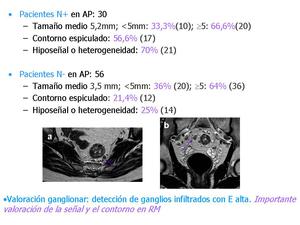
Fig. 26: Revisamos restrospectivamente las características de los ganglios en cuanto a tamaño, contorno y señal. Encontramos que el tamaño medio de los ganglios en pacientes N+ era de 5,2 mm y que parecen existir más diferencias en el contorno y la señal que en cuanto al tamaño entre los N+ y N- .
En el ejemplo, ganglios claramente sospechosos por tamaño, señal y contorno (b) en mesorecto.
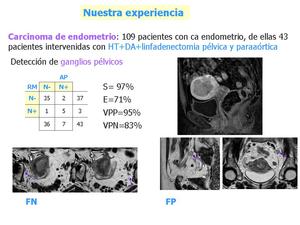
Fig. 27: Revisamos tambien en 2012 el estadiaje por RM de los tumores endometriales, obteniendo en cuanto al estadiaje ganglionar los datos reflejados en la diapositiva.
a)Ejemplo de FN: paciente con adenopatías positivas en cadena ilíaca externa en la linfadenectomía. Al revisar las imágenes sólo encontramos pequeñas imágenes ganglionares inespecíficas.
b) Ejemplo de FP: paciente con tumor avanzado de endometrio y ganglios aumentados de tamaño en ilíaca común izquierda. No se obtuvieron ganglios patológicos en esa localización en la linfadenectomía.
3.IMAGEN FUNCIONAL
RM-DWI
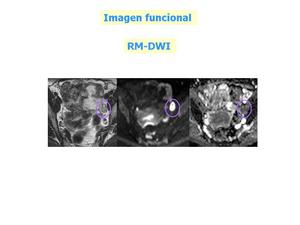
Fig. 28: Paciente con carcinoma de cérvix avanzado y adenopatías pélvicas, ilíaca externa izquierda en la imagen. Presenta intensa restricción en DWI con factor b=800 y restricción en el mapa de ADC.

Fig. 29: RM-DWI. La principal limitación en la valoración cuantitativa del valor de ACD es la variabilidad en el punto de corte entre los diferentes estudios.

Fig. 30: Diferentes autores han propuesto la utilización del ADC normalizado o ADC relativo para evitar la variabilidad de los valores de ADC.Sin embargo, siguen siendo necesarios más estudios para universalizar los resultados.
Contrastes linfográficos-USPIO
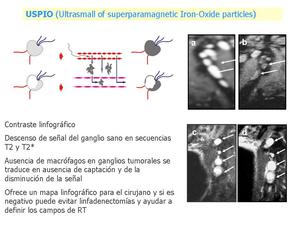
Fig. 31: USPIO: Contraste linfográfico que a través del torrente sanguíneo atraviesa el endotelio y en el espacio intersticial es captado por los macrófagos y vía vasos linfáticos llega a los ganglios linfáticos.
En el ejemplo, imágenes de pacientes con tumores de cabeza y cuello. Arriba, ganglios negativos: a) RM basal y b) a las 48 horas de la inyección del contraste, vemos que los ganglios han disminuído de señal, han captado el contraste.
Abajo ganglios patológicos c) RM basal y d) no disminuyen de señal, no captan el contraste.

Fig. 32: USPIO

Fig. 33: USPIO-limitaciones. La principal limitación de estos contrastes es que no se aprobó finalmente su comerzialización en Europa.
PET-TC

Fig. 34: 18-F-FDG : Fluorina-18-fluorodesoxiglucosa.

Fig. 35: PET en paciente con carcinoma de recto, donde vemos la captación del tumor y adenopatías pélvicas.
References: © Servicio de Medicina Nuclear. Instituto Oncológico. San Sebastián

Fig. 36: Diferentes estudios han comparado PET-TC con RM y TC con mayor S en el estadiaje ganglionar de los tumores pélvicos.
*Criterio de malignidad en RM: hiperseñal en DWI, más de 3 nódulos juntos, g> de 1 cm.

Fig. 37: Indicaciones del PET-TC aprobadas por el comité de tumores ginecológicos en Octubre de 2012 en el Hospital Donostia.

Fig. 38: PET-TC en paciente con carcinoma de cervix, adenopatias y atrapamiento ureteral.
References: Servicio de Medicina Nuclear. Instituto Oncológico. San Sebastián
PET-TC COLINA
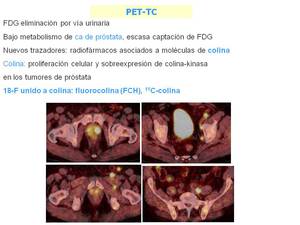
Fig. 39: PET-TC colina. En la imagen podemos ver la captación del tumor prostático y las adenopatías en cadenas ilíaca externa, interna y común izquierda.
References: Servicio de Medicina Nuclear. Instituto Oncológico. San Sebastián
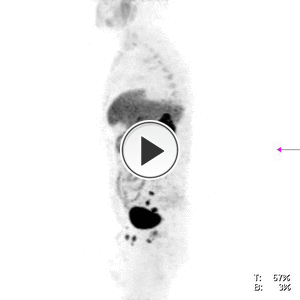
Fig. 40: PET-colina. En la imagen podemos ver la captación del tumor prostático y las adenopatías en cadenas ilíaca externa, interna y común izquierda
References: Servicio de Medicina Nuclear. Instituto Oncológico. San Sebastián

Fig. 41: PET-TC colina. Resultados y limitaciones.
4.BIOPSIA
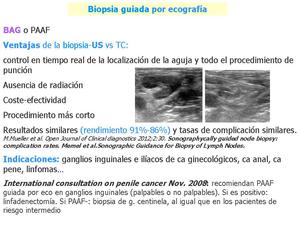
Fig. 42: Biopsia guiada por TC o ecografía.
Preferiblemente BAG para poder realizar marcadores tumorales y diferentes técnicas de inmunohistoquímica.
En el ejemplo, BAG guiada por ecografía de ganglio en ilíaca externa.
Aunque las indicaciones dependen del manejo y disponibilidad en cada centro, incluímos un ejemplo de las recomendaciones en el manejo ganglionar en pacientes con carcinoma de pene.
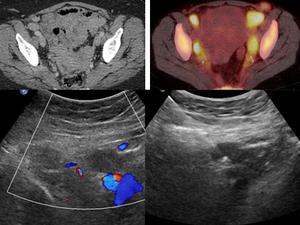
Fig. 43: Adenopatías en cadenas ilíacas externas en TC y PET-TC. BAG guiada por ecografía de adenopatía en ilíaca externa.
Ganglio centinela
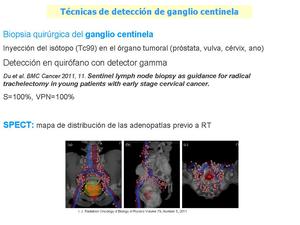
Fig. 44: La biopsia quirúrgica del ganglio centinela, técnica similar a la utilizada en la mama, está indicada en todos los tumores pélvicos y su utilización depende principalmente de la disponibilidad en cada centro. Con un alto VPN permite evitar linfadenectomías agresivas.
Otra técnica de gammagráfica es el SPECT con inyección del isótopo en el tumor, fusionado con las imágenes de TC, ofrece un mapa de distribución de adenopatías y mejor definición de los campos de RT.













































