1.
Introducción
La evaluación de la patología uretral femenina es un reto para el urólogo dada la inespecificidad de los cuadros clínicos,
solapándose las manifestaciones tanto en enfermedades benignas como malignas.
La exploración clínica tiene muchas limitaciones y puede ser imposible distinguir masas vaginales y uretrales.
El estudio mediante RM permite un diagnóstico más preciso y/o con menos inconvenientes que otras técnicas (cistouretrografía miccional y retrógrada,
tomografía computarizada o ecografía endoluminal) de las patologías uretrales tanto benignas como malignas además del diagnóstico diferencial con patologías de órganos y tejidos de vecindad.
2.
Embriología de la Uretra Femenina
De la cuarta a la séptima semana del desarrollo embrionario,
la cloaca se divide en el seno urogenital (anterior) y conducto anal (posterior). La división la realiza el tabique urorrectal que es una capa de mesodermo.
El seno urogenital se puede diferenciar en tres partes ,
la superior (que formará la vejiga urinaria),
la parte pélvica (de la que se formará en el sexo femenino la uretra y la parte inferior de la vagina) y la parte fálica o caudal (que formara el clítoris en el sexo femenino).
El epitelio de la uretra se origina en el endodermo.
El tejido conjuntivo y el tejido muscular liso circundante proceden del mesodermo visceral.
Al final del tercer mes,
en la parte craneal de la uretra origina las glándulas uretrales y parauretrales.
En el sexo femenino,
poco después de que la punta de los conductos paramesonéfricos alcance el seno urogenital,
y a partir de la parte pélvica del seno urogenital,
se forman dos evaginaciones sólidas –los bulbos senovaginales- que proliferaran formando la parte inferior de la vagina.
3.
Histología de la Uretra Femenina
Se distinguen una serie de capas desde la luz hacia el exterior: mucosa,
submucosa y muscular.
La mucosa esta recubierta por epitelio transicional en el tercio próximo a la vejiga y por epitelio escamoso estratificado no queratinizado en los dos tercios restantes.
Entremezcladas en el epitelio hay placas de epitelio cilíndrico seudoestratificado.
La mucosa está dispuesta en pliegues alargados por la organización de la lámina propia fibroelástica.
En toda la longitud de la uretra se encuentran múltiples glándulas de Littre que secretan un moco claro.
La mucosa está rodeada por la submucosa,
una delgada capa de tejido eréctil,
vascular,
que se asemeja al cuerpo esponjoso del varón.
La capa muscular de la uretra se continúa con la de la vejiga pero está compuesta sólo por dos capas de musculo liso,
una longitudinal interna y una circular externa de músculo liso.
En el sitio en que la uretra perfora el perineo (diafragma urogenital),
la rodea un esfínter de músculo esquelético que permite el control voluntario de la micción.
Las glándulas de Skene,
también conocidas como glándulas periuretrales o parauretrales femeninas son dos glándulas de pequeño tamaño (habitualmente en número de 2) que se localizan en la pared anterior de la vagina,
alrededor del borde ínfero distal de la uretra,
y generalmente pasan desapercibidas excepto en casos de infección u obstrucción.
Drenan en el borde externo de la uretra femenina y son las encargadas de la lubrificación de la uretra distal.
Se han considerado el equivalente a la glándula prostática masculina,
siendo las principales productoras de "PSA" en mujeres.
Son unas glándulas hormono-dependientes,
estando habitualmente hipertrofiadas en el embarazo y produciéndose una atrofia en el climaterio.
4.
Descripción anatómica de la Uretra Femenina y su entorno
La uretra es la estructura tubular única que drena la vejiga urinaria,
la comunica con el exterior y permite eliminar la orina del cuerpo.
La uretra de las mujeres mide cerca de 4 a 5 cm de largo.
Se extiende en una dirección oblicua anteroinferior desde la vejiga urinaria,
a través de la membrana perineal o diafragma urogenital,
hasta el orificio uretral externo justo,
situado en el vestíbulo de la vulva,
detrás del clítoris,
entre los labios menores y delante del introito de la vagina.
En condiciones normales la luz está colapsada excepto durante la micción.
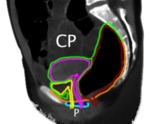
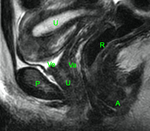
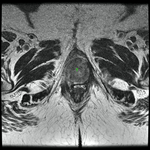
El entorno anatómico de la uretra se enmarca en: (Fig. 1)
a- Suelo pélvico: separa la cavidad pélvica del periné y proporciona soporte y fijación a las vísceras pélvicas.
Se compone de las siguientes capas:
I-Fascia endopélvica: es una capa de tejido conectivo que rodea a las vísceras pélvicas y las sujeta a las paredes de la pelvis.
Se compone de los ligamentos pubocervicales,
el tabique rectovaginal,
los ligamentos cardinales o transverso cervicales y los ligamentos uterosacros.
II-Diafragma pélvico muscular: integrado por el músculo elevador del ano (con sus tres componentes: iliocoxígeo,
pubocoxígeo y puborectal) y el músculo coccígeo.
y en la parte anterior de la línea media:
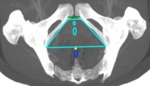
III-Membrana perineal (también llamado diafragma urogenital): fascia triangular que se inserta en el marco óseo púbico y tiene el borde posterior libre.
IV-Espacio perineal profundo: situado encima de la membrana perineal,
contiene elementos neurovasculares y una lámina de músculo esquelético integrada por el esfínter externo de la uretra,
el esfínter uretrováginal,
el músculo compresor de la uretra y el músculo transverso profundo del periné.
La uretra femenina lo atraviesa en sentido vertical a través de un hiato circular pasando de la cavidad pélvica al periné y la vagina hace lo mismo en un hiato inmediatamente posterior.
Laterales al diafragma pélvico y por encima del espacio perineal profundo se encuentran los recesos anteriores de la fosa isquioanal,
habitualmente ocupados por grasa.
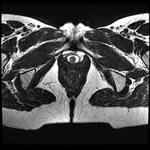
b- Periné femenino: es una región romboidal situada en la parte inferior del suelo pélvico limitada por la sínfisis pubiana (anterior),
el coxis (posterior),
la rama isquiopubiana y la tuberosidad isquiática (anterolateral) y el ligamento sacrotuberoso (posterolateral). Contiene los dos tercios distales de la uretra,
el introito vaginal y el canal anal.
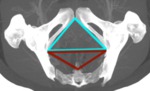
Se puede dividir en triangulo urogenital (anterior) y triángulo anal (posterior)(Fig. 2).
El triangulo urogenital está compuesto por la membrana perineal (Fig. 3) (y el espacio perineal profundo) y el espacio perineal superficial (limitado externamente por capa membranosa de la fascia superficial).
En el espacio perineal superficial se ubican los músculos isquiocavernosos,
bulboesponjosos y transverso superficial del periné,
así como las estructuras eréctiles del clítoris y las glándulas vestibulares mayores (de Bartholin) y es atravesado por la uretra y la vagina.
Otra estructura esencial,
pero mal definida es el centro tendinoso del periné,
estructura de tejido conjuntivo en el borde posterior de la membrana perineal,
en la cual se insertan los músculos del suelo pélvico y el periné.
5.
Técnica de RM para el estudio de la Uretra Femenina
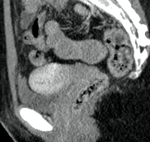
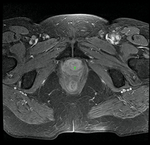
El estudio con RM tiene una mayor sensibilidad y unos mayores valores predictivos positivos y negativos que la tomografía computarizada,
la cistouretrografía o la uretrografía retrógada en la detección de las enfermedades uretrales y periuretrales.
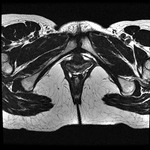
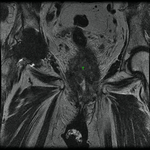
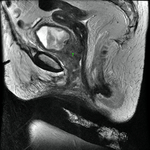
Por su mayor resolución de contraste en relación con la TC (Fig. 4,
Fig. 5,
Fig. 6 y Fig. 7),
la RM ha llegado a ser la modalidad de elección en planificaciones preoperatorias de pacientes con enfermedades uretrales o periuretrales.
Importantes ventajas adicionales son su capacidad para detectar divertículos uretrales no comunicados,
y para demostrar la extensión radial o circunferencial de enfermedad periuretral sin necesidad de cateterizar o poner contraste en la uretra.
La RM es un método ideal de diagnóstico por la imagen de las anomalías uretrales por su superior resolución de contraste,
ausencia de radiación ionizante,
capacidad multiplanar y la utilización de un contraste no iodado.
Su principal limitación es su menor accesibilidad respecto de otras técnicas (Table 1).
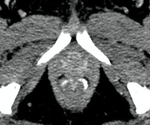
En nuestro centro el estudio rutinario de la uretra femenina con RM se realiza mediante cortes en los tres ejes del espacio en secuencias potenciadas en T2,
cortes axiales en secuencias potenciadas en T1.
Especialmente en los casos de sospecha tumoral se añaden cortes tras la administración de gadolinio.
Asimismo en relación con esta patología en ocasiones se añade la técnica de difusión.
6.
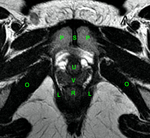
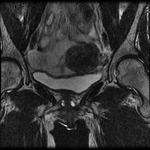
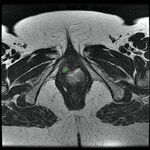
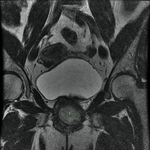
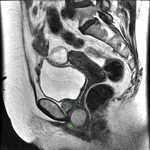
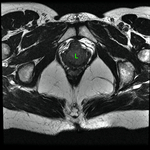
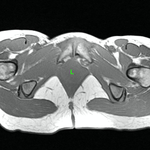
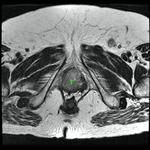
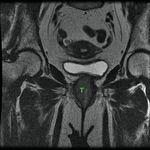
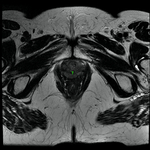
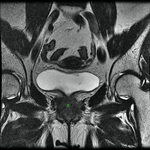
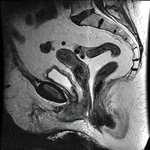
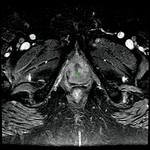
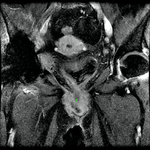
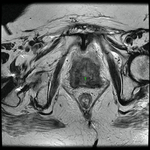
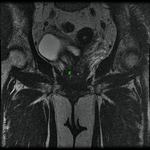
Uretra Femenina normal en la RM
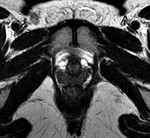
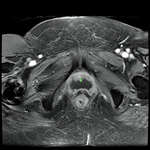
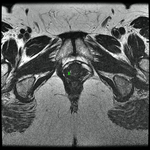
La clásica apariencia de la uretra femenina normal en los cortes axiales de secuencia potenciada en T2 o secuencia potenciada en T1 tras gadolinio,
se ha descrito como una diana (Fig. 8 y Fig. 9),
debido a la alternancia de las intensidades de señal característica.
La presentación en diana se observa especialmente en la uretra media.
Los cuatro anillos concéntricos son:
I- Muscular: una capa más externa de musculo estriado circular y otra interna a esta de musculo liso longitudinal que son hipointensas.
II- Submucosa: Una capa media compuesta por tejido conectivo vascularizado y células de músculo liso que es hiperintensa.
III- Mucosa: Una capa más interior de células epiteliales.
Es hipointensa.
IV- La capa más interna hiperintensa formada por orina o secreciones que puede o no estar presente.
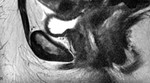
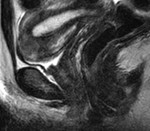
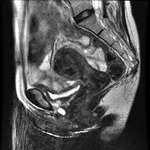
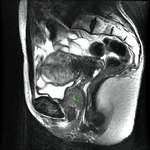
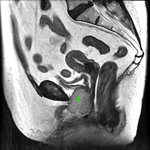
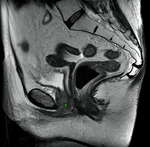
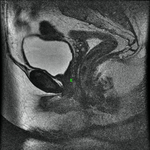
En las Fig. 10 y Fig. 11,
se puede ver la uretra femenina normal en corte sagital.
7.
Patologías uretrales benignas
a.
Variantes de la normalidad y Enfermedades congénitas:
Duplicación: causada por una fusión retrasada del seno urogenital y de los conductos de Müller.
La uretra accesoria drena generalmente en el clítoris.
Ureterocele ectópico: pueden drenar en el tabique uretrovaginal o en la pared uretral posterior.
b.
Divertículo uretral:
Una de las principales indicaciones de estudio por RM de la uretra es la evaluación de divertículos en pacientes con infecciones recidivantes.
Los divertículos son invaginaciones saculares de la uretra que se cree que se producen por una infección recidivante y obstrucción de las glándulas periuretrales.
Muchas veces asintomáticos pero pueden llegar a infectarse formando cálculos o con menos frecuencia dispareunia o tumor palpable.
La RM es un excelente método diagnóstico para su evaluación,
superando a la uretrografía y uretroscopia.
Además valora la anatomía vecina,
ayudando a la planificación quirúrgica y no es invasiva.
El divertículo se identifica como una estructura hiperintensa en secuencias potenciadas en T2,
habitualmente posterolateral a la uretra,
que cuando son grandes pueden tener forma de herradura (Fig. 12, Fig. 13, Fig. 14) o configuración circunferencial.
Puede haber septos separando las loculaciones y algunos complicados pueden tener niveles líquido-detritus.
Infecciones de repetición pueden alterar la señal del divertículo que puede llegar a ser hiperintensa en T1 e hipointensa en T2 por la acumulación de material proteináceo (Fig. 15, Fig. 16 y Fig. 17).
Las secuencias en T1 con supresión grasa tras gadolinio son útiles para demostrar la naturaleza quística de los divertículos.
Las secuencias tras contraste pueden detectar también la presencia de tejido granulación o carcinoma (son raros y suelen ser adenocarcinomas).
c.
Fístula uretral:
Pueden ser uretrovaginales (como complicaciones de diverticulotomías,
parto traumático,…),
rectouretrales (generalmente anomalías del desarrollo),
Uretroperineales (en pacientes con lesión medular y úlceras de decúbito o en infecciones por gonorrea o tbc)
Los cortes transversal y sagital en T2 muestran las fistulas como vías de alta intensidad de señal,
mientras que las secuencias de supresión grasa en T1 postgadolinio pueden mostrar realce de las paredes de las fístulas.
d.
Carúncula uretral:
Son unas masas inflamatorias pequeñas,
benignas y con frecuencia asintomáticas que se instauran cerca del meato externo y de forma característica ocurren a las mujeres posmenopáusicas mayores.
Ocasionalmente pueden provocar dolor o hematuria.
Histológicamente muestran un epitelio escamoso hiperplásico con vascularización de la submucosa adyacente,
fibrosis e inflamación.
Esta entidad se ha hecho infrecuente con el uso generalizado de la terapia estrogénica sustitutiva en la posmenopausea.
La RM es útil para la localización de la lesión en el meato y para excluir una adenopatía que podría sugerir neoplasia.
e.
Traumatismo uretral y estenosis postraumáticas o postinfecciosas:
De modo similar a en el varón,
la RM puede servir para la evaluación preoperatoria de estas patologías que son muy infrecuentes en mujeres.
f.
Tumores Benignos:
Leiomioma uretral: tumores benignos raros que se originan en la capa muscular lisa de la uretra.
Suelen provocar disuria o tumoración palpable.
Pueden crecer durante el embarazo.
Tienen intensidad de señal intermedia.
No se ha descrito malignización y se pueden extirpar mediante resección transuretral.
Los leiomiomas son típicamente hipointensos en T1 y tiene intensidad intermedia en T2 (Fig. 18, Fig. 19 y Fig. 20).
Son vasculares y realzan intensamente.
8.
Patologías uretrales malignas
a.
Carcinoma de uretra:
Entidad poco frecuente que ocurre en mujeres mayores o de edad media.
La mayoría de origen celular escamoso (origen en uretra distal – anterior-).
Los de células transicionales y adenocarcinomas suelen originarse en uretra proximal –posterior-.
Se estatifica con el sistema TNM.
Se extiende por contigüidad a los lugares adyacentes y posteriormente por vía linfática a distancia.
Las lesiones uretrales anteriores afectan a los ganglios inguinales y de ahí a los pélvicos.
Las posteriores a los ilíacos,
obturadores y paraaórticos.
Los diagnósticos suelen ser tardíos y el tratamiento suele ser la exenteración pélvica,
quimioterapia y radioterapia.
El carcinoma escamoso es típicamente hipointenso en T1 y tiene una intensidad intermedia en T2 (Fig. 21, Fig. 22 y Fig. 23) y realce heterogéneo postcontraste.
Los adenocarcinomas que surgen dentro de divertículos tienen intensidad intermedia en T2 y están rodeados por un anillo hipointenso.
Los cortes sagitales y axiales en T2 son útiles para la representación de la invasión tumoral de la pared muscular de vejiga,
de suelo pélvico y de vagina.
Las secuencias en T1 muestran la extensión a la grasa periuretral.
La RM está limitada por la dificultad en la diferenciación del tumor de un cambio inflamatorio secundario,
lo cual puede producir sobreestimación de la extensión.
b.
Tumores Secundarios:
Pueden ser metástasis hematógenas (carcinoma de células renales,
melanoma,...) y por crecimiento por extensión contigua de carcinomas de vejiga,
útero,
cérvix (Fig. 24,
Fig. 25, Fig. 26 y Fig. 27),
vagina y vulva (Fig. 28,
Fig. 29, Fig. 30,
Fig. 31, Fig. 32, Fig. 33,
Fig. 34, Fig. 35 y Fig. 36).
La RM es útil para la demostración de la extensión de la afectación.
9.
Diagnóstico diferencial con patologías de órganos y tejidos de vecindad
a.
Endometriosis:
La endometriosis es una enfermedad multifocal ginecológica que se manifiesta durante los años fértiles y que a menudo causa dolor pélvico crónico e infertilidad.
Puede aparecer como implantes de tejido endometrial,
nódulos inflamatorios o fibrosis,
que fundamentalmente aparecen en localizaciones de la cavidad pélvica (retrocervix,
rectosigma y también vagina,
vejiga,
uréteres…), o como quistes ováricos con contenido hemorrágico (endometriomas).
Es una enfermedad en la que las pruebas de imagen son necesarias para el diagnóstico definitivo y la planificación del tratamiento.
La RM esta indicada como prueba complementaria en casos complejos de endometriosis con extensión de implantes.
En la RM (Fig. 37, Fig. 38 y Fig. 39), los implantes tienen un intensidad de señal similar al músculo liso,
con baja intensidad de señal en secuencias potenciadas en T2,
intermedia intensidad en secuencias potenciadas en T1 y un mínimo realce después de gadolinio.
Las áreas quísticas,
pueden tener alta intensidad en secuencias potenciadas en T2 y baja intensidad en las secuencias potenciadas en T1.
Pueden tener también una alta intensidad de señal en las secuencias T1 con saturación grasa si tienen contenido hemorrágico.