INTRODUCCIÓN:
Un nódulo pulmonar se define como una opacidad redondeada o irregular,
bien o mal definida,
hasta 3 cm de diámetro,
que queda completamente rodeado de parénquima pulmonar aireado,
sin asociar atelectasia,
engrosamiento del hilio o derrame pleural.
Las lesiones mayores de 3 cm son consideradas masas.
Para determinar la probabilidad de malignidad de un nódulo,
hay que tener en cuenta varias características del nódulo y el contexto clínico del paciente:
- Tamaño: a mayor tamaño mayor es la probabilidad de que sea maligno.
- Contornos: en general,
los contornos mal delimitados,
espiculados o lobulados orientan más a lesión maligna y los bien delimitados a lesión benigna.
- Densidad: hay que tener en cuenta si el nódulo está calcificado o contiene grasa.
Se debe distinguir entre un nódulo con un patrón de calcificación benigno (homogéneo,
central,
laminado,
concéntrico,
en palomita de maíz) que no precisaría seguimiento,
de un patrón no benigno (reticular,
punteado,
amorfo o excéntrico),
que sí requerirá seguimiento.
Si el nódulo tiene características benignas y además densidad grasa,
sugiere más benignidad.
- Localización: la probabilidad de malignidad es mayor si el nódulo se localiza en lóbulos superiores respecto a los lóbulos inferiores. También hay que tener en cuenta la localización pericisular de los nódulos.
Cuando se localizan justo adheridos a las cisuras,
son homogéneos,
sólidos,
de bordes lisos y con forma oval,
lenticular o triangular,
es muy probable que sean nódulos benignos (posiblemente ganglios intrapulmonares).
A parte de las características radiológicas descritas,
otros datos de la historia clínica son esenciales para determinar la probabilidad de malignidad de un nódulo pulmonar.
Para ello habrá que tener en cuenta:
- La edad del paciente: la probabilidad de que un nódulo pulmonar solitario sea maligno aumenta con la edad.
- Factores de riesgo:
- Tabaquismo
- Antecedentes oncológicos: sobretodo cáncer de pulmón y de cabeza y cuello
- EPOC
- Exposición al asbesto
- Historia familiar
Tabla de factores de riesgo para cáncer de pulmón en pacientes con nódulo pulmonar solitario.Table 1
DESARROLLO DEL TEMA
Ante el hallazgo radiológico de un nódulo pulmonar solitario en un estudio de TC lo primero a tener en cuenta es su tamaño.
En función de ello seguiremos el algoritmo de manejo de los nódulos pulmonares menores de 8 mm o mayores de 8 mm hasta 3cm.
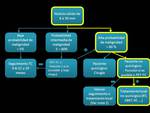
1. NÓDULOS de 0 a 8 mm.
Son nódulos de baja probabilidad de malignidad y su seguimiento se realiza mediante TC hasta comprobar su estabilidad en 2 años.
Para su manejo y seguimiento se recomienda seguir las indicaciones de la Fleischner Society for Thoracic Imaging and Diagnosis (Radiology 2005; 237: 395-400).
1.
Paciente de bajo riesgo: no fumador ni antecedentes de neoplasia.
|
0-4 mm
|
4-6 mm
|
6-8 mm
|
Mayor de 8 mm
|
|
No seguimiento
|
TC a los 12 meses
|
TC 6-12 meses
|
Ver algoritmo de nódulos entre 8 y 30 mm
|
|
|
Si estable a los 12 meses no seguimiento
|
Si no hay cambios TC a los 18 y 24 meses
|
|
Table 2 y Fig. 1 Paciente con NPS de 2 mm en LID de bajo riesgo
Table 3 y Fig. 2 Paciente con NPS de 5 mm en LII de bajo riesgo
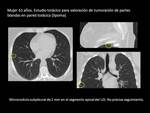
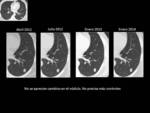
Table 4 y Fig. 3 Paciente con NPS de 6mm en LID de bajo riesgo
Table 5 Paciente con NPS mayor de 8mm
2.
Paciente de alto riesgo: fumador,
antecedente de cáncer sobretodo pulmón o ORL.
|
0-4 mm
|
4-6 mm
|
6-8 mm
|
Mayor de 8 mm
|
|
TC a los 12 meses
|
TC a los 6-12 meses
|
TC a los 3-6 meses
|
Ver algoritmo de nódulos entre 8 y 30 mm
|
|
Si estable a los 12 meses,
no más seguimiento
|
Si no hay cambios,
nuevo TC a los 18 y 24 meses
|
Si no hay cambios nuevo TC a los 9-12 y 24 meses
|
|
Table 6 y Fig. 4 Paciente con NPS de 3 mm en LII y alto riesgo
Table 7 y Fig. 5 Paciente con NPS de 5,5 mm en LII y alto riesgo
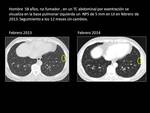
Table 8 y Fig. 6 Paciente con NPS de 6 mm adyacente a cisura menor y alto riesgo
Table 9 Paciente con NPS mayor de 8 mm
2.
NÓDULOS de 8 a 30 mm
La probabilidad de malignidad aumenta respecto a los menores de 8 mm.
Se recomiendan las indicaciones de la American College of Chest Physician publicadas en CHEST 2007; 132:108S-130S
Los nódulos entre 8 y 30 mm detectados por TC se dividen en:
- Baja probabilidad de malignidad (<5%)
- Probabilidad de malignidad intermedia (entre 5-60%)
- Alta probabilidad de malignidad (> 60%)
Para clasificarlo en cada una de las tres opciones,
hay que tener en cuenta el análisis radiológico del nódulo (morfológico y tomodensitométrico) y una probabilidad de malignidad basada en una forma estadística:
Probabilidad de malignidad = ex / (1 + ex)
x = - 6.8272 + (0.0391 x edad) + (0.7917 x fumador) + (1.3388 x cancer) + (0.1274 x diametro) + (1.0407 x espiculacion) + (0.7838 x localización)
Edad = nº años
Fumador = 1; No fumador = 0
Antecedente de cáncer (pulmonar o no pulmonar) en los últimos 5 años = 1.
No antecedente = 0
Diámetro del nódulo = nº de milímetros
Espiculación si = 1 ; No espiculación = 0
Localización lóbulos superiores = 1.
Resto de lóbulos = 0.
Existen páginas Web donde introduciendo los datos requeridos de cada paciente,
calculan automáticamente la probabilidad de malignidad (ej. www.chestx-ray.com/index.php/calculators/spn-calculator ;
www.chestx-ray.com/index.php/calculators/spn-calculator ; www.nucmed.com/nucmed/SPN_Risk_Calculator.aspx)
www.nucmed.com/nucmed/SPN_Risk_Calculator.aspx)
La mayoría de las veces,
tras el análisis del las características radiológicas del nódulo y la obtención de los datos clínicos, la impresión diagnóstica del radiólogo,
es concordante con el resultado de la fórmula matemática.
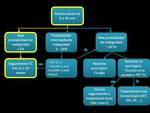
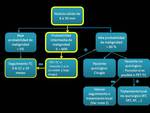
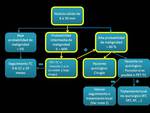
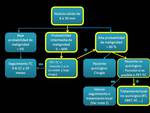
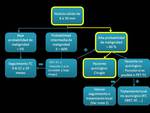
En función del análisis radiológico y el test de probabilidad se sigue el siguiente algoritmo:
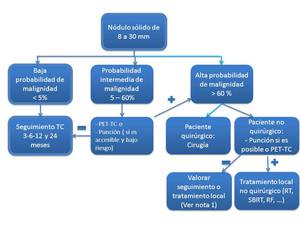
Fig. 7
Fig. 8 ,
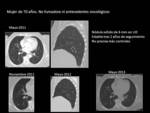
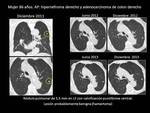
Fig. 9 y Fig. 10 Paciente con NPS de 17x 12 mm en LII con baja probabilidad de malignidad
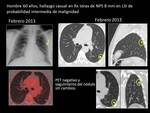
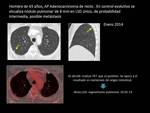
Fig. 11 y Fig. 12 Paciente con NPS de 8 mm en LSI con probabilidad intermedia de malignidad y PET-TC negativo.
Seguimiento.
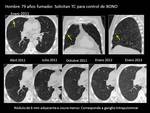
Fig. 13 y Fig. 14 Paciente con NPS de 8 mm en LSD con probabilidad intermedia de malignidad y PET-TC positivo.
Cirugía.
Fig. 15 Paciente con un NPS de probabilidad intermedia de malignidad se debe realizar punción si es accesible y asumible el riesgo o PET-TC (en casos donde el nódulo estuviera en localización peribronquial o con broncograma aéreo se podría proponer realizar broncoscopia).
En caso de ser positivo para malignidad en un paciente no candidato a cirugía se debe tratar localmente (con radioterapia o radiofrecuencia,
etc.)
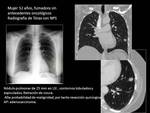
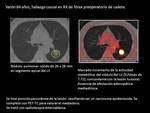
Fig. 16 y Fig. 17 Paciente con NPS de 25 mm en LSI con alta probabilidad de malignidad.
Cirugía.
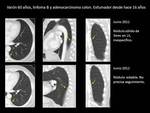
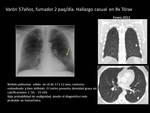
Fig. 18 y Fig. 19 Paciente con NPS de 26 x 28mm en LII mm con alta probabilidad de malignidad.
Paciente no quirúrgico.
Se realizó punción percutanea y PET-TC para valorar mediastino.
Se trató con radioterapia estereoatáxica.
Nota1: en aquellos pacientes con NPS de alta probalibilidad de malignidad que no sean candidatos a cirugía y que presenten punción / PET-TC negativos el manejo terapeútico se realizará de forma individualizada.