1.
MENISCOS
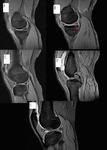
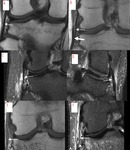
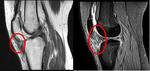
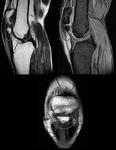
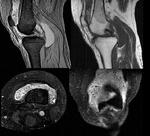
Los meniscos son estructuras fibrocartilaginosas semilunares interpuestas entre el fémur y la tibia.
El menisco interno y externo tienen formas diferentes.
El menisco interno es oval y tiene un cuerno posterior que es dos veces más grande,
en la dirección anteroposterior,
que la anchura del cuerno anterior o el cuerpo meniscal (Fig.1A) . El menisco externo es redondo y presenta una configuración simétrica,
teniendo todas sus porciones un tamaño similar (Fig.1C).
1.1.
Roturas meniscales
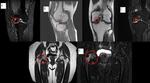
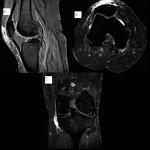
Existen dos criterios de RM para el diagnóstico de una rotura meniscal,
la presencia de una señal intrameniscal que claramente contacta con la superficie articular del menisco (Fig.B) y una morfología meniscal anómala.
Las roturas meniscales pueden ser diagnosticadas con fiabilidad cuando la hiperseñal contacta con la superficie meniscal en dos o más imágenes.
La morfología meniscal anómala es igualmente importante,
aunque a menudo es un hallazgo sútil de rotura meniscal.
El desplazamiento del fragmento interno de una rotura meniscal da lugar a la rotura en asa de cubo (Fig.
1D) .
La identificación de las roturas en asa de cubo en RM es importante porque típicamente requieren cirugía.
El signo más útil de rotura en asa de cubo en RM es la visualización directa de un fragmento interno desplazado en la escotadura intercondílea.
Las roturas en asa de cubo del menisco interno están típicamente localizadas debajo del ligamento cruzado posterior (signo del doble ligamento cruzado posterior).
1.2.
Quistes meniscales.
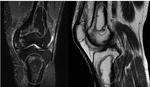
Los quistes meniscales son colecciones líquidas paraarticulares,
encapsuladas y frecuentemente septadas asociadas a roturas meniscales horizontales.
(Fig.
1E).
Los quistes externos,
son más frecuentes que los internos,
no obstante los internos son sintomáticos con más frecuencia debido al efecto masa que producen debajo del ligamento lateral interno; están típicamente centrados en la interlínea articular y se puede ver la comunicación directa con la rotura meniscal .
Debido a su contenido líquido,
los quistes son hiperintensos en T2.
Ocasionalmente,
el contenido proteináceo de un quiste produce aumento de señal en T1.
Los quistes meniscales tienden a reaparecer después de su resección si no se trata también la rotura meniscal subyacente.
1.
3.
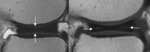
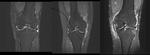
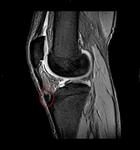
Menisco discoide
Un menisco discoide es un menisco displásico que ha perdido su forma normal y tiene una configuración ancha,
cubriendo parcial o completamente la porción central del platillo tibial en lugar de estar confinado a la periferia.
Los meniscos discoides externos son más frecuentes que los internos.
El menisco discoide degenera y es más susceptible a roturas y formación de quistes que un menisco normal.
En las imágenes sagitales,
usando cortes de 4 o 5 mm de grosor,
un menisco discoide presenta una morfología en pajarita en tres o más imágenes consecutivas.
(Fig.2).
2.
LIGAMENTO CRUZADO ANTERIOR
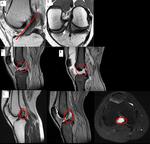
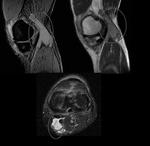
En las imágenes potenciadas en T1,
el LCA normal se visualiza en la escotadura intercondílea como una banda de baja señal que a menudo (cuando lo observamos en el plano sagital) muestra estriaciones lineales de señal intermedia en la proximidad de su inserción tibial (Fig.
3A y B).
2.1.
Rotura del LCA (Fig.
3C y 3D)
Signos de rotura:
Directos:
Discontinuidad de las fibras.
No visualización de las fibras.
Orientación anormal.
Indirectos:
Edema óseo.
Según la localización la rotura del LCA puede ser : proximal,
intrasustancia,
distal o que afecte a las inserciones femoral o tibial.
El extremo proximal del ligamento es la localización más habitual de las roturas; este segmento del LCA es difícil de visualizar en las imágenes sagitales debido a los artefactos de volumen parcial que se producen con la cortical del cóndilo externo.
El tercio proximal del ligamento y la inserción femoral se evalúan mejor en los cortes axiales y coronales.
La avulsión distal ocurre fundamentalmente en niños pequeños en los que el ligamento es más resistente que el hueso inmaduro,
sin embargo no son infrecuentes en los accidentes de esquí.
2.2. Ganglión o quiste del LCA
Puede ser de origen congénito o traumático.
Ha sido descrito en ambas superficies del ligamento y entre las fibras de este.
Suele estar localizado en el tercio medio y proximal del ligamento.
Tiene un comportamiento en RM hipointenso en las secuencias T1 e hiperintenso en T2 (Fig.
3E), no mostrando realce tras la administración de gadolinio.
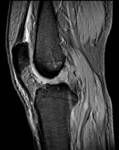
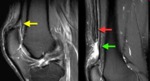
3. LIGAMENTO CRUZADO POSTERIOR
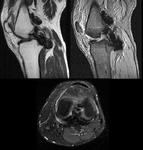
El LCP normal tiene una señal de resonancia hipointensa homogénea en todas las secuencias espín eco (Fig.
4 A).La mayoría de las roturas del LCP son de tipo intersticial; un largo segmento del ligamento,
o todo él,
se muestra engrosado y con aumento de señal .
El edema y efecto masa causado por la rotura del LCP es menor que en las roturas del LCA.
En las roturas completas,
se observa una hiperseñal heterogénea sin que se identifiquen fibras ligamentosas.
En las roturas parciales,
existe un área de hiperseñal y fibras ligamentosas visibles en todo el trayecto del ligamento.
(Fig.4B).
Las roturas por avulsión afectan generalmente a la inserción tibial del LCP.
Rotura completa de LCA y LCP.
(Fig.
5).
4.
LIGAMENTO LATERAL INTERNO
El LLI se valora mejor en las imágenes coronales donde aparece como una estructura de baja señal en todas las secuencias (Fig.
6A). En las imágenes potenciadas en T2 puede verse una banda de señal intermedia entre las capas superficial y profunda del ligamento que corresponde a la bursa intraligamentosa.
En las lesiones grado I,
solamente existe una rotura microscópica del ligamento,
y las principales alteraciones ocurren en los tejidos periligamentosos.
El LLI tiene un grosor y señal de resonancia normal,
observándose edema y hemorragia periligamentosa y en el tejido celular subcutáneo adyacente.
(Fig. 6B ). En las lesiones grado II o roturas parciales el ligamento está engrosado y muestra áreas de hiperseñal tanto en secuencias T1 y T2.
Las fibras ligamentosas están separadas del hueso cortical debido a la presencia de edema y hemorragia.
(Fig. 6C). En las lesiones grado III o roturas completas,
se observa una solución de continuidad completa del ligamento que puede afectar también a la cápsula .
Las lesiones grado II y III se asocian frecuentemente con contusiones óseas en el cóndilo femoral o platillo tibial externos y hemartros.
5.
LIGAMENTO LATERAL EXTERNO
El LLE se visualiza mejor en las imágenes coronales o sagitales periféricas.
(Figs.7A y 7B).
La lesiones de este ligamento se producen fundamentalmente en la región de su inserción distal.
Son relativamente frecuentes las avulsiones de su inserción peroneal con migración proximal del fragmento óseo.
En las roturas parciales se evidencia un engrosamiento del ligamento y aumento de su señal en las secuencias T2,
junto con edema y hemorragia en los tejidos blandos adyacentes.
(Figs.
7C,
7D,
7E y 7F).
En las roturas complejas el ligamento tiene un contorno ondulado o existe una solución de continuidad completa de sus fibras.
El síndrome de fricción del tracto iliotibial aparece en corredores de larga distancia,
ciclistas,
futbolistas o levantadores de peso.
Esta causado por rozamiento e inflamación entre el tracto iliotibial y el cóndilo externo.
El dolor es máximo cuando la rodilla está flexionada.
En las imágenes de resonancia potenciadas en T2 se observan áreas de hiperseñal mal definidas o colecciones líquidas entre el cóndilo femoral y el tracto iliotibial.
6. CONDROMALACIA
En la gradación de la condromalacia se utiliza habitualmente el sistema de gradación artroscópica de Shahriaree .
Esta clasificación diferencia cuatro grados progresivos de condromalacia.
La condromalacia grado 1 de origen traumático muestra reblandecimiento del cartílago,
mientras que en la condromalacia no traumática se observa fibrilación.
En el grado 2 se evidencia una vesícula separando las capas superficial y profunda del cartílago articular y pueden observarse fisuras superficiales (Fig.
8). En el grado 3,
se observa ulceración,
fragmentación y fibrilación del cartílago con afectación más extensa,
alcanzando la capa cartilaginosa profunda.
Finalmente,
en el grado 4 se evidencia una franca ulceración del cartílago,
con cráteres de hueso expuesto,
y progresión de la afectación al hueso subcondral.
7.
LESIONES TENDINOSAS
7.1.
Tendón del cuadriceps
La patología más frecuente del tendón del cuadriceps es la tendinosis.
En RM la tendinosis aparece como un engrosamiento fusiforme de la
región distal del tendón,
con pérdida de la diferenciación de los componentes individuales del tendón.
La rotura de los tendones normales es muy infrecuente precisa un mecanismo traumático violento y asientan sobre tendones debilitados (Fig.
9).
7.2.
Tendón rotuliano
La tendinosis patelar o rodilla de saltador se caracteriza por un engrosamiento de la región proximal del tendón rotuliano,
como resultado de microrroturas de las fibras tendinosas en la entesis del tendón en el polo inferior de la rótula.
En RM se observa un engrosamiento en la región posterior del tercio proximal del tendón con márgenes imprecisos y alteración de señal en la almohadilla grasa infrapatelar adyacente.
(Fig.10).
8.
LESIONES ÓSEAS
8.1.
Lesiones osteocondrales
Las lesiones osteocondrales (LOC) son lesiones traumáticas que afectan el cartílago articular y al hueso subcondral.
Se asocian frecuentemente con lesiones de otras estructuras de la rodilla,
especialmente ligamentosas.
Las LOC pueden clasificarse en diferentes subtipos: contusiones óseas yuxtaarticulares,
fracturas osteocondrales y osteocondritis disecante.
a.
Contusiones óseas . (Fig.
11A).
Las contusiones óseas son microfracturas trabeculares,
sin fractura cortical,
con hemorragia,
edema e hiperemia medular asociadas.
Ocurren con mayor frecuencia en dos tipos de lesiones,
las roturas del LCA y la luxación rotuliana externa.
En RM se manifiestan como áreas mal definidas de alteración de señal en la médula ósea de comportamiento hipointenso en T1 e hiperintenso en T2,
especialmente en secuencias T2 supresión grasa y STIR.
b.
Fracturas osteocondrales. (Fig.
11B).
Las fracturas osteocondrales son lesiones postraumáticas de la superficie articular consistentes en un defecto o fractura del cartílago y fractura o impactación del hueso subcondral.
Aparecen en RM como defectos focales en el cartílago articular con hiperseñal líquida en secuencias T2.
En secuencias T1 se observa en el hueso subcondral una línea de hiposeñal rodeada de una zona de
hiposeñal mal definida en relación con edema.
En secuencias T2,
la fractura muestra áreas de hiperseñal líquida y áreas de hiposeñal por impactación trabecular.
Las secuencias T2 con supresión grasa y STIR son especialmente sensibles para detectar el edema en la médula ósea adyacente.
c.
Osteocondritis disecante. (Fig.
11C).
Afecta con mayor frecuencia a niños y adolescentes,
en los cuales el cartílago articular es más resistente que el hueso subcondral.
Las OCD pueden afectar a los cóndilos y a la rótula .
La localización más frecuente es el cóndilo femoral interno.
Las lesiones del cóndilo femoral interno se localizan en la vertiente lateral,
mientras que las laterales generalmente afectan a la zona posterior de la superficie de carga.
Las OCD se clasifican en cuatro estadíos,
basándose en los hallazgos artroscópicos.
En el estadío 1,
la lesión mide de 1 a 3 cm y el cartílago articular está intacto .
El estadío 2 se caracteriza por la existencia de una brecha o defecto en el cartílago articular.
En el estadío 3 se observa un fragmento osteocondral desprendido pero sin desplazamiento con o sin tejido fibroso interpuesto.
En el estadío 4 se observa la existencia de un cuerpo libre articular con el cráter relleno de tejido fibroso.
8.2.
Fracturas
Las fracturas de estrés se dividen en fracturas de fatiga (ocurren en un hueso normal por una sobrecarga repetida) y fracturas por insuficiencia (hueso anormal con un estrés normal).
Las fracturas de estrés son frecuentes en la práctica deportiva.
La localización más frecuente en la rodilla es la tibia proximal.
En RM aparecen como bandas lineales hipointensas,
que pueden extenderse al cortex,
rodeadas por áreas mal definidas de hemorragia y edema,
con un comportamiento de señal hipointenso en T1 e hiperintenso en T2 y STIR.
8.3.
Osteonecrosis
La osteonecrosis puede ser espontánea (primaria o idiopática) o secundaria a numerosos factores predisponentes como traumatismo,
tratamiento esteroideo,
trasplante renal,
alcoholismo…tras la cabeza femoral,
el fémur distal y la tibia proximal son las localizaciones más frecuentes de necrosis ósea.
La osteonecrosis espontánea o idiopática de la rodilla afecta generalmente a mujeres mayores de 60 años.
La RM constituye el método de imagen de elección en el diagnóstico precoz de la osteonecrosis y en su diagnóstico diferencial con otros procesos de la rodilla.
Los hallazgos RM de osteonecrosis incipiente son inespecíficos observándose un área de hiposeñal en T1 e hiperseñal en T2 y STIR que se extiende en el hueso subcondral.
En este estadío los hallazgos son indistinguibles de contusiones óseas subcondrales.
Los hallazgos característicos de osteonecrosis espontánea serían la existencia de un foco subcondral de comportamiento hipointenso en secuencias T1 y T2,
rodeado de un patrón de edema óseo especialmente patente en secuencias T2 con supresión grasa y STIR.
( Fig.
11D).
8.4. Los infartos óseos,
a diferencia de la osteonecrosis espontánea,
son generalmente de localización metafisaria,
aunque también pueden encontrase en localización epifisaria o diafisaria.
El infarto óseo tiene una apariencia característica en RM,
con un borde serpiginoso hipointenso de hueso reactivo y un componente central hiperintenso de médula grasa en secuencias T1.
El diagnóstico diferencial de los infartos óseos en RM se plantea con los encondromas.
Estos últimos carecen de un borde serpiginoso y en imágenes potenciadas en T1 tienen un región central hipointensa que aumenta con la potenciación progresiva en T2.
Sin embargo,
los infartos óseos calcificados pueden mostrar una apariencia RM idéntica.
(Fig.
12).
8.5.
Enfermedad de Osgood-Schlatter
La enfermedad de Osgood-Schlatter es una osteocondrosis de la tuberosidad tibial en desarrollo,
consecuencia de las microfracturas repetidas durante el crecimiento del adolescente.
Los hallazgos en RM consisten en fragmentación de la tuberosidad tibial anterior,
irregularidad del tendón rotuliano distal con áreas focales de hiperseñal en secuencias T2,
edema en la grasa de Hoffa adyacente y distensión de la bursa infrapatelar profunda.
(Fig.
13).
8.6.
Síndrome de Sinding-Larsen-Johansson
Osteocondrosis del polo inferior de la rótula,
en la inserción del tendón rotuliano.
Ocurre también en la adolescencia o preadolescencia,
con una incidencia más alta en varones.
En RM se observa fragmentación del polo inferior de la rótula que puede asociarse con áreas de alteración de señal en la grasa adyacente o en el tendón rotuliano proximal.
(Fig.
14).
8.7.
Luxación de rótula
La luxación lateral de la rótula produce generalmente lesión del retináculo patelar medial.
Cuando la rótula se recoloca se produce impacto entre la cara medial rotuliana y laregión lateral del cóndilo femoral externo.
Como consecuencia de la lesión del retináculo medial,
generalmente larótula no vuelve a susituación normal permaneciendo en subluxación externa
y mostrando frecuentemente inclinación lateral.
Los hallazgos observados en RM,
incluyen contusiones en la cara lateral del cóndilo femoral externo,
contusiónde la cara interna de la rótula(con o sin lesión del cartílagoarticular),
roturas del retináculo medial,
derrame articular y subluxación rotuliana lateral.
9.
BURSITIS Y LESIONES QUÍSTICAS
9.1.
Bursitis
Las bursas son estructuras con cubierta sinovial que actúan disminuyendo la fricción de las estructuras con el movimiento.
En condiciones normales se encuentran colapsadas o contienen una mínima cantidad de líquido sinovial.
La causa más frecuente de inflamación bursal o bursitis es la sobrecarga por el ejercicio u otros microtraumatismos repetidos.
Otras causas frecuentes de bursitis son las artritis inflamatorias como la artritis reumatoide,
trastornos sinoviales proliferativoscomo la sinovitis villonodular pigmentada o la osteocondromatosis sinovial,
enfermedades por depósito de cristales como la gota.
En RM la bursitis muestra generalmente una apariencia
inespecífica y sólo ocasionalmente se observan hallazgos que permiten hacer el diagnóstico etiológico preciso.
Se evidencia una distensión por líquido sinovial de la bursa con un comportamiento hipointenso en T1 e hiperintenso en T2.
(Fig.
15).
En casos crónicos,
la bursa muestra un comportamiento hipointenso en todas las secuencias de pulso.
En pacientes con bursitis hemorrágica el contenido de la bursa es heterogéneo,
observándose en secuencias T2 la existencia de áreas hipointensas con artefacto de susceptibilidad magnética
(hemosiderina),
alternando con zonas de señal intermedia y con otras hiperintensas.
9.2.
Quistes poplíteos
Los quistes poplíteos de Baker se originan de la bursa semimembranoso-
gemelar,
entre el vientre medial del múscuo gemelo interno y el tendón del semimembranoso.
Pueden ser secundarios a cualquier proceso patológico que ocasione un aumento del líquido sinovial dentro de la articulación,
estando frecuentemente asociados con patología meniscal,
especialmente
con roturas del asta posterior del menisco interno.
Los quistes de Baker pueden presentar con cierta frecuencia complicaciones como rotura,
hemorragia e infección .
En RM los quistes poplíteos presentan un comportamiento hipointenso en T1 y uniformemente hiperintenso en secuencias potenciadas en T2 (Fig.
16 ). Pueden observarse septos parciales o completos en el interior del quiste.
En los cortes axiales de RM se identifica su origen articular por un cuello estrecho.
10.
ENFERMEDADES INFLAMATORIAS ARTICULARES
10.1.
Sinovitis villonodular pigmentada
La sinovitis villonodular pigmentada (SVNP) es un proceso caracterizado por la proliferación inflamatoria de la sinovial asociada con depósitos de hemosiderina.
Puede localizarse en cualquier articulación,
vaina tendinosa o bursa.
La rodilla es la articulación más frecuentemente afectada.
En RM se observan característicamente áreas focales de hiposeñal en todas las secuencias de pulso por el efecto paramagnético de la hemosiderina.
(Fig.
17). En ocasiones pueden verse áreas de hiperseñal en secuencias T1 como consecuencia de la presencia de grasa o hemorragia sinovial.
Generalmente existe derrame articular.
10.2.
Condromatosis sinovial
La condromatosis sinovial es un proceso caracterizado por metaplasia sinovial que conduce a la formación de múltiples nódulos cartilaginosos intraarticulares de múltiples tamaños que pueden calcificarse e incluso osificarse,
siendo la articulación de la rodilla la más afectada.
Estas lesiones aparecen en la radiología convencional como calcificaciones,
osificaciones intraarticulares.
En RM los hallazgos varían en función del grado de calcificación u osificación.
Pueden evidenciarse múltiples cuerpos intraarticulares libres con un comportamiento de señal variable.
Si el grado de calcificación u osificación es mínimo,
los cuerpos libres pueden pasar desapercibidos.
10.3.
Lipoma arborescente
El lipoma arborescente es una lesión intraarticular benigna infrecuente,
caracterizada por una proliferación lipomatosa vellosa de la sinovial.
La RM muestra grandes masas frondosas que se originan en la sinovial,
con un comportamiento de señal isointenso a la grasa en todas las secuencias.
(Fig.18).
10.4.
Plicas sinoviales
Las plicas sinoviales son remanentes embriológicos del tejido sinovial que divide en el inicio del desarrollo la rodilla en tres compartimentos separados.
Las más frecuentes son las supra,
infra y mediopatelar .
La plica más frecuentemente sintomática es la mediopatelar.
El dolor se produce por el roce de una plica rígida con el cóndilo femoral medial que conduce a sinovitis mecánica.
La irritación repetida puede conducir a la erosión del cartílago articular del cóndilo femoral medial y de la faceta rotuliana interna.
La plica mediopatelar se visualiza en los estudios rutinarios de RM,
especialmente en los cortes axiales a nivel del polo inferior rotuliano.