INTRODUCCIÓN:
El término espondiloartritis (EspA) engloba diferentes entidades caracterizadas por la afectación inflamatoria del esqueleto axial en pacientes jóvenes.
La más representativa es la espondilitis anquilosante (EA),
aunque el término también hace referencia a la artritis psoriásica,
la artritis asociada a enfermedad inflamatoria intestinal,
la artritis reactiva y la espondiloartritis indiferenciada.
Todas ellas se caracterizan por tener por un lado,
afectación variable del esqueleto axial,
con afectación de articulaciones sacroiliacas y/o columna vertebral que se traduce por lumbalgia inflamatoria,
y por otro lado,
artritis periférica.
En los últimos años el manejo de estas entidades ha evolucionado significativamente en base a la introducción de las terapias con antagonistas del factor de necrosis tumoral (anti-TNF),
que han demostrado su eficacia en fases activas de la enfermedad.
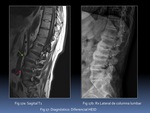
Sin embargo los criterios diagnósticos clásicos basados en la Rx simple de sacroilíacas como los criterios de New York modificados,
implican el establecimiento de un diagnóstico definitivo cuando la sacoileítis (SI) es visible en la Rx simple y la enfermedad está evolucionada.
La Resonancia Magnética (RM) ha demostrado ser la técnica más sensible para detectar esta inflamación precoz,
por lo que se ha convertido en una herramienta eficaz y fiable en el estudio de esta patología.
El impacto en su manejo ha sido tan profundo que ha modificado la concepción de estas patologías con la creación del término: ESPONDILOARTRITIS AXIAL,
concepto que abarca tanto los casos de EA con diagnóstico radiológico definitivo por Rx simple,como aquellos casos que no cumplen defintivamente estos criterios que definiremos como EspA no radiológica (1).
Ha surgido por lo tanto la necesidad de definir y consensuar los criterios de “Inflamación” por RM para indicar adecuadamente estos tratamiento,
si es posible en las fases más precoces de la enfermedad y monitorizar su eficacia.
En 2009 el grupo de trabajo de la Assessment in SpondiloArthritis International Society-Outcome Measures in Rheumathology (ASAS/OMERACT) definió unos criterios diagnósticos para la EspA Axial Table 1 .
Esta clasificación ha sido excelentemente aceptada.
Por primera vez se incluye como criterio diagnóstico los hallazgos de de RM en el estudio de las articulaciones sacroilíacas (2).
Sin embargo existen casos de EspA con afectación de la columna vertebral (CV) previo o incluso sin SI.
En 2010 el mismo grupo se ha reunido para dar luz a un documento análogo,
publicado en 2012,
en el que se presenta por consenso (3):
- Mínimos requerimientos técnicos necesarios.
- Definir qué hallazgos de RM de CV pueden ser considerados característicos de EspA y EA.
- Presentar imágenes representativas de estos hallazgos.
- Acuerdo para definir “RM positiva” para el diagnóstico de lesiones inflamatorias en CV.
- Discutir principales diagnósticos diferenciales.
Ilustramos dichos hallazgos mediante estudios de RM de Columna desde 2008 a la actualidad.
A) EL DOCUMENTO
1) Aspectos técnicos
De manera general para la valoración de los cambios estructurales se emplean secuencias T1 sin saturación grasa y para la valoración de la inflamación secuencias T2 con saturación grasa (T2FS) o STIR o bien T1 con saturación grasa tras la administración de gadolinio (T1FS-Gd).
- T2FS frente a STIR: Ambas están aceptadas y valoran el edema de la médula ósea (EMO) como signo indirecto de inflamación,
y destacan como lesiones hiperintensas sobre la médula ósea normal hipointensa.
Su empleo ha de supeditarse a las características técnicas de los equipos empleados (4).
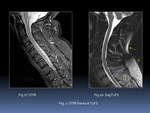
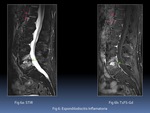
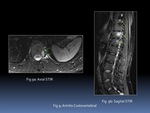
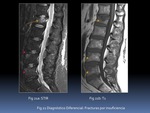
Ambas ofrecen imagen similar aunque con diferencias Fig. 1 :
- La secuencia STIR es más homogénea,
robusta y menos sensible a heterogeneidades del campo magnético. A pesar de tener una menor relación señal-ruido será la secuencia generalmente escogida en la columna.
- El T2FS es una anulación espectral de la grasa que requiere un campo magnético homogéneo .
Es una secuencia más sensible a artefactos.
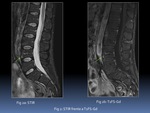
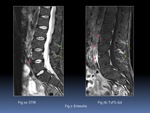
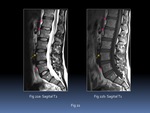
- T1FS-Gd frente a STIR: Ambas se aceptan como equivalentes. La principal ventaja del T1FS-Gd es que valora directamente el grado de inflamación (osteítis).
Muestra las lesiones como focos de captación hiperintensos sobre la médula ósea hipointensa.
Es algo más sensible y específica que las técnicas anteriormente descritas,
sin embargo,
requiere la administración de una sustancia exógena,
muy segura pero no exenta de riesgos y alarga significativamente la exploración. Aunque a priori prescindible,
su uso puede ser útil en pacientes seleccionados Fig. 2.
- El protocolo de estudio es poco exigente,
dando por válidos equipos con una potencia de campo magnético de entre 1 y 3 Tesla,
y tomado como referencia los de 1,5 Tesla.
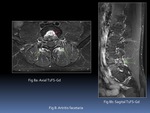
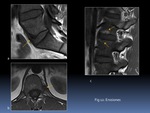
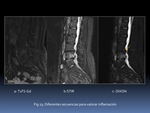
- Únicamente es necesario el plano sagital con grosor de corte máximo de 4 mm e incluyendo todo el cuerpo vertebral,
articulaciones interapofisarias y costovertebrales.
- La secuencia sagital T1FS-Gd puede reservarse para casos seleccionados
- Otras incidencias como axial o coronal son opcionales Fig. 3.
2) Hallazgos
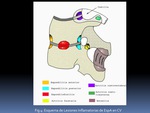
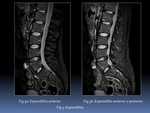
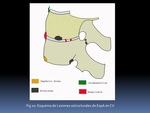
a) Lesiones Inflamatorias Fig. 4: SUSTRATO PATÓLOGICO Y LÉXICO:
- PROCESO INFLAMATORIO ÓSEO: su demostración es el hallazgo clave: La gran mayoría de las lesiones afectan a la entesis disco-vertebral,
donde se pone de manifiesto el EMO,
hiperintenso en STIR y la osteítis,
hiperintenso en T1FS-Gd.
Según la localización en el cuerpo vertebral distinguimos:
- Espondilitis: afectación triangular de las esquinas de los cuerpos vertebrales.
Se denomina “Signo de la esquina” A su vez puede ser Anterior o Posterior Fig. 5.
- Espondiodiscitis: afectación del disco y su inserción en el platillo,
con EMO del platillo.
Muestra morfología hemisférica Fig. 6.
- Entesitis: Inflamación directamente identificable de ligamentos (amarillos,
interepinsosos y supraespinsosos),
y de los tendones así como de sus inserciones óseas.
Generalmente se acompaña de EMO/osteítis Fig. 7 (5).
- ARTRITIS: la afectación inflamatoria de articulaciones diartrodiales actualmente no está aceptada de forma aislada como criterio de EspA:
- Articulaciones interapofisarias Fig. 8
- Articulaciones costovertebrales Fig. 9
- Articulaciones costotransversas
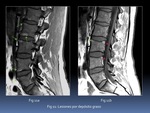
b) Lesiones estructurales Fig. 10 :SUSTRATO PATOLÓGICO Y LÉXICO
- Se traducen por una alteración de la médula ósea,
con erosión o proliferación ósea: Según su apariencia diferenciamos
- DEPÓSITO GRASO: de la médula ósea,
afecta a las esquinas de los cuerpos vertebrales y platillos.
De forma secundaria en torno a articulaciones diartrodiales (facetas,
costovertrales,
costotransversas) y apófisis espinosas.
Muestran señal similar a la grasa en todas las secuencias Fig. 11 (6) .
- EROSIONES: Observamos disrupción cortical.
Frecuentemente en esquinas y platillos vertebrales.
De forma secundaria en articulaciones diartrodiales y apófisis espinosas Fig. 12.
- SINDESMOFITOS: crecimiento óseo con origen en la inserción del anillo fibroso y extensión anterior,
posterior o lateral que no alcanza la vértebra contigua.
- ANQUILOSIS: Fusión ósea a través del disco o desde los puntos de inserción del anillo fibroso (Sindesmofitos que conforman puentes óseos) Fig. 13.
COMENTARIOS:
- Se acepta la identificación de las lesiones si se visualizan en al menos dos cortes.
- La afectación de las esquinas,
inflamatoria o estructural es típico de la EspA aunque no exclusivo.
Cuando la esquina inflamatoria afecta a dos o más localizaciones y la esquina estructural grasa afecta a cuatro o más localizaciones,
aumenta la probabilidad de padecer una EspA,
especialmente en población joven menor de 50 años (7)(8).
- La espondilodiscitis es frecuente pero inespecífica.
- Otras afectaciones inflamatorias pueden ser más específicas pero aún no han sido suficientemente estudiadas.
- La RM puede valorar cambios estructurales pero su papel en el diagnóstico y manejo también está aún por determinar.
- Se desaconseja el uso de epónimos como “Lesión de Romanus” por hacer referencia a la radiografía simple.
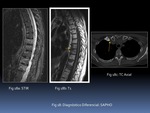
3) DIAGNÓSTICO DIFERENCIAL:
Esquemáticamente se distinguen tres patrones de afectación de la médula ósea vertebral en el contexto de la EspA,
que en la práctica aparecen simultáneamente con mayor predominio de alguno de ellos:
- Edema/hiperemia,
en la fase inflamatoria
- Cambios grasos,
por esterificación de los ácidos grasos
- Esclerosis y osificación.
Según su presentación plantean los siguientes diagnósticos diferenciales:
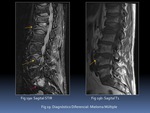
a) Enfermedad degenerativa:
La desecación del disco intervertebral conlleva pérdida del espacio intersomático,
en ocasiones con irregularidad de los platillos y proliferación ósea.
Los platillos vertebrales puede asociar cambios discogénicos ampliamente descritos por Modic,
con cambios edematosos,
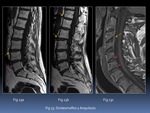
grasos y esclerosos cuya relación con la lumbalgia en nuestro medio se ha puesto en entredicho (20)(22) Fig. 14.
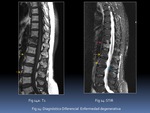
b) Enfermedad de Scheuermann
La herniación intraesponjosa también presenta el patrón cronológico agudo,
con edema,
graso y finalmente esclerosis en las fases más crónicas Fig. 15.
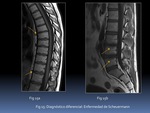
c) Espondilodiscitis Infeccionsa
La inflamación por infección del disco y la médula ósea puede en ocasiones confundirse con la espodilodiscitis aséptica de la EspA.
La espondilodiscitis infecciosa tiene tendencia a asociar colecciones perivertebrales Fig. 16.
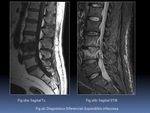
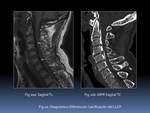
d) Hiperostosis esquelética idiopática difusa (HEID)
Asocia formación de hueso con establecimiento de puentes óseos que puede confundirse con EspA.
Sin embargo la formación ósea es menos lineal y más exuberante,
con preservación de espacios intersomáticos Fig. 17 .
e) Síndrome SAPHO
Acrónimo que incluye Sinovitis- Acné-Pustulosis- Hiperostosis-Osteítis.
Se trata de un síndrome peculiar,
aún poco conocido que asocia osteítis aséptica y lesiones cutáneas (pustulosis palmoplantar).
La localización más frecuentemente afectada es la articulación esternoclavicular y después la columna con hallazgos similares a las EspA.
Se ha descrito respuestas favorables a los Anti-TNF.
Algunos autores lo consideran un subtipo de EspA (21) Fig. 18.
f) Otra Entidades:
Infiltración maligna de la médula ósea (metástasis,
mieloma,
linfoma) Fig. 19, Espondiloartropatía asociada a la hemodiálisis,
calcificación del ligamento vertebral común posterior Fig. 20,
Fracturas por insuficiencia Fig. 21…
B) DISCUSIÓN:
1) Documento SI Frente a Documento CV.
Valoración general:
- El documento presentado sobre la CV de 2012 tiene esencialmente la misma estructura que el presentado sobre SI en 2009: presenta unos hallazgos denominados “característicos” divididos de la misma manera en “Inflamatorios agudos” y “estructurales”.
- Ambos documentos definen la “inflamación activa “ en base exclusivamente a demostrar EMO u osteítis.
El resto de hallazgos inflamatorios y estructurales aunque se describen como típicos,
tienen un valor aún por determinar (12).
- Existe sin embargo diferencias esenciales entre ambos documentos: la más obvia es que los hallazgos de RM no se consideran criterios diagnósticos.
Además no han sido tan validados como los criterios de SI.
- La principal explicación de este fenómeno radica en que en las EspA Axiales la afectación más frecuente y representativa es la SI,
siendo la afectación de la CV secundaria (9).
- Aunque estas enfermedades son poco prevalentes (0,5-1,8% de la población) (16)(17) ,
hasta un 10-30% de los casos pueden presentarse sin aparente SI.
Por otro lado se ha generalizado el estudio de la lumbalgia mediante RM.
El Radiólogo debe de estar familiarizado con esta patología para adecuar los protocolos de estudio y ajustarse a las expectativas de los reumatólogos.
Debemos de ser capaces además de reconocer ciertos signos incluso con bajos niveles de sospecha para completar adecuadamente las exploraciones Fig. 22 (10) .
2) Ventajas de la propuesta
- El documento sobre CV ilustra los hallazgos altamente sugestivos de EspA por RM,
con una clara descripción de hallazgos condicionados por inflamación aguda y hallazgos estructurales.
Destaca la afectación de las esquinas vertebrales,
tanto en la vertiente inflamatoria,
con edema/osteítis,
como crónica,
con cambios predominantemente grasos.
Se trata por lo tanto de hallazgos relativamente sencillos y objetivables que facilita el establecimiento de un lenguaje común en la práctica clínica y como base a futuros ensayos clínicos (14) .
- Esta propuesta es concordante con otras como la del grupo de trabajo Canada-Danemark que establece una serie de hallazgos característicos,
inflamatorios y estructurales equivalentes a los descritos por el grupo ASAS/OMERACT Table 2 Table 3.
3) Inconvenientes de la propuesta
- Esta propuesta tiene limitaciones.
En primer lugar es difícil la validación histológica de los hallazgos y el estándar de oro sigue siendo el diagnóstico clínico.
Además aún no se han desarrollado suficientes estudios prospectivos al respecto.
- Se subestima la importancia de la afectación inflamatoria de los elementos posteriores.
Se apunta a que la afectación de elementos posteriores dorsales es la afectación más frecuentes en pacientes con menor tiempo de evolución.
Son necesarios estudios que valoren su importancia y papel en el diagnóstico precoz.
En lo referente al diagnóstico,
los radiólogos debemos conocer esta circunstancia y realizar valoración sistemática y dirigida de estas estructuras.
- Esta propuesta no establece un sistema de cuantificación por lo que no es útil en la valoración de respuesta al tratamiento.
A ese efecto existe varios sistemas de cuantificación de lesiones agudas y crónicas que se basan en “la unidad vertebral” consistente en la mitad inferior de un cuerpo vertebral,
el disco y la mitad superior del disco inmediatamente inferior (15) (18).
- Al igual que en la SI,
el documento no valora el potencial diagnóstico de los cambios estructurales,
ni valora su valor pronóstico,
tema que está suscitando en la actualidad un gran interés.
Se postula que es precisamente en los focos de edema,
donde con mayor frecuencia aparecerán las lesiones con infiltración grasa que finalmente darán lugar a formación de sindesmofitos como lesión estructural establecida. La probabilidad,
importancia y cronología de este fenómeno está aún por dilucidar.
Recordamos que la infiltración grasa es el único fenómeno estructural que únicamente se valorar por RM y no tiene traducción en la radiografía (13).
-Un punto débil significativo de esta clasificación es sin duda la baja especificidad de los hallazgos claves,
especialmente su solapamiento con la muy prevalente enfermedad degenerativa,
por eso estas recomendaciones se aplican exclusivamente a pacientes jóvenes.
Aún así,
los focos de edema de la médula ósea en RM son un hallazgo frecuente y el porcentaje de población con HLA B27 positivo es de un nada desdeñable 7%.
Algunos autores señalan ya los peligros de un sobrediagnóstico de la EspA (19) .
4) Controversias y direcciones futuras
- En el momento actual se desarrollan numerosos estudios y ensayos que responderán ciertos interrogantes y abrirán nuevos debates.
- Queda por establecer ,
entre otras cuestiones,
el papel de la RM de CV en el manejo de las EspA,
en concreto el papel de la afectación de los elementos posteriores y de los cambios estructurales,
tanto en el diagnostico como en el seguimiento.
- Queda por definir cuál son los protocolos de estudio más apropiados y con mejor coste-beneficio: La mayor parte de estudios publicados hacen referencia al “estudio de CV”,
sin especificar segmentos : ya que la región que con mas frecuencia se afecta es la columna dorsal parece lógico pensar que el estudio de la columna lumbar sea insuficiente.
Algunos autores abogan por el estudio de la RM de cuerpo entero,
que permite valorar SI,
y articulaciones esternales,
antes que el estudio de la columna completa (11) .
- Muchas propuestas preconizan ciertas secuencias sobre otras.
Nuestra especialidad es muy dinámica y está ampliamente ligada a los avances tecnológicos.
Por lo tanto no deberíamos generalizar taxativamente la superioridad de unas secuencias frente a otras.
Los radiólogos debemos conocer nuestros equipos y elegir aquellas que nos permitan valorar mejor la inflamación,
ya sea STIR,
T2-FS u otros métodos como el método DIXON que suprime la grasa de forma muy homogénea con excelente relación señal-ruido Fig. 23.
- La administración de contraste es también un tema controvertido.
Muchos señalan que se trata de secuencias prescindibles.
Otros muchos artículos señalan la superioridad de las secuencias T1FS-Gd sobre STIR aunque con argumentos dispares,
ya sea para aumentar la sensibilidad con detección de osteítis sutil,
ya sea para aumentar la especificidad diferenciando focos de hiperseñal en STIR con o sin realce del contraste.
Asumiendo que así sea,
se desconoce si su papel es determinante y en qué casos puede cambiar el manejo de esta patología.
- El pasado febrero un panel de expertos Radiólogos y Reumatólogos españoles presentó un Protocolo de Actuación para el diagnóstico precoz de la Espondiloartritis Axial: Con respecto a los puntos comentados se llegó a un acuerdo en :
- Aceptar T1FS-Gd y STIR como las secuencias más sensibles
- El estudio de columna debe incluir desde C1 a D10 y desde D10 a S2.
- El CIV en CV debe reservarse para casos dudosos en el estudio sin contraste.
Persisten controversias en:
- Necesidad de seguimiento de lesiones inflamatorias tras tratamiento.
- Utilidad de la RM de cuerpo entero.
- Necesidad de cuantificar las lesiones.