El linfoma intravascular (LIV) es una neoplasia infrecuente,
que cursa generalmente con afección de múltiples órganos.
Se trata de una variante rara de los linfomas no hodgkinianos difusos de células B grandes (LNHDBCG),
caracterizada por una afección casi exclusivamente intravascular,
sin que se acompañe generalmente de masas tumorales ni de leucemización en sangre periférica.
Los órganos que se afectan con mayor frecuencia son el sistema nervioso central (SNC),
la piel,
los riñones y el pulmón,
y es mucho más rara la afección de los órganos hematopoyéticos (sangre periférica,
médula ósea,
bazo e hígado).
El curso clínico del LIV suele ser agresivo,
con un pronóstico infausto en muchas ocasiones,
aunque hay casos de larga supervivencia y remisiones completas con las distintas posibilidades terapéuticas.
Debido a la falta de especificidad de las manifestaciones clínicas y a su rareza,
muchas veces esta enfermedad se diagnostica post mortem mediante la autopsia.
ANATOMÍA PATOLÓGICA:
El LIV es una proliferación clonal de células neoplásicas linfoides de estirpe B,
con afección intravascular de la microcirculación (capilares,
arteriolas y vénulas) de los distintos órganos,
como el cerebro,
el pulmón,
el riñón o la piel.
Esta proliferación produce una oclusión de los pequeños vasos,
tanto por las propias células neoplásicas como por la fibrina.
Hay así una infiltración intravascular de células tumorales linfoides de gran tamaño,
con citoplasma amplio y núcleo vesicular y nucléolo prominente.
Suele haber frecuentes figuras de mitosis y en la inmunofenotipificación destaca la presencia de los marcadores de estirpe B,
especialmente la positividad del CD20.
Los órganos más afectados son el SNC,
la piel,
los riñones y los pulmones,
y es rara la presencia de células neoplásicas en el líquido cefalorraquídeo,
la sangre periférica o la médula ósea.
CLÍNICA:
Parece haber un predominio en el sexo masculino.
Las manifestaciones clínicas del LIV son muy variadas y poco específicas,
lo que dificulta su diagnóstico.
Los síntomas y signos derivan de la oclusión de los pequeños vasos en los distintos órganos,
que en ocasiones se produce de manera transitoria.
Así pues,
en función de los órganos afectados,
la sintomatología puede variar y presentarse como fiebre sin focalidad; que es la manifestación clínica más frecuente de LIV.
Muchos casos de LIV se presentan como una fiebre de origen desconocido,
a pesar de estudios exhaustivos.
También se puede presentar como síndrome constitucional,
caracterizado por astenia,
anorexia y pérdida de peso.
Las manifestaciones neurológicas son muy variadas,
pueden incluir disminución del nivel de conciencia (obnubilación,
estupor,
letargo),
desorientación,
crisis convulsivas,
hemiparesia,
afasia,
incontinencia de esfínteres,
cambios de personalidad,
disminución de la capacidad de concentración,
síndrome similar al de Guillain-Barré y accidentes cerebrovasculares (accidentes isquémicos transitorios e ictus).
DIAGNÓSTICO:
Para el diagnóstico pre mortem de LIV es preciso mantener un alto índice de sospecha,
ante la presencia de fiebre sin focalidad,
déficit neurológico y/o respiratorio inexplicables y elevación de LDH.
En imagen los hallazgos son muy variables desde lesiones difusas que afectan a la sustancia blanca profunda hasta lesiones que simulan infartos.
Se puede ver realce del parénquima y de las meninges.
En algunos casos el LIV se manifiesta como masas hipercaptantes que predicen una extensión tumoral extravascular.
El LIV se tiene que considerar en el DD de infartos repetidos de etiología indeterminada y en casos de leucopatía adquirida.
En cualquier caso,
ante la sospecha de LIV es necesario recurrir a la biopsia de un órgano afectado por la enfermedad (SNC,
piel,
testículo,
pulmón,
riñón).
El estudio de la médula ósea es poco rentable (salvo en el caso de LIV asiático).
Sin embargo,
en muchos casos el diagnóstico es muy difícil y el paciente fallece.
A pesar de su rareza,
el LIV debería tenerse en cuenta en el diagnóstico diferencial de las fiebres de origen desconocido y de las pancitopenias.
PRONÓSTICO Y TRATAMIENTO:
El curso clínico de LIV es agresivo y en muchas ocasiones fulminante.
Si a ello se le añade la dificultad para establecer el diagnóstico,
se comprende con facilidad que el pronóstico de esta enfermedad sea infausto.
Aunque la tasa de remisiones totales puede llegar a ser del 55% con la quimioterapia,
las recidivas pueden provocar el fallecimiento del paciente.
A continuación presentamos los casos diagnosticados en nuestro Hospital los últimos cuatro años.
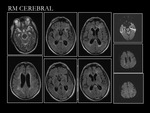
CASO 1
El primer caso es el de un varón de 79 años con AP de DM tipo II que acudió a urgencias con un cuadro de desorientación de una semana de evolución que había reagudizado las últimas 24h.
El estado cognitivo previo a este episodio era normal y no asociaba clínica sistémica ni síndrome general.
En cuanto a la analítica cabía destacar únicamente una elevación de la LDH en sangre y de ADA en el LCR.
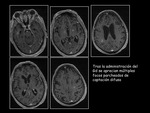
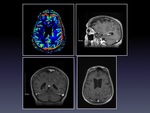
Los estudios de imagen se muestran en las Fig.1-3
La biopsia de médula ósea no mostró alteraciones.
La evolución clínica fue desfavorable con deterioro neurológico progresivo y el paciente falleció.
La necropsia confirmó el diagnóstico de LIV.
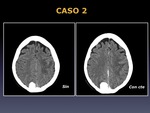
CASO 2
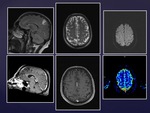
Es una mujer de 79 años que acude a urgencias por una pérdida de fuerza en la extremidad superior derecha e inestabilidad de la marcha.
Se encontraba en controles por un meningioma calcificado occipital.
No presentaba fiebre,
alteraciones visuales,
cefalea ni otra clínica asociada.
Analítica: elevación de CK y LDH (278)
Se le realiza un TC (Fig.4) que muestra un edema frontoparietal izquierdo y se le ingresa para estudio por sospecha de tumor glial de bajo grado.
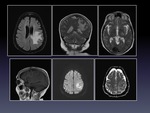
Se le hace RM confirmándose la presencia de una lesión hiperintensa que tras la administración del Gadolinio muestra captaciones lineales irregulares (Fig.5-6).
Se completó con estudio de neuronavegador para biopsia que determinó el diagnóstico y se inició el tratamiento.
Un mes después la paciente vuelve a acudir a urgencias por empeoramiento clínico objetivándose en el TC una progresión del edema.
La paciente falleció durante este último ingreso.
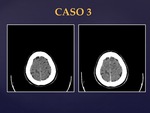
CASO 3
Se trata de un varón de 47 años que mientras estaba en el trabajo nota disminución de la sensibilidad propioceptiva de la extremidad inferior izquierda,
malestar general y después pérdida de fuerza.
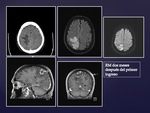
En el TC (Fig.7) se objetiva una lesion hipodensa parietal derecha que apenas capta tras la administración del CIV.
En la RM se visualiza la lesión que presenta alguna captación lineal inespecífica (Fig.8).
Se decide control pero un mes después vuelve a ingresar por presentar una convulsion.
En el TC y RM se aprecia una progresión de la lesión que muestra una captación más evidente (Fig.9).
Se realizó biopsia de la lesión y se instauró tratamiento.
Ha presentado más episodios de empeoramiento clínico y radiológico.