INTRODUCCION
Las glándulas suprarrenales son pequeñas y se localizan,
como su nombre lo indica,
por encima y adyacente a ambos riñones.
Tienen forma de Y,
V o T invertidas y pesan aproximadamente 5 gramos cada una.
La corteza suprarrenal es la encargada de secretar cortisol,
aldosterona y andrógenos; y la médula secreta epinefrina y norepinefrina.
Las glándulas suprarrenales son sitios frecuentes de enfermedad,
presentando algún tipo de alteración en el 9% de la población.
Su detección ha aumentado significativamente con el uso cada vez más frecuente de ecografía,
tomografía computada (TC) y resonancia magnética (RM),
en las que muchas de estas lesiones son detectadas en forma incidental.
El rol de la TC y RM no sólo está en la detección,
sino que también en la caracterización de las lesiones,
diferenciando benignas de malignas y determinando el diagnóstico definitivo en muchas de ellas.
Las lesiones más comunes son el adenoma y las metástasis.
Además de éstas,
a nivel suprarrenal se pueden encontrar feocromocitomas,
carcinomas,
linfomas,
mielolipomas,
quistes y pseudoquistes,
hemangiomas y hematomas,
entre otros.
El mielolipoma suprarrenal es un tumor raro,
benigno,
no funcionante y de lento crecimiento,
compuesto por tejido graso y elementos hematopoyéticos.
La incidencia de varía desde 0,08 a 0,4%.
Habitualmente son descubiertos de manera incidental en autopsias,
cirugías o en estudios de imagen (ecografía o TAC) realizados por otros motivos.
Llegan a constituir el 15% de los incidentalomas adrenales.
Se presentan con frecuencia entre la quinta y la séptima década de la vida,
sin predominio por el sexo,
y tienen preferencia por la glándula suprarrenal derecha.
La localización adrenal del mielolipoma es la más frecuente,
aunque se han descrito casos de localización extraadrenal,
fundamentalmente a nivel pélvico,
con preferencia por la región presacra (50% de los mielolipomas de localización extra-adrenal),
aunque también hay descritos casos de localización gástrica,
hepática,
ganglios linfáticos,
cráneo o esplénica.
Puede asociarse a patologías endocrinas,
tales como obesidad,
síndrome de Cushing o enfermedad de Addison.
Los tumores no superan normalmente los 5 cm de diámetro y se comportan de manera asintomática.
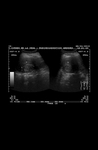
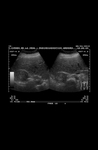
El diagnóstico se realiza mediante ecografía o TC,
normalmente de forma incidental.
Los tumores grandes pueden presentar síntomas,
fundamentalmente dolor abdominal,
estreñimiento o vómitos.
Más raramente,
se puede producir una hemorragia retroperitoneal espontánea,
en los casos de mayor tamaño.
ESTUDIO
Tomografía computada
Es la modalidad primaria en la detección y caracterización de masas suprarrenales.
Ventajas: alta disponibilidad,
rapidez y excelente resolución espacial.
Desventajas: uso de radiación ionizante y contraste yodado endovenoso,
además de menor resolución por contraste si se la compara con la RM.
Para una adecuada visualización de las glándulas suprarrenales,
la colimación debe de ser de 2,5 a 3 mm,
o bien de 5 mm en TC multicorte,
reconstruíble a 2,5 mm.
Primero se realizan cortes sin contraste para evaluar la densidad de la lesión y,
dependiendo de este resultado,
posteriormente se realizan cortes axiales con contraste en fases portovenosa (aproximadamente 60-70 segundos postcontraste) y tardía (10 minutos postcontraste).
Para diferenciar lesiones benignas de malignas debe considerarse el tamaño,
estabilidad del tamaño,
forma,
contornos,
densidad y homogeneidad.
Son signos sospechosos de malignidad: tamaño mayor a 4 cm,
cambio de éste en controles sucesivos,
bordes irregulares y densidad heterogénea.
Resonancia magnética
Es utilizada como modalidad de segunda línea,
si los resultados de la TC no son diagnósticos.
También se utiliza como modalidad primaria,
en casos de hallazgo incidental en RM solicitada por otra causa.
Las ventajas de este método incluyen una alta resolución por contraste,
alto rendimiento en la diferenciación de lesiones benignas de malignas,
capacidad multiplanar inherente y ausencia de radiación ionizante y contraste yodado.
Las desventajas son: tiempo de examen,
costos y baja disponibilidad,
así como también una menor resolución espacial.
Las secuencias sugeridas son: T2 HASTE o RARE (rapid acquisition with relaxation enhancement) coronal y axial,
T2 axial con saturación grasa,
T1 gradiente “en fase” y “fuera de fase” axial y coronal,
e imágenes ponderadas en T1 con saturación grasa pre y postcontraste con gadolinio en 4 fases (VIBE: volumetric interpolated breath-hold examination).
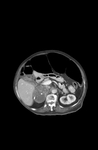
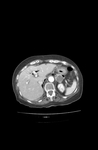
MIELOLIPOMAS SUPRARRENALES
Su característica principal,
que determina el diagnóstico por TC o RM,
es la presencia de grasa macroscópica.
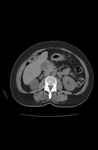
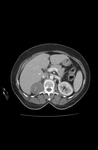
El estudio complementario de elección es la TAC,
donde se observa la presencia de una neoformación bien encapsulada,
circunscrita y con valores en unidades Hounsfield negativos debido a la grasa macroscópica (marcada hipodensidad,
< a -10 UH),
mezcladas con áreas de mayor densidad (componente hematopoyético).
Una frecuente característica de este tipo de neoformaciones es la detección de calcificaciones que pueden plantear dudas diagnósticas.
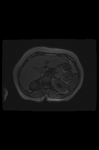
A la RM,
el componente graso es hiperintenso en secuencias ponderadas en T1,
con señal intermedia en T2 y significativa caída de señal en secuencias T1 o T2 con saturación grasa.
La RM con supresión grasa es la mejor técnica para demostrar la presencia de tejido adiposo,
aunque la existencia de elementos medulares o hemorragia puede ser causa de persistencia de áreas de hiperintensidad.
La intensidad de señal de la hemorragia intralesional puede variar en función de la antigüedad del sangrado.
Las áreas de mayor presencia de elementos medulares mostrarán una mayor intensidad de señal.
Si a pesar del diagnóstico por imagen,
incluida la RMN,
persisten dudas diagnósticas,
en particular cuando las dimensiones son superiores a 3-4 cm,
que es cuando la probabilidad de que la naturaleza de la masa sea maligna es más alta,
es apropiado realizar una biopsia guiada por ecografía o TAC,
aunque conlleva un elevado riesgo de ruptura y hemorragia.
Es necesario evaluar la funcionalidad de la neoformación.
DIAGNÓSTICO DIFERENCIAL
El diagnóstico diferencial imaginológico debe realizarse con otros tumores:
Adenomas: Se caracterizan histológicamente por la presencia de células claras con abundante lípido intracitoplasmático (grasa microscópica) separado por tejido fibrovascular.
Esta característica es la que permite caracterizarlos por TC y RM.
A la TC,
los adenomas son lesiones bien delimitadas,
de bordes regulares,
menores a 3 cm,
homogéneos e hipodensos en relación al parénquima hepático,
en los cortes sin contraste.
Esta hipodensidad se debe a la presencia de tejido adiposo microscópico.
En RM,
los adenomas presentan intensidad de señal similar a la glándula normal,
en especial en secuencias ponderadas en T2,
a diferencia de los carcinomas y metástasis,
que presentan hiperseñal en T2 por su mayor contenido de agua.
Sin embargo,
la secuencia más relevante es la que se basa en la presencia de contenido lipídico intracitoplasmático en los adenomas,
que es el “chemical shift” o “cambio químico”.
Esta técnica consiste en dos adquisiciones ponderadas en T1,
con tiempos de eco diferentes,
una en que los protones localizados en el agua y en la grasa están en fase,
y otra en que estos protones están desfasados.
En secuencia “fuera de fase” hay una significativa caída de intensidad de señal de los adenomas (mayor al 20%),
en comparación con la intensidad que presentan en la secuencia “en fase” Este es el método más sensible para diferenciar adenomas de metástasis.
Metástasis: Las metástasis son frecuentemente bilaterales,
de mayor tamaño que los adenomas,
heterogéneas y de contornos irregulares.
A la TC,
en general sin contraste presentan una densidad mayor a 10 UH.
A la RM,
son hipo e hiperintensos en secuencias ponderadas en T1 y T2 respectivamente,
sin significativa caída de señal en secuencia T1 “fuera de fase”.
Sin embargo,
un adenoma atípico puede presentar estas mismas características,
por lo que en muchos casos,
para el diagnóstico definitivo se debe realizar un PET o biopsia.
Feocromocitoma: El diagnóstico es clínico y de laboratorio (elevación de catecolaminas plasmáticas y urinarias) y por otro lado imaginológico,
ya sea por TC o RM,
que presentan un rendimiento similar en la detección de estos tumores en las glándulas suprarrenales.
Por lo general miden entre 2 y 5 cm,
son hipervasculares y presentan abundante líquido,
muchos de ellos con áreas quísticas en su interior.
A la RM son hipointensos en secuencias ponderadas en T1 y marcadamente hiperintensos en secuencias ponderadas en T2.
Carcinoma Suprarrenal: Al diagnóstico,
el tumor es grande,
en general mayor a 6 cm,
alcanzando en algunos casos hasta 20 cm.
Son heterogéneos en TC y RM,
con áreas de necrosis y hemorragia (hipodensas a la TC,
hiperintensas en T1 y T2 a la RM),
con contraste endovenoso refuerzan en forma nodular.
Calcifican en un 30%; puede observarse invasión directa de órganos vecinos,
de la vena renal y vena cava inferior.
Además,
pueden observarse adenopatías y metástasis a distancia,
como por ejemplo en pulmón.
Linfoma: En TC y RM se manifiesta como engrosamiento glandular difuso o nodular y en un 50% de los casos es bilateral.
Lesiones quísticas: Quistes revestidos de endotelio (40%),
Pseudoquistes (posthemorragia) (39%),
Quistes parasitarios,
Quistes revestidos de epitelio.
Los quistes revestidos de endotelio son simples,
hipodensos a la TC,
hipointensos en T1 e hiperintensos en T2,
sin refuerzo con contraste ni componente sólido.
Hematomas: A la TC la lesión es espontáneamente hiperdensa,
sin refuerzo significativo tras la administración de contraste.
La RM es la modalidad más sensible y específica; la señal de la lesión varía con la temporalidad del hematoma,
sin embargo,
por lo general la lesión es hiperintensa en T1 e hipointensa en T2,
sin refuerzo significativo con gadolinio.
Si no es posible determinar la naturaleza benigna o maligna de una lesión mediante TC o RM,
quedan tres alternativas:
- Puede realizarse un PET para evaluar el grado de actividad metabólica (a mayor metabolismo de la lesión,
mayor probabilidad de malignidad).
- Una segunda alternativa,
más conservadora,
es controlar la lesión en 3-6 meses.
- Una tercera posibilidad es realizar una biopsia percutánea bajo TC,
con el paciente en decúbito lateral hacia el lado de la lesión con el fin de disminuir el riesgo de neumotórax.
TRATAMIENTO
El tratamiento de los mielolipomas suprarrenales debe individualizarse.
Las lesiones pequeñas,
menores de 3-4 cm y asintomáticas deberían seguirse durante un periodo de 1 o 2 años con TC o RM,
aunque algunos abogan por un seguimiento clínico sin estudios radiológicos.
La cirugía está indicada cuando los pacientes están sintomáticos,
tienen un tamaño superior a 5 cm o si se sospecha malignidad.
Los tumores asintomáticos en crecimiento durante el seguimiento deben ser extirpados quirúrgicamente.
De acuerdo con lo descrito en la literatura,
el abordaje quirúrgico más empleado es el laparoscópico,
no existiendo límite de tamaño de la lesión para su indicación,
aunque este abordaje no debería utilizarse cuando existan adherencias o infiltración de órganos vecinos.