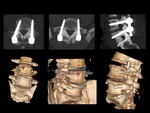
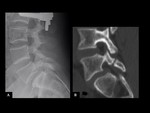
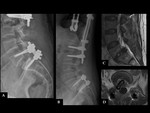
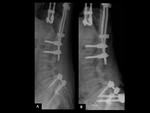
INTRODUCCIÓN
La cirugía de columna es una intervención común aunque compleja que requiere profesionales altamente especializados.
Ya sea mediante abordaje posterior (más frecuente) o anterior,
se emplea para proporcionar estabilidad y restaurar la alineación anatómica en:
- Fracturas
- Enfermedad degenerativa
- Infección
- Tumores
- Anomalías congénitas
FACTORES BIOMECÁNICOS BÁSICOS
La columna vertebral sirve como soporte estructural básico al ser humano.
La flexión,
extensión,
rotación y movimiento lateral producen un patrón de estrés determinado en los cuerpos vertebrales,
discos intervertebrales y ligamentos.
Podemos dividir la columna en 3 compartimentos o columnas:
- ANTERIOR: Ligamento Longitudinal Anterior,
2/3 anteriores del cuerpo vertebral y del annulus fibroso.
Función: Soportar la carga axial y resistir la extensión.
- MEDIA: Ligamento Longitudinal Posterior,
1/3 posterior del cuerpo vertebral y del annulus fibroso y núcleo pulposo.
Función: Ayudar a soportar la carga axial y resistir la flexión.
- POSTERIOR: Pedículos,
Carillas articulares,
ligamentos amarillo,
interespinoso y supraespinoso.
Función: Estabilizar movimientos laterales y rotatorios y resistir la flexión.
TIPOS DE CIRUGÍA
Tradicionalmente,
el objetivo de la instrumentación vertebral ha sido proporcionar una fijación interna rígida hasta originar una fusión ósea y restaurar la función biomecánica.
Actualmente se sustituye el disco intervertebral por prótesis (dispositivos/cajas intersomáticas) que mejoran la clínica del paciente sin aumentar la tasa de complicaciones.
Generalmente,
dos de estos tres compartimentos o columnas deben estar anatómicamente inctactos para que exista estabilidad funcional.
Por tanto,
la instrumentación vertebral se utiliza cuando más de un compartimento está dañado por trauma,
infección,
tumor,
etc.
El abordaje posterior o póstero-lateral se utiliza para la descompresión de estructuras neurales (radiculopatías,
compresiones medulares,
etc) o para unir dos o más vértebras adyacentes.
El abordaje anterior o ántero-lateral permite el acceso directo al espacio intervertebral con menor riesgo de afectar a las estructuras neurales.
TÉCNICAS DE IMAGEN
En el postoperatorio su objetivo es:
- Reflejar el grado de fusión ósea.
- Mostrar la posición e integridad del material empleado.
- Detectar las complicaciones asociadas.
Radiografías convencionales (Rx)
Es la modalidad de imagen más empleada en el seguimiento postoperatorio.
Es útil para el grado de fusión (puede mostrar falta de unión / pseudoartrosis) y la posición del instrumental (ruptura,
migración,
etc).
Tomografía Computarizada (TC)
Es la técnica de elección para demostrar el grado de fusión ósea,
debido a su elevada resolución y la posibilidad de realizar reconstrucciones,
que muestran la localización exacta del material de instrumentación.
Debido a su mayor dosis,
se reserva para los casos en los que existen dudas con la Rx o cuando existe sospecha de complicación asociada.
Resonancia Magnética (RM)
Es la técnica de elección para la valoración del contenido intra-espinal y de los tejidos blandos adyacentes.
Es particularmente útil para el estudio de las estructuras nerviosas y para descartar infección o colecciones.
Su desventaja es que el material de instrumentación (metálico) genera artefacto de susceptibilidad magnética y dificulta la valoración.
RESEÑA HISTÓRICA
La instrumentación se desarrolló inicialmente para permitir la corrección interna de deformidades escolióticas y conseguir una movilización precoz de los pacientes.
Desde entonces se han ampliado sus aplicaciones para proporcionar una fijación interna rígida en diversos trastornos vertebrales,
como espondilosis degenerativa,
espondilolistesis,
fractura,
infección,
neoplasia y trastornos congénitos.
La fijación rígida con injerto óseo se utiliza para aumentar la probabilidad de obtener una fusión ósea,
prevenir la pseudoartrosis,
corregir la deformidad,
proporcionar una estabilización vertebral y permitir una movilización precoz.
Actualmente,
existen diversos instrumentos,
con combinaciones de clavos,
placas,
tornillos pediculares,
grapas,
puentes,
ganchos y alambres.
Debe resaltarse que el objetivo de la instrumentación es proporcionar una fijación estable transitoria y mantener la alineación y la inmovilización hasta que se forme una fusión vertebral sólida.
Los dispositivos metálicos no pueden soportar tensiones repetitivas a largo plazo a los que se somete la columna,
y finalmente fallan si no se logra la fusión ósea sólida.
COLUMNA TÓRACICA Y LUMBAR
El primer sistema de instrumentación mayor vertebral fue desarrollado por Harrington en la década de 1950 para tratar a niños con escoliosis neuromuscular debida a poliomielitis.
Aunque actualmente se utiliza muy raramente,
se incluye porque los conceptos de su diseño ayudan a comprender los métodos de instrumentación actuales.
El sistema se coloca a nivel posterior,
y comporta una separación a través de la concavidad de la deformidad y compresión a lo largo de la convexidad; cuanto mayores sean las fuerzas de tracción y compresión,
más completa será la reducción.
Las principales indicaciones del sistema de Harrington son realizar la fusión vertebral en el tratamiento de una única curvatura vertebral relacionada con la escoliosis torácica idiopática,
y procurar una realineación y estabilización de fracturas tóraco-lumbares con el ligamento longitudinal anterior o posterior intacto.
El injerto óseo se utiliza al realizar la fijación porque el origen de la estabilidad a largo plazo es la fusión ósea,
más que el sistema de instrumentación.
El uso del sistema de Harrington en la columna lumbar baja se asocia con una tasa más alta de fracaso del instrumento y a otras complicaciones,
como desalojo del gancho,
pérdida de la lordosis lumbar (deformidad en espalda plana),
alteración de la marcha,
lumbalgia,
discapacidad y erosión dural tardía o complicaciones neurológicas relacionadas con la migración del gancho caudal hacia el conducto raquídeo.
Los sistemas tradicionales clavo-gancho aplican una tensión vertical concentrada en los ganchos superior e inferior,
aplicando sólo una fuerza correctora indirecta a los cuerpos vertebrales intermedios.
Los sistemas de instrumentación segmentarios intentan distribuir las fuerzas correctoras sobre múltiples segmentos vertebrales.
La instrumentación de Luque utiliza alambres sublaminares en múltiples niveles,
combinado con clavos lisos apareados,
para aplicar fuerzas transversas correctoras sobre múltiples segmentos vertebrales.
En resumen: La instrumentación de Harrington corrige la escoliosis al aplicar la fuerza en dirección vertical,
mientras que el sistema de Luque corrige la escoliosis con múltiples fuerzas horizontales.
Los resultados de estudios biomecánicos actuales indican que la combinación de fuerzas de fijación transversa y tracción es superior a cualquiera de los métodos por separado.
Los intentos de proporcionar una instrumentación segmentaria a la columna después de una laminectomía llevaron al desarrollo de la fijación con tornillos transpediculares,
que no depende de un arco posterior intacto. La fijación de tornillos pediculares proporciona estabilidad a los tres niveles vertebrales y permite la corrección segmentaria de lordosis,
cifosis,
escoliosis y rotación.
Este tipo de instrumentación se utiliza con mayor frecuencia para inmovilizar a pacientes con artrosis degenerativa dolorosa,
espondilolistesis sintomática,
deformidad postraumática y escoliosis grave,
y para prevenir o tratar la pseudoartrosis.
Los tornillos pediculares se utilizan predominantemente en la región lumbar,
por la elevada frecuencia de enfermedad degenerativa en esta localización,
el gran tamaño de los pedículos lumbares y la dificultad de lograr la inmovilización de la región lumbar con otros sistemas.
La colocación correcta es esencial para proporcionar una incorporación adecuada y evitar las estructuras neurales que circulan a lo largo del pedículo.
Se produce una afectación neurológica en,
aproximadamente,
el 3% de los pacientes tras la colocación de un sistema de tornillos pediculares.
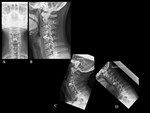
COLUMNA CERVICAL
El dispositivo cervical posterior se utiliza ampliamente,
principalmente para conseguir la fusión en pacientes con deformidad vertebral e insuficiencia ligamentosa.
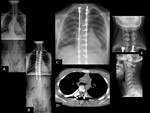
Las fusiones cervicales posteriores presentan una tasa de complicaciones relativamente baja (Ver figura 1).
La complicación más frecuente asociada con la instrumentación cervical posterior es la pérdida de la fijación y la recidiva de la deformidad.
La rotura del dispositivo,
el aflojamiento y la separación de alambres del hueso se deben habitualmente a la tensión repetitiva aplicada a la fijación.
En la columna cervical más baja,
se utilizan los sistemas de instrumentación anterior y posterior para lograr la inmovilización.
La fusión posterior se utiliza más comúnmente cuando se ha producido una alteración o inestabilidad de las estructuras ligamentosas posteriores después de un traumatismo o laminectomía extensa.
COMPLICACIONES
El síndrome postquirúrgico de la espalda o síndrome de la cirugía fallida de columna, se produce por diversos trastornos,
y se caracteriza por dolor postoperatorio intratable y diversos grados de invalidez funcional.
Este síndrome se desarrolla en,
aproximadamente,
el 15% de los pacientes después de una intervención en la columna.
Aunque no puede identificarse una lesión anatómica específica en un gran número de pacientes con síndrome postquirúrgico de la espalda,
las lesiones estructurales más frecuentes responsables de este síndrome son:
1.
Causas de aparición precoz
- Colocación incorrecta del material ortopédico
- Hemorragia
- Infección
- Pseudomeningocele
- Cirugía a nivel equivocado
- Descompresión inadecuada de estenosis de canal o foraminal
- Textiloma
2.
Causas de aparición tardía
- Fractura del material ortopédico
- Fallo en la fusión y pseudoartrosis
- Espondilolisis y espondilolistesis
- Osteofitosis
- Aracnoiditis estéril
- Recurrencia / Persistencia de hernia discal
- Fibrosis epidural
- Lesión nerviosa
- Aceleración de los cambios degenerativos*
* Se observan cambios degenerativos discales y artrosis de articulaciones interapofisarias en los segmentos adyacentes a los intervenidos,
que son mucho más frecuentes en las intervenciones con fusión que en las descompresivas.
Se deben al estrés y alteración en la biomecánica secundarios a la fusión.
COMPLICACIONES
El síndrome postquirúrgico de la espalda o síndrome de la cirugía fallida de columna, se produce por diversos trastornos,
y se caracteriza por dolor postoperatorio intratable y diversos grados de invalidez funcional.
Este síndrome se desarrolla en,
aproximadamente,
el 15% de los pacientes después de una intervención en la columna.
Aunque no puede identificarse una lesión anatómica específica en un gran número de pacientes con síndrome postquirúrgico de la espalda,
las lesiones estructurales más frecuentes responsables de este síndrome son:
1.
Causas de aparición precoz
- Colocación incorrecta del material ortopédico
- Hemorragia
- Infección
- Pseudomeningocele
- Cirugía a nivel equivocado
- Descompresión inadecuada de estenosis de canal o foraminal
- Textiloma
2.
Causas de aparición tardía
- Fractura del material ortopédico
- Fallo en la fusión y pseudoartrosis
- Espondilolisis y espondilolistesis
- Aracnoiditis estéril
- Recurrencia / Persistencia de hernia discal
- Fibrosis epidural
- Lesión nerviosa
- Aceleración de los cambios degenerativos*
* Se observan cambios degenerativos discales y artrosis de articulaciones interapofisarias en los segmentos adyacentes a los intervenidos,
que son mucho más frecuentes en las intervenciones con fusión que en las descompresivas.
Se deben al estrés y alteración en la biomecánica secundarios a la fusión.
Hemos realizado una revisión de las complicaciones observadas en los últimos 5 años en nuestro centro (HUG),
en pacientes con antecedente de cirugía de la columna vertebral tratada mediante instrumentación,
analizando las complicaciones asociadas tanto al material empleado (metálico,
cajas intersomáticas...) como al procedimiento en sí mismo (infección,
pseudoartrosis...).
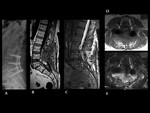
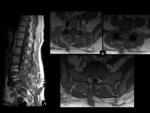
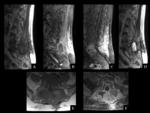
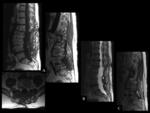
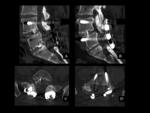
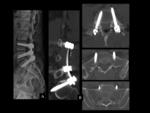
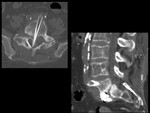
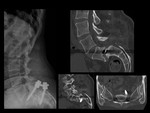
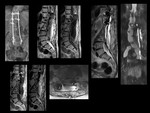
HEMATOMA POSTOPERATORIO
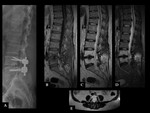
El hematoma epidural puede originar Síndrome de la cola de caballo / Síndrome de la cauda equina,
con la consiguiente descompresión posterior e instrumentación (Ver figuras 2 a 5).
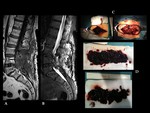
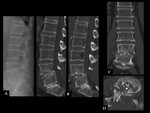
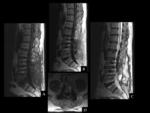
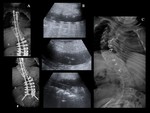
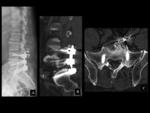
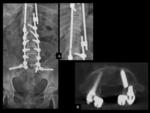
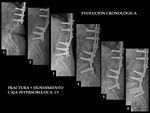
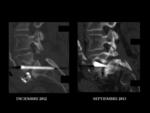
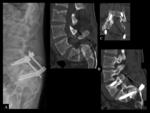
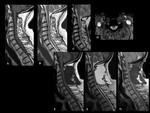
PSEUDOARTROSIS /FALTA DE UNIÓN
Es una de las principales causas de fracaso de la cirugía de la columna.
Se define en líneas generales como un fracaso documentado de la unión ósea sólida un año después de la cirugía.
La falta de unión ósea puede deberse a una anastomosis de tejido fibroso o por el movimiento excesivo anómalo causado por la ausencia de tejido anastomótico sólido.
Presenta una prevalencia de entre el 2-30%,
y se encuentran tasas más altas de pseudoartrosis en pacientes sometidos a fusión simultánea en múltiples niveles.
La prueba diagnóstica inicial para evaluar la fusión vertebral son las radiografías convencionales.
La fusión sólida produce un patrón trabecular continuo,
organizado en todo el segmento injertado.
Suelen necesitarse de 6 a 9 meses para que el material injertado aparezca sólido y continuo radiológicamente.
Durante el periodo postoperatorio inicial,
es difícil detectar la pseudoartrosis,
a menos que se produzca un fracaso macroscópico o del dispositivo.
La persistencia de halos o áreas transparentes alrededor del injerto o dispositivo indican un fallo de la incorporación,
y deberían evaluarse en proyecciones de flexo-extensión.
A pesar de la gran cantidad de métodos de imagen disponibles,
el diagnóstico seguro de la pseudoartrosis sigue siendo un problema en una gran proporción de casos (Ver figuras 6 y 7).
Los 5 criterios que parecen más fiables para establecer una pseudoartrosis son:
1.
Falta de continuidad trabecular
2.
Aplastamiento de la altura del injerto con un espacio entre el platillo vertebral y el material injertado.
3.
Un desplazamiento en la posición del injerto después de la consolidación
4.
Un desalojamiento o fractura del dispositivo interno después de la consolidación
5.
Un dolor inexplicado en el área de la fusión
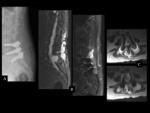
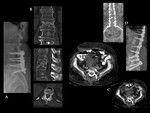
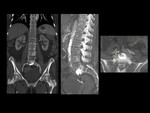
INFECCIÓN POSTOPERATORIA
La infección postoperatoria es una complicación grave de la cirugía de la columna,
y se produce en,
aproximadamente,
el 1-3% de los pacientes.
Los factores de riesgo son: la edad avanzada del paciente,
el reposo en cama y una hospitalización prolongados,
la obesidad,
la diabetes mellitus,
la desnutrición,
la inmunosupresión,
el uso de corticoesteroides y la infección en focos alejados.
La complejidad y duración de la intervención también se correlacionan con la prevalencia de infección.
La laminectomía y la discectomía raramente se asocian con una infección,
la fusión vertebral sin el uso de instrumentación comporta un riesgo del 1-5%,
y la fusión con el dispositivo tiene una prevalencia media de infección del 6% o más.
El microorganismo más frecuente es Staphylococcus aureus,
que causa,
aproximadamente,
el 50% de todas las infecciones vertebrales postoperatorias,
aunque puede encontrarse infección por otros microorganismos (uno o múltiples),
como Staphylococcus epidermidis.
Los síntomas pueden ser inespecíficos,
por lo que hay que sospecharla en pacientes con aumento del dolor lumbar tras la cirugía y en aquellos que presentan aumentos de reactantes de fase aguda en el estudio analítico.
Puede afectar cualquier tejido del lecho quirúrgico.
Generalmente,
las infecciones superficiales (de la herida quirúrgica) se presentan antes que las profundas,
con clínica dolorosa (eritema e inflamación).
Las infecciones profundas afectan al material y/o al espacio intervertebral y pueden ser difíciles de diagnosticar.
Los hallazgos iniciales radiológicos convencionales de pérdida del espacio intervertebral,
osteopenia y erosión del platillo vertebral pueden ser difíciles de distinguir de algunos cambios postoperatorios.
Con la progresión de la infección,
puede producirse destrucción vertebral,
fragmentación ósea y esclerosis reactiva.
Si la infección no puede controlarse adecuadamente con desbridamiento,
irrigación y antibióticos,
puede observarse una pérdida de fijación y aflojamiento de la instrumentación vertebral.
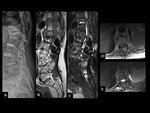
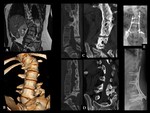
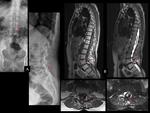
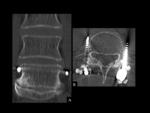
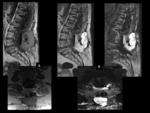
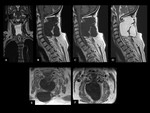
Los hallazgos de la RMde discitis postoperatoria, se superponen con cambios relacionados con una intervención no complicada.
El hallazgo más fiable de discitis infecciosa postoperatoria enla RM es un descenso de la intensidad de señal de la médula vertebral de los platillos adyacentes en imágenes potenciadas en T1,
con realce de estas áreas después de la administración intravenosa de contraste paramagnético (Ver figuras 8 a 11)
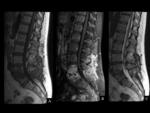
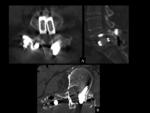
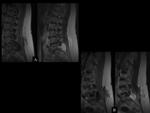
En algunas ocasiones únicamente podemos hablar de colecciones postquirúrgicas (seromas) no infectados frente a otras que podrían serlo claramente (abscesos).
Ver figuras 12 a 16.
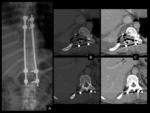
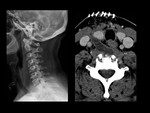
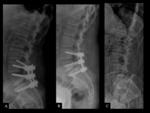
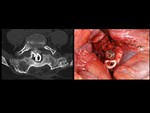
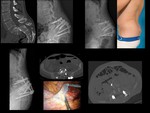
COMPLICACIONES RELACIONADAS CON EL INSTRUMENTAL (MALPOSICIÓN,
RUPTURA,
MIGRACIÓN,
RETENCIÓN…)
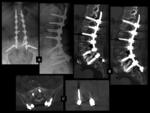
Debe valorarse la integridad del material quirúrgico,
así como su adecuada colocación,
para descartar malposiciones,
que suelen asociar otras anomalías como pseudoartrosis,
inestabilidad espinal,
fracturas óseas,
laceraciones durales y lesiones nerviosas.
La tasa de irritación radicular tras la colocación de tornillos transpediculares es del 1%,
normalmente debido a una localización más inferior y medial de la adecuada.
La colocación precisa de la instrumentación vertebral es a menudo un desafío técnico.
Con los tornillos transpediculares,
en particular,
se debe prestar mucha atención,
puesto que son ampliamente utilizados y están muy próximos a estructuras nerviosas y vasculares.
El emplazamiento óptimo para los tornillos es cercano a la pared medial del pedículo sin sobresalir de la cortical.
La punta del tornillo debe aproximarse pero no atravesar la cortical anterior del cuerpo vertebral.
En los pacientes intervenidos de artrodesis intersomática mediante cajas,
estas prótesis pueden ser metálicas o radiotransparentes,
en este caso la mayoría de las prótesis contienen 2 marcas radiopacas en sus límites anterior y posterior que sirven para valorar su posición.
La Radiología Convencionales la primera técnica de imagen a realizar,
aunque si no se consigue un diagnóstico definitivo y se sospecha rotura o malposición,
la TC será de mayor utilidad.
Se sospechará aflojamiento del material ortopédico al observar un área de hipoatenuación a su alrededor de más de 2 mm de grosor.
Mediante RM valoraremos las partes blandas y las estructuras nerviosas en relación con el material implantado.
Ver figuras 17 a 34.
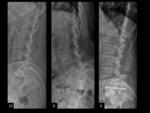
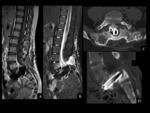
ESPONDILOLISTESIS
En pacientes intervenidos con laminectomía se puede observar una mayor inestabilidad y deformidad,
con desplazamiento de un cuerpo vertebral sobre el adyacente,
que aumenta con el movimiento y empeora con el tiempo.
Es más frecuente en laminectomías de más del 50% y se realiza en más de un nivel.
Normalmente estos pacientes llevan asociada una fusión profiláctica.
En estos casos son de especial utilidad las exploraciones dinámicas con radiología convencional.
La RMy TC con reconstrucciones multiplanares pueden mostrar anterolistesis,
retrolistesis o translación lateral.
Es importante correlacionar estos hallazgos con las exploraciones previas disponibles,
preferiblemente no solo los estudios inmediatamente anteriores,
sino también los más antiguos,
para detectar cambios sutiles en la alineación de los cuerpos vertebrales (Ver figuras 35 a 38).
PSEUDOMENINGOCELE / FUGA DE LCR
Consiste en un pseudoquiste,
sin revestimiento meníngeo,
secundario a una dehiscencia dural iatrogénica,
postquirúrgica,
que afecta hasta al 2% de los pacientes con laminectomía lumbar.
Su tamaño es variable.
Cuando son pequeños pueden regresar espontáneamente,
mientras que los mayores suelen requerir de cirugía para cerrarlos y pueden asociar cefalea por hipotensión intracraneal.
Aunque la mayoría de los pacientes están asintomáticos,
puede haber clínica por la tensión o atrapamiento de raíces nerviosas adyacentes.
La RMes la técnica de elección para estudiarlos,
que muestra una lesión quística,
isointensa con el líquido cefalorraquídeo (LCR) en todas las secuencias.
En las secuencias potenciadas en T2 puede identificarse la comunicación con el saco tecal,
con un área de menor intensidad de señal,
condicionada por el movimiento de LCR a su través.
Tras la administración de contraste paramagnético es posible observar un realce periférico fino,
y si el realce es mayor debe descartarse complicación del pseudomeningocele por sobreinfección.
(Ver figuras 39 a 43).
MISCELÁNEA
Para terminar nuestra revisión,
documentamos 3 casos que desde el punto de vista de la imagen resultan verdaderamente interesantes:
1.
NEUMOPERITONEO (Ver figura 44)
2.
ENFISEMA PARAVERTEBRAL POSTERIOR (Ver figura 45)
3.
ALERGIA AL MATERIAL DE FIJACIÓN (Ver figura 46).