El Síndrome de Budd-Chiari es un trastorno derivado de la obstrucción del flujo venoso hepático a nivel de las venas suprahepáticas, vena cava inferior o la aurícula derecha. No se trata de una entidad primaria del parénquima hepático,
sino que es el resultado de la obstrucción parcial o completa del flujo venoso hepático en dirección a la aurícula derecha.
ETIOLOGÍA
La etiología del síndrome de Budd-Chiari es de carácter multifactorial.
En nuestro medio,
la mayoría de los pacientes en los que se desarrolla este síndrome tienen una enfermedad subyacente de carácter trombogénico.
Las enfermedades hematológicas,
especialmente los trastornos mieloproliferativos,
son la causa más común.
Entre la entidades que se asocian al síndrome de Budd-Chiari se incluyen la hemoglobinuria paroxística nocturna,
el síndrome antifosfolípido, déficit de proteínas C y S y antitrombina III,
mutación del factor V Leiden,
mutación del gen de la protrombina, uso de anticonceptivos orales ,
el embarazo y el puerperio inmediato.
La invasión metastásica de las venas suprahepáticas,
vena cava inferior o la aurícula derecha son causas menos frecuentes de síndrome de Budd-Chiari.
La obstrucción por membranas de las venas suprahepáticas o vena cava inferior es la causa más frecuente de obstrucción del flujo de la salida venoso hepático en la población asiática.
FISIOPTAOLOGÍA
Desde el punto de vista fisiopatológico,
se produce un aumento de la presión sinusoidal hepática derivada de la obstrucción del flujo venoso hepático.
El resultado al que conduce es al incremento de la presión en el sistema portal,
la congestión hepática y disminución de su perfusión. La congestión del hígado causa disfunción hepatocitaria,
que puede progresar a isquemia y necrosis de hepatocitos,
seguida de fibrosis hepática progresiva,
hiperplasia nodular regenerativa y finalmente cirrosis.
En los casos crónicos,
el desarrollo de circulación venosa colateral intrahepática puede permitir la salida de flujo venoso; no obstante si la presión sinusoidal no se reduce y la congestión hepática no se alivia con el desarrollo de colaterales el síndrome de Budd-Chiari progresa a la insuficiencia hepática.
CLÍNICA
El síndrome de Budd-Chiari afecta mayoritariamente a mujeres y adultos jóvenes. Las manifestaciones clínicas dependerán tanto de la extensión como de la gravedad de la obstrucción del flujo venoso,
así como de la eficacia del flujo de salida venoso hepático primario restante y del desarrollo de la circulación venosa colateral.
Las manifestaciones clínicas pueden ir desde síntomas leves a insuficiencia hepática fulminante.
En función de la duración de los síntomas y la gravedad de las manifestaciones,
la entidad se subdivide en formas fulminante,
aguda,
subaguda y crónica. Algunos pacientes con una forma crónica pueden experimentar una exacerbación aguda. La forma subaguda,
que se manifiesta con hipertensión portal,
ascitis e insuficiencia hepática con diferentes grados de severidad,
es la más común. La ictericia y encefalopatía son más comunes en las formas fulminantes y agudas del síndrome,
y la esplenomegalia y las várices gástricas y esofágicas son predominantes en la forma crónica.
HALLAZGOS ECOGRÁFICOS
Los hallazgos en la exploración ecográfica dependerán de si la afectación es aguda,
subaguda o crónica.
En las formas agudas,
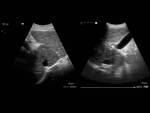
la ecografía en modo B muestra la ausencia de visualización de venas suprahepáticas,
con la posibilidad de identificación de trombos en su interior (figura 1).
Es probable detectar la presencia de ascitis y esplenomegalia,
así como un parénquima hepático hipoecogénico debido a la presencia de edema.
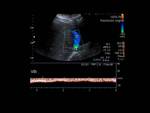
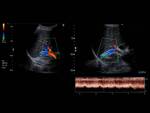
La eco-Doppler color demuestra una ausencia de flujo de los vasos obstruidos (asociada a flujo continuo o no pulsátil en la porción proximal a la obstrucción (figura 2)),
con posibilidad de flujo venoso invertido en las suprahepáticas,
la cava inferior o en ambas.
Es posible detectar reducción de la velocidad y flujo continuo en vena porta (con posibilidad de flujo hepatófugo).
En las formas subaguda-crónica los hallazgos dependen de la severidad del cuadro clínico, pudiendo apreciar:
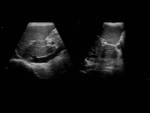
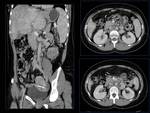
- Hipertrofia del lóbulo caudado y dilatación de la vena del mismo ≥3 mm,
que representa por sí mismo un hallazgo muy sugestivo del síndrome de Budd-Chiari. Se aprecia en el 50 % de los casos y se explica porque al ser la única vía de drenaje recibe sangre no solamente del lóbulo caudado sino de otras partes del hígado a través de vasos colaterales.
Se mide en el corte epigástrico longitudinal. Puede existir asociada atrofia de otros segmentos o hepáticos (figura 3).
- Nódulos regenerativos.
Esplenomegalia.
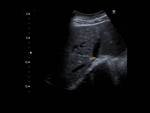
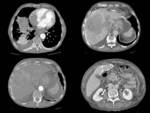
- Estenosis o ausencia de visualización (por oclusión) de vena cava inferior o vena suprahepáticas (figura 4).
- Colaterales intra o extrahepáticas.
- Hipertrofia de arteria hepática.
HALLAZGOS EN TC
En las formas agudas los hallazgos radiológicos que se pueden visualizar son los siguientes:
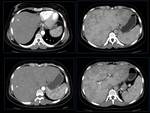
- Hepatomegalia global con disminución de la atenuación hepática de carácter difuso por congestión (asociado o no a ascitis).
También en formas crónicas.
- Trombos en venas suprahepáticas o ausencia de visualización de las mismas.
- Trombosis de vena porta concomitante.
En fase crónica-subaguda observaremos (figuras 5,6 y 7):
- Captación del contraste de aspecto parcheado: Disminución de la densidad en zonas periféricas y normal captación en áreas centrales hepáticas (con realce precoz del lóbulo caudado y de la porción situada alrededor de la VCI con respecto al resto del parénquima).
- Nódulos regenerativos,
visibles en aproximadamente 80% de los casos; se caracterizan por hipercaptación en fase arterial de carácter homogéneo con persistencia de ligero realce en fase portal.
- Trombosis de vena porta concomitante.
- Infartos hepáticos periféricos.
- Esplenomegalia.
- Hipertrofia de lóbulo caudado.
- Circulación colateral intrahepática portosistémica.
- Hipertrofia de arteria hepática.
HALLAZGOS FLEBOGRAFÍA
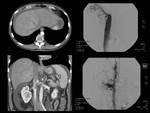
Se considera el "gold standard" para el diagnóstico de este síndrome.
Permite delimitar el nivel exacto de la obstrucción y muestras colaterales hepáticas con un patrón típico en tela de araña (o spiderweb) (figura 8). Por si solo la incapacidad para canular la vena suprahepática no es considerado diagnóstico de síndrome de Budd-Chiari.
La flebografía también permite identificación de colaterales extrahepáticas.
MODALIDADES DE TRATAMIENTO
El objetivo primordial del tratamiento es la resolución de la congestión hepática para mejorar la perfusión y preservar el funcionamiento de los hepatocitos.
Las terapias disponibles para el síndrome son diversas y la selección del método de tratamiento específico dependerá de si las manifestaciones predominantes dependen de insuficiencia hepática o de la hipertensión portal.
También dependen de la potencial capacidad del parénquima hepático para recuperarse,
del riesgo quirúrgico del paciente y la disponibilidad de un donante hepático para trasplante.
El tratamiento médico del síndrome de Budd-Chiari se puede ofrecer a los pacientes con síntomas leves y sin evidencia de necrosis hepatocitaria.
Consiste en el control de la ascitis,
prevención de nuevos episodios de trombosis y por supuesto el tratamiento de la causa subyacente de este síndrome (si existe).
La ascitis se tratara con diuréticos e ingesta baja de sodio.
Es posible la evacuación de grandes volúmenes de líquido ascítico mediante paracentesis.
La terapia anticoagulante se lleva a cabo mediante administración de heparina IV inicialmente y posteriormente mediante anticoagulantes orales o heparina de bajo peso molecular subcutánea.
Los resultados del tratamiento médico a largo plazo son pobres,
aunque se pueden controlar los síntomas temporalmente pero sin detener la progresión de enfermedad.
El tratamiento de elección es la realización de un tratamiento derivativo con TIPS (Transyugular Intrahepatic Portosistemic Shunt),
que permite mejorar la congestión hepática y presenta menor morbi-mortalidad que los procedimientos quirúrgicos abiertos.
La recanalización de las venas hepáticas estenosadas u ocluidas,
mediante colocación de stent o realización de angioplastia para reestablecer el flujo venoso es otro procedimiento valido y curativo.
El trasplante hepático puede revertir ciertos errores innatos del metabolismo (déficit de antitrombina III) y puede ser el tratamiento de elección en insuficiencia hepática fulminante o en cirrosis hepática avanzada.
Los principales inconvenientes de esta modalidad es el número limitado de donantes y la necesidad de una intervención quirúrgica compleja.
CRITERIOS PARA VALORACIÓN DE ADECUADO FUNCIONAMIENTO DE UN TIPS
La ecografía Doppler proporcionada un método no invasivo para monitorizar los pacientes con TIPS tras este procedimiento.
Los hallazgos tras el procedimiento normal incluyen (figura 9):
-Alta velocidad de flujo en la prótesis (entre 90 y 190 cm/s).
-Flujo hepatófugo en la ramas venosas portales intrahepáticas,
ya que el parénquima hepático drena a través del cortocircuito en la circulación sistémica.
-Flujo sanguíneo con pico medio de velocidad sistólica de entre 135 y 200 cm/s a través de la endoprótesis.
También es normal observar aumento de la velocidad sistólica en arteria hepática.
Las complicaciones detectadas ecográficamente incluyen oclusión de la endoprótesis,
estenosis de la endoprótesis y estenosis venosa hepática.
La mala función está sugerida por:
- Ausencia de flujo,
compatible con trombosis u oclusión del cortocircuito.
- Velocidad de flujo lenta,
menor de 60 cm/s,
sugestiva de estenosis del corto circuito.
- Un cambio en el picos de velocidad del corto circuito,
con aumento o disminución de la línea basal de 50 cm/s.
-Inversión de flujo en la vena hepática lejos de la vena cava inferior,
lo que sugiere estenosis de la vena hepática.
- Flujo venoso portal intrahepático hepatópeto.
- Reaparición de ascitis,
varices o vena paraumbilical recanalizada.