INTRODUCCIÓN.
DEFINICIÓN:
Se define neumomediastino como la presencia de aire libre en el mediastino observado en las radiografía de tórax o TC de torácico.
También se denomina enfisema mediastínico.
Fue descrito inicialmente por Laennec en 1819 y más tarde caracterizado en una serie de casos por Hamman en 1939.
El neumomediastino se puede dividir en dos grandes grupos,
según su origen:
- Espontáneo: cuando no existe una clara etiología
- Secundario: cuando existe una causa evidente,
principalmente un procedimiento quirúrgico,
traumatismo torácico,
iatrogenia (especialmente por procedimientos endoscópicos),
ventilación mecánica y rotura esofágica.
El hallazgo de neumomediastino en una radiografía de tórax puede ser un signo revelador de patología grave y,
por lo tanto,
es muy importante valorarlo en el contexto clínico del paciente,
así como identificar si es espontáneo o secundario.
El neumomediastino espontáneo constituye una entidad clínica rara,
generalmente benigna y autolimitada que se manifiesta por dolor torácico y disnea.
El diagnóstico de neumomediastino espontáneo puede quedar oculto debido a que clínicamente puede confundirse con muchas otras entidades que se presentan también con dolor torácico y disnea,
como síndrome coronario agudo,
pericarditis,
neumotórax y rotura esofágica,
especialmente síndrome de Boerhaave.
Por otra parte,
el diagnóstico de neumomediastino espontáneo puede pasar fácilmente inadvertido,
si no se distinguen los signos clásicos de neumomediastino en una radiografía de tórax.
FACTORES DESENCADENANTES DE NEUMOMEDIASTINO ESPONTANEO:
El neumomediastino espontáneo se asocia a factores predisponentes o precipitantes:
- Asma
- EPOC
- Fibrosis pulmonar
- Inhalación de drogas (cocaína u otras)
- Maniobra de Valsalva (tos,
estornudos,
defecación,
parto y vómitos)
- Deportes o actividades físicas con esfuerzo
- Realización de tests de función pulmonar
Algunos autores excluyen el neumomediastino espontáneo en aquellos casos en los que existe un factor precipitante pero esta exclusión no tiene valor clínico y,
de hecho,
el curso clínico no es diferente entre los casos con un factor desencadenante y los que no lo tienen.
En un 40% de casos,
no se detectan factores desencadenantes de neumomediastino espontáneo.
FISIOPATOLOGIA:
CAUSA INTRATORACICA: el espacio aéreo distal al bronquiolo terminal es el origen más frecuente de neumomediastino y éste se produce por rotura alveolar mediante el llamado efecto Macklin.
Efecto Macklin: consiste en la presencia de un gradiente de presión decreciente entre el espacio alveolar y el intersticio pulmonar que da lugar a rotura alveolar.
Este gradiente de presión puede ser producido por un aumento brusco de la presión intralveolar como ocurre en aquellas acciones en las que interviene una maniobra de Valsalva (aumento brusco de la presión intratorácica y en la vía aérea asociado a una incoordinación neuromuscular de la musculatura cricofaríngea) o en el asma de forma secundaria al atrapamiento aéreo debido al estrechamiento de la vía aérea y al acúmulo de secreciones bronquiales.
La rotura alveolar da lugar a un acúmulo de aire en el intersticio (enfisema intersticial) que circula de forma centrípeta a través de las vainas broncovasculares hacia el hilio y el mediastino.
Una vez en el interior del mediastino, el aire puede migrar hacia el pericardio ,
partes blandas del cuello, espacio retrofaríngeo o al espacio retroperitoneal .
Si la presión intramediastínica por el aire aumenta de manera brusca,
éste diseca hacia el tejido subcutáneo disminuyendo la presión mediastínica.
Si este mecanismo es insuficiente,
puede producirse una fisura de la pleura parietal,
dando lugar un neumotórax concomitante.
Otro importante mecanismo de neumomediastino de origen intratorácico se produce por rotura,
traumática o no,
del esófago o del árbol traqueobronquial.
CAUSA EXTRATORACICA: más raramente,
el neumomediastino puede tener un origen extratorácico por los siguientes mecanismos:
- Rotura de senos faciales.
- Manipulación después de una extracción dentaria.
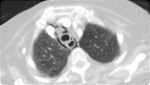
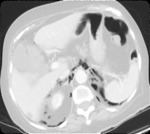
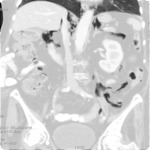
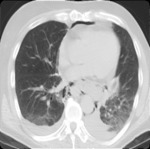
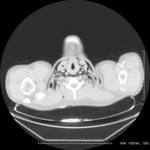
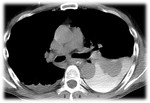
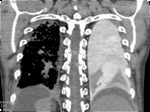
- Perforación de víscera hueca abdominal retroperitoneal : el aire puede disecar el mediastino desde el espacio retroperitoneal por perforación ( Figs.
1,2 y 3)
NEUMOMEDIASTINO ESPONTÁNEO
EPIDEMIOLOGIA:
La incidencia real de neumomediastino espontáneo puede encontrarse infravalorada,
dado que éste puede pasar fácilmente desapercibido,
si no existe un alto índice de sospecha clínica.
Se ha calculado la incidencia de neumomediastino espontáneo entre un 0.001% y un 0.01% en los pacientes adultos; esta amplia diferencia se explica por los diferentes métodos diagnósticos empleados y las diferencias entre hospitales.
En niños asmáticos que acuden a los Servicios de Urgencias,
se ha registrado una incidencia de neumomediastino espontáneo del 0.3%.
La mayoría de pacientes con neumomediastino espontáneo son adultos jóvenes con una edad entre 18 y 25 años, los varones representan el 73%.
SÍNTOMAS:
La forma de presentación de la sintomatología es aguda.
El dolor torácico y la disnea son los síntomas más frecuentes de neumomediastino espontáneo.
El dolor torácico típicamente es retroesternal y se irradia a la espalda o al cuello y el paciente refiere empeoramiento con la deglución o la inspiración.Otros síntomas menos frecuentes son la tos,
la rinolalia (voz nasal),
disfagia y síntomas cervicales incluyendo dolor,
disfonía y odinofagia.
Dada que la cantidad de aire filtrada en el mediastino es pequeña en la mayoría de los casos,
los síntomas pueden ser vagos o inespecíficos ; por ello, ante pacientes que sufren síntomas de dolor de cuello o tórax,
especialmente hombres jóvenes,
el neumomediastino debe ser incluido en el diagnóstico diferencial.
La exploración física de estos pacientes puede mostrar:
- Enfisema subcutáneo: se encuentra hasta en un 62% de los casos y se distribuye desde la espalda y los hombros hasta el cuello.
- Signo de Hamman: es un signo clásico de neumomediastino espontáneo presente en el 30% de los pacientes,
y consiste en la ausculatación de crepitantes o sonidos como burbujas escuchados sobre el mediastino con cada latido del corazón.
La fiebre es también una manifestación frecuente.
La hipoxemia no suele detectarse incluso en pacientes con disnea.
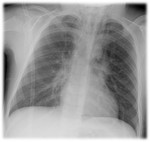
HALLAZGOS EN LA RADIOGRAFíA DE TÓRAX:
La radiografía de tórax es casi siempre la primera técnica de elección y la exploración más importante para el diagnóstico de neumomediastino,
ya que puede identificar el mismo en el 90 % de los casos.
Los hallazgos de neumomediastino pueden ser muy sutiles debido a que la fuga aérea sea en pequeña cantidad y,
por lo tanto,
debe realizarse una observación muy cuidadosa para detectar los mismos en la radiografía de tórax.
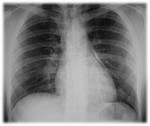
Los signos de neumomediastino en la radiografía de tórax se visaulizan por la presencia de aire que delinea los márgenes de las estructuras mediastínicas normales.
En la radiografía de tórax postero-anterior (PA),
los hallazgos más frecuentes son los siguientes:
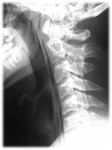
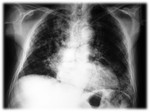
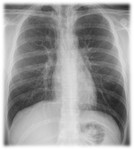
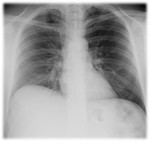
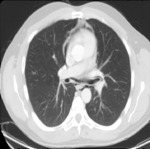
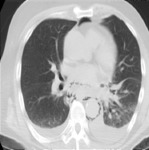
- Líneas o “estrías” de aire en el mediastino superior que pueden extenderse hacia cuello (Figs.4 y 5).
- Enfisema subcutáneo en la pared torácica y el cuello
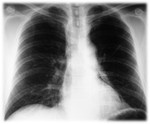
- Silueta cardiaca rodeada por aire: consiste en una banda de hiperlucencia paralela al borde cardíaco izquierdo,
con una línea fina radiopaca que representa la pleura parietal “levantada” por aire (Figs.
6 y7).
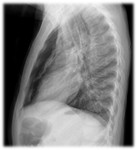
- Signo de la doble pared bronquial: es un signo infrecuente pero característico.
Consiste en la visualización de las paredes de la tráquea o de los bronquios principales delimitados por aire libre en el mediastino y al aire de la propia luz de la tráquea o de los bronquios.
Este signo también se observa en la proyeección lateral (Fig.
8).
- Signo del diafragma contínuo: consiste en la visualización del diafragma a ambos lados de la silueta cardiaca que aparece en continuidad por la presencia de aire entre la superficie inferior del corazón y el diafragma).
(Fig.9)
- Signo de la vela”spinnaker”: se observa en niños pequeños; es producido por el timo que se encuentra rodeado por el aire que lo separa del resto de estructuras mediastínicas.
- Signos de la V de Naclerio : el aire rodea el margen lateral de la aorta descendente y se extiende hacia la porción medial del hemidiafragma izquierdo,
formando una imagen en “V”.
- Signo del aire extrapleural: aire entre la pleura parietal y el diafragma.
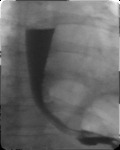
La presencia de aire en el mediastino puede ser frecuentemente detectada con mayor facilidad en la proyección lateral de la radiografía de tórax. El neumomediastino no es detectado únicamente con una radiografía de tórax postero-anterior entre un tercio y la mitad de los pacientes.
Los signos más característicos de neumomediastino en la proyección lateral son:
- Aire retroesternal: se aprecian líneas o bandas de densidad aérea en el espacio retroesternal ( Fig.
10)
- Neumoprecardio: por aire entre el esternón y el pericardio (Fig 11)
- Signo del anillo aéreo alrededor de la arteria: aire alrededor de la arteria pulmonar o de alguna de sus ramas principales,
especialemente de la porción intramediastínica de la arteria pulmonar derecha.
- Signo de la aorta tubular: se ve cuando el aire mediastínico se encuentra adyacente al margen medial de la aorta y el pulmón delinea el margen lateral de la aorta
Además,
el aire puede extenderse al pericardio,
retroperitoneo e incluso al canal raquídeo.
La presencia de un pequeño neumotórax asociado a neumomediastino espontáneo ocurre ocasionalmente.
Sin embargo, en pacientes con enfermedad pulmonar subyacente la incidencia de neumotórax puede alcanzar el 30% de pacientes.
CURSO CLINICO y TRATAMIENTO:
El neumomediastino espontáneo habitualmente sigue un curso benigno y su manejo es conservador (Fig 12).
La mayoría de pacientes ingresados son tratados con reposo,
analgésicos,
oxigenoterapia,
broncodilatadores y ocasionalmente con tratamiento antibiótico
SÍNDROME DE BOERHAAVE:
Se define como una laceración transmural completa del esófago como consecuencia de episodios repetidos de vómitos,
con gran esfuerzo del paciente.
Tiene una alta tasa de mortalidad y morbilidad y es infrecuente,
afectando a 1/6000 personas.
Es más frecuente en hombres de mediana edad que en otros grupos de pacientes,
y la mitad de ellos tienen historia de alcoholismo.
Clínicamente, se presenta como un dolor epigástrico o retroesternal agudo después de un episodio de náuseas o vómitos repetidos; éstos pueden asociarse a una incoordinación neuromuscular que puede causar un fallo en la relajación del músculo cricofaríngeo que da lugar a una elevación brusca de la presión intraesofágica y rotura esofágica por desgarro de su pared.
Los pacientes típicamente se presentan con la tríada de síntomas de Macker que incluye:
- Vómitos
- Dolor torácico severo agudo
- Enfisema subcutáneo.
La rotura esofágica puede desembocar en una mediastinitis,
con fiebre y signos clínicos de gravedad (taquipnea,
taquicardia,
hipotensión,…) que pueden desembocar en shock y en la muerte del paciente a pesar de un tratamiento temprano y apropiado,
con una mortalidad del 30 al 50%.
La rotura esofágica se localiza con más frecuencia por encima de la unión escamosa-columnar,
donde se localiza la unión de las fibras musculares oblicuas y transversas del esófago.
La laceración esofágica se produce en la pared posterior izquierda del tercio inferior del esófago,
aproximadamente entre 3 a 6 cm.
por encima del diafragma.,
y los defectos de la pared esofágica presentan una media de 2cm de longitud.
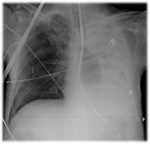
La radiografía de tórax (Fig .13) normalmente se realiza primero y puede poner de manifiesto:
- Ensanchamiento mediastínico.
- Neumomediastíno.
- Derrame pleural (más frecuente en el lado izquierdo).
- Enfisema subcutáneo.
- Hidroneumotórax.
- Infiltrados pulmonares parcheados.
DIAGNOSTICO DIFERENCIAL:
El diagnóstico diferencial clínico de neumomediastino espontáneo es amplio e incluye entidades que clínicamente también se presentan con un dolor torácico y/o disnea como neumotórax,
pericarditis,
tromboembolismo pulmonar y síndrome coronario agudo.
La mayoría de causas pueden ser diagnosticadas de forma segura con la historia clínica,
exploración física,
electrocardiograma y valoración radiológica.
Desde el punto de vista radiológico,
la presencia de neumomediastino en una radiografía de tórax en un paciente que no ha sufrido un traumatismo torácico,
o un procedimiento quirúrgico o endoscópico,
plantea principalmente un diagnóstico diferencial entre neumomediastino espontáneo y rotura esofágica por síndrome de Boerhaave.
En el manejo diagnóstico de neumomediastino,
es importante distinguir entre aquellos pacientes que presentan sintomatología grave o signos inflamatorios leves para distinguir una posible rotura esofágica.
Los pacientes con neumomediastino espontáneo suelen ser pacientes jóvenes,
delgados,
varones que suelen presentarse con síntomas variables de dolor,
tos y disnea,
con un curso clínico de poca gravedad y buen pronóstico.
Debido a lo inespecífico de esta sintomatología,
el diagnóstico de neumomediastino espontáneo requiere un alto nivel de sospecha clínica.
Se ha estimado que hasta un 30% o más de casos de neumomediastino espontáneo pueden pasar fácilmente desapercibidos.
Cuando el diagnóstico de neumomediastino espontáneo sea definitivo en la radiografía de tórax,
en un contexto clínico apropiado,
principalmente si existe un factor predisponente o desencadenante,
no se necesitan otras exploraciones,
y el paciente puede ser sometido a observación.
Sin embargo,
la TC puede estar indicada en casos de alta sospecha de neumomediastino, si la radiografía es normal,
dada la alta sensibilidad de la TC para detectar pequeñas cantidades de aire en el mediastino.
Además, la TC puede revelar otros hallazgos como la presencia de enfermedad pulmonar previa no conocida (por ejemplo,
fibrosis pulmonar).
Por otra parte,
el síndrome de Boerhaave ocurre después de episodios repetidos de vómito,
y se acompaña de signos clínicos de gravedad (mal estado general,
hipotensión taquicardia),
dolor torácico intenso y fiebre en relación con mediastinitis.
En cambio,
en el neumomediastino espontáneo,
la presencia de signos clínicos o parámetros inflamatorios graves es muy rara.
La radiografía de tórax en casos de síndrome de Boerhaave u otras cusas de rotura esofágica mostrará neumomediastino y enfisema subcutáneo pero,
además,
a diferencia del neumomediastino espontáneo,
pondrá de manifiesto derrame pleural,
mas frecuentemente del lado izquierdo,
e hidroneumotórax.
Ante la sospecha de una rotura esofágica,
el esofagograma es la exploración de elección. Debe realizarse un esofagograma con contraste hidrosoluble; éste puede mostrar una extravasación de material de contraste,
una colección submucosa de material de contraste y/o una fístula esófago-pleural,
mas frecuentemente del lado izquierdo.
El uso de contraste hidrosoluble se prefiere al bario en pacientes con sospecha de rotura esofágica debido al riesgo de mediastinitis,
como resultado de la irritación causada por bario.
Sin embargo cuando el esofagograma con contraste hidrosoluble no demuestra la perforación esofágica,
puede estar indicado un esofagograma con bario,
ya que el esofagograma con contraste hidrosoluble puede dejar de detectar hasta un 10 a 25% de casos de perforación esofágica (Fig.14).
La TC combinada con esofagograma puede aumentar la sensibilidad de la detección de rotura esofágica.
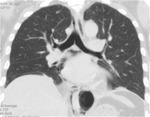
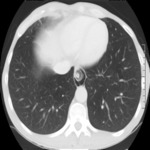
La TC puede mostrar hallazgos de perforación esofágica:
- engrosamiento de la pared esofágica
- colecciones aéreas periesofágicas (Figs.
15 y 16)
- neumomediastino,
con extensión al cuello (Figs.
17 y 18)
- colecciones líquidas mediastínicas
- derrame pleural (Fig 19 y 20)
- extravasación del material de contraste (figs.
21 y 22) y fístula esófago- pleural.
Raramente,
se puede ver el desgarro de la pared esofágica.
La presencia de una colección aérea supradiafragmática en la localización típica (pared posterior izquierda del tercio inferior del esófago) es típica del síndrome de Boerhaave.