1.
INFECCIONES DE PARTES BLANDAS:
Pueden afectar al tejido subcutáneo o afectar a planos más profundos.
Con las pruebas de imagen podemos determinar el estadío de la infección así como su extensión,
pudiendo modificar el tratamiento médico.
Podemos realizar procedimientos diagnósticos y/o terapéuticos guiados por imagen,
como en el caso de existir abscesos no profundos.
1.1.
MÉTODOS DE IMAGEN:
1.1.1.
RADIOGRAFÍA SIMPLE:
Papel muy limitado.
Objetiva el aumento de partes blandas.
Permite evidenciar la presencia de gas en partes blandas que sugieran infección por microorganismos formadores de gas.
Podemos hacer una evaluación inicial de una posible afectación ósea,
aunque es limitado en los estadíos iniciales de una osteomielitis (puede no haber cambios en la Rx simple).
1.1.2.
ECOGRAFÍA:
Detectar edema de los tejidos blandos en los estadíos tempranos de una infección.
Excluir la presencia/ausencia de absceso.
Identificar posibles artefactos de reverberación sugestivos de burbujas de gas.
No radiación: se puede usar como prueba de imagen en el seguimiento.
Podemos utilizar la ecografía como guía para un drenaje percutáneo.
1.1.3.
TC:
Alternativa rápida y segura para los pacientes que no puedan someterse a una RM,
aunque se debe tener en cuenta la radiación que supone (limitar el campo incluido en el estudio al estrictamente necesario).
Objetiva la presencia de abscesos y afectación de estructuras profundas.
Determina con bastante exactitud la destrucción ósea en casos avanzados.
Se puede usar también como guía para un drenaje percutáneo (alternativa a la ecografía).
1.1.4.
RM:
Evidencia y caracteriza con precisión la extensión y naturaleza del tejido anómalo.
Descarta la presencia de abscesos:
- Áreas de hiposeñal en T1 con hiperseñal en T2.
- Borde de grosor variable,
que realza tras administración de contraste.
Evidencia la posible afectación de estructuras adyacentes.
Útil el seguimiento post-tratamiento: no radiación,
evaluación de existencia de atrofia grasa.
1.2.
TIPOS:
1.2.1.
CELULITIS:
Infección de las partes blandas superficiales (dermis y tejido celular subcutáneo) sin afectación de la fascia profunda.
Suele ser secundaria a una infección contigüa.
Diagnóstico clínico: rubor,
calor,
tumefacción,
fiebre.
Gérmenes habituales: S.
Aureus,
Streptococcus A.
Pruebas de imagen: cuando no existe mejoría clínica tras tratamiento antibiótico (ecografía o RM según la sospecha clínica) → descartar abscesos y afectación profunda.
1.2.2.
FASCITIS NECROTIZANTE:
Infección del tejido celular subcutáneo que se extiende a la fascia profunda y al músculo.
Rara en niños.
En un paciente diagnosticado previamente de celulitis,
se debe considerar el diagnóstico de fascitis necrotizante cuando la induración de partes blandas sea superior al área eritematosa.
Mal pronóstico: diagnóstico tardío (signos clínicos poco específicos),
riesgo de sepsis por toxinas.
Gérmenes: polimicrobiano.
Pruebas de imagen: TC con contraste → detectar gas y colecciones.
1.2.3.
PIOMIOSITIS:
Infección purulenta de los músculos estriados/esqueléticos,
con alta prevalencia en las regiones tropicales.
Por la presentación clínica,
puede simular una artritis séptica.
Se debe descartar la presencia de abscesos u osteomielitis asociada,
ya que supondría un cambio en el tratamiento.
Su origen puede ser una diseminación hematógena o una afectación por contigüidad.
Germen: El más habitual es S.
aureus.
El músculo estriado se considera que tiene una relativa resistencia a la bacteriemia,
por lo que es más probable que la afectación muscular sea secundaria a la diseminación de una artritis séptica u osteomielitis próxima a que sea al contrario.
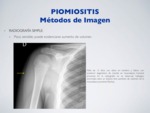
a) RADIOGRAFÍA SIMPLE:
Poco sensible; puede evidenciarse aumento de volumen.
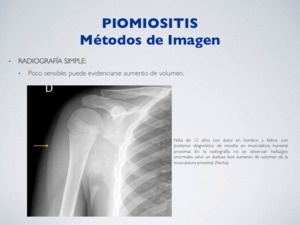
Fig. 2: Piomiositis - Rx simple
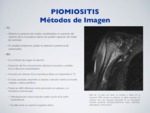
b) ECOGRAFÍA:
Aumento difuso del volumen muscular.
Edema: hiperecogenicidad muscular difusa con posibles áreas hipoecogénicas localizadas (por edema muscular severo o necrosis temprana).
Hiperemia difusa.
Si evoluciona → absceso:
- Colección de tejido necrótico,
bacterias,
exudado inflamatorio y células polimorfas.
- Suelen tener forma redondeada.
- Puede variar su ecogenicidad de hipoecoica a isoecoica o hipereecoica dependiendo de su contenido.
- Septos internos: en abscesos crónicos o infecciones de bajo grado.
- Doppler: hiperemia mural

Fig. 3: Piomiositis - Ecografía
References: C.L.F. Chaua, J.F. Griffith. Musculoskeletal infections: ultrasound appearances. Clinical Radiology (2005) 60
c) TC:
Detecta la existencia de miositis: aumento del volumen de la musculatura afecta con posible captación de medio de contraste.
En estadíos tempranos,
puede no detectar la presencia de osteomielitis.
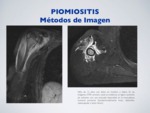
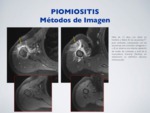
d) RM:
Es el método de imagen de elección.
Evaluación del foco de piomiositis,
abscesos musculares y posibles focos infecciosos sobreañadidos.
Aumento de volumen de la musculatura afectada con hiperseñal en T2.
En fases avanzadas se puede desarrollar un absceso: colección central con borde realzado y edema periférico.
Puede ser difícil diferenciar entre piomiositis con absceso y un hematoma intramuscular:
- Hematomas por rotura muscular: suelen ocurrir en la unión miotendinosa.
- Se debe tener en cuenta la sospecha clínica.
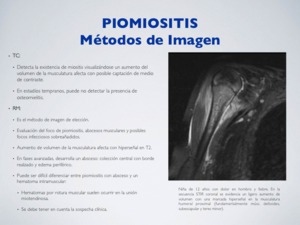
Fig. 4: Piomiositis - RM
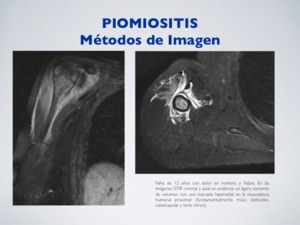
Fig. 5: Piomiositis - RM
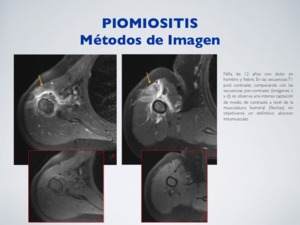
Fig. 6: Piomiositis - RM
2.
OSTEOMIELITIS
Infección del hueso/médula ósea.
Es la infección musculoesquelética más común.
Causada por diseminación hematógena o por invasión local directa.
La osteomielitis hematógena resulta de la siembra bacteriana en la metáfisis de huesos largos o los equivalentes metafisarios en el esqueleto axial.
GÉRMENES:
- Neonatos: Streptococcus B; también E.Coli,
Enterobacteriae o Candida Albicans
- Niños: frecuentemente S.aureus.
En adolescentes pueden ser debidas a Neisseria gonorrhoeae
- También pueden ser por H.
influenzae y S.
pneumoniae

Fig. 7: Osteomielitis
En los niños,
las metáfisis están altamente vascularizadas dado su rápido crecimiento,
por lo que son más frecuentemente afectadas por infecciones.
En las infecciones,
el acúmulo de exudado inflamatorio origina una compresión vascular causando un compromiso nutricio de la médula ósea → combinado con las toxinas bacterianas,
provoca osteonecrosis de la epífisis afectada.
En niños < 18 meses existen vasos transepifisarios que permiten la diseminación de la infección desde las metáfisis a las epífisis → la osteomielitis infantil puede causar destrucción de la epífisis y daño articular.
En niños mayores,
las epífisis y las metáfisis tienen un aporte vascular independiente,
por lo que la diseminación de la infección desde el hueso a la articulación y viceversa es menos frecuente.
Además,
tras la fusión epifisiaria,
las complicaciones a largo plazo del daño epifisario son menores.
Pueden producirse colecciones subperiósticas,
ya que en los niños el periostio se fija débilmente al hueso y se separa fácilmente de él creando un potencial espacio.
CAUSAS PREDISPONENTES:
- En 1/3 de los casos existe antecedente traumático: un hematoma metafisario causado por un traumatismo puede predisponer a la colonización bacteriana.
- Prematuridad,
catéter umbilical,
infecciones del tracto urinario,
inmunodeficiencias…
El diagnóstico definitivo de osteomielitis requiere la demostración de microorganismo (bien por aspiración directa o por hemocultivo) en un paciente con pruebas de imagen compatibles.
Una detección temprana de este proceso supone una importante mejora en el pronóstico del paciente.

Fig. 8: Osteomielitis

Fig. 9: Osteomielitis
2.1.
MÉTODOS DE IMAGEN
2.1.1.
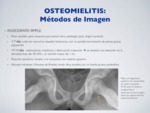
RADIOGRAFÍA SIMPLE:
Poco sensible,
pero necesaria para excluír otras patologías (p.ej.
origen tumoral).
< 7 días: suele ser normal en estadíos tempranos,
con un posible borramiento de planos grasos adyacentes
>7-14 días: radiolucencia metafisaria y destrucción trabecular à se necesita una reducción en la densidad ósea del 30-50% y un tamaño mayor de 1 cm.
Reacción perióstica: lamelar o en ocasiones con aspecto agresivo
Absceso intraóseo (Absceso de Brodie): lesión lítica ovoidea con un borde grueso esclerótico.
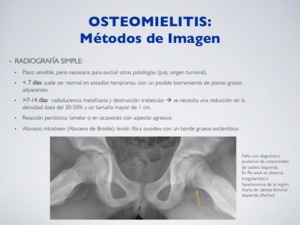
Fig. 10: Osteomielitis - Rx
2.1.2.
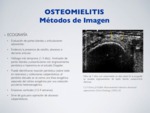
ECOGRAFÍA:
Evaluación de partes blandas y articulaciones adyacentes.
Evidencia la presencia de celulitis,
abscesos o derrame articular.
Hallazgo más temprano (1-3 días): hinchazón de partes blandas yuxtaarticulares con engrosamiento perióstico e hiperemia en el estudio Doppler.
Puede identificarse reacción perióstica (sobre todo en neonatos) y colecciones subperiósticas: el periostio elevado se ve como una línea ecogénica separado del córtex ecogénico por una colección purulenta heteroecogénica.
Erosiones corticales (>2-4 semanas).
Sirve de guía para aspiración de abscesos subperiósticos.
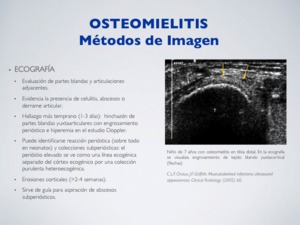
Fig. 11: Osteomielitis - Ecografía
References: C.L.F. Chaua, J.F. Griffith. Musculoskeletal infections: ultrasound appearances. Clinical Radiology (2005) 60
2.1.3.
TC:
Alternativa para los pacientes que no puedan someterse a una RM.
Permite objetivar la presencia de abscesos y afectación de estructuras profundas.
Puede ser útil en osteomielitis crónicas: determina la destrucción ósea en casos avanzados y evalúa secuestros óseos.
2.1.4.
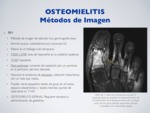
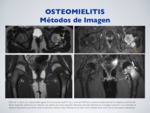
RM:
Método de imagen de elección tras gammagrafía ósea.
Permite evaluar viabilidad/necrosis (requiere administración de contraste IV).
Edema óseo es el hallazgo más temprano.
T2WI y STIR: área de hiperseñal en la metáfisis (edema)
T1WI: hiposeñal.
Post-contraste: aumento de captación por un aumento en la perfusión del área afectada.
Descarta la existencia de abscesos: colección hipointensa con un halo que realza.
Pueden verse pequeños islotes de grasa en el hueso,
espacio subperióstico y tejidos blandos: puntos de hiperseñal en T1WI
La osteomilitis a nivel vertebral requiere siempre la administración de gadolinio.
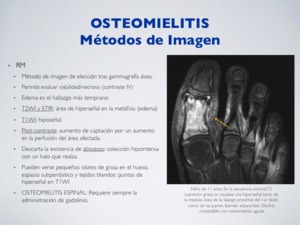
Fig. 12: Osteomielitis - RM
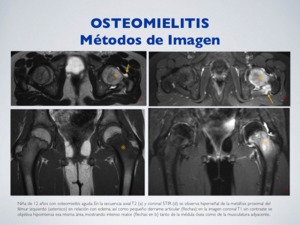
Fig. 13: Osteomielitis - RM
2.2.
DIAGNÓSTICO DIFERENCIAL:
2.2.1.
MÉDULA ÓSEA HEMATOPOYÉTICA NORMAL:
Debe verse similar en todas las metáfisis que se hayan incluido en el estudio.
Debe tener mayor señal que el músculo en T1WI.
(Ver figura 14)
2.2.2.
CONTUSIÓN ÓSEA / FRACTURA DE ESTRÉS:
Menor afectación de partes blandas.
El edema está confinado al hueso.
2.2.3.
TUMOR:
Masa de partes blandas
Transición abrupta entre médula ósea normal y anormal
Invasión de estructuras adyacentes.

Fig. 14: Cambios normales en la médula ósea según la edad
2.3.
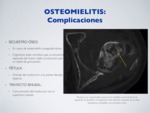
COMPLICACIONES:
2.3.1.
ABSCESO DE BRODIE:
Pequeño foco de osteomielitis crónica.
Área delimitada con centro necrótico (hipodenso/hipointenso) con un borde interno bien definido y un halo periférico amplio y mal definido que realza post-contraste.
2.3.2.
SECUESTRO ÓSEO:
En casos de osteomielitis subaguda/crónica.
Fragmento óseo necrótico que se encuentra separado del hueso viable (involucrum) por un tejido de granulación.
2.3.3.
FÍSTULA:
Drenaje del involucrum a las partes blandas u órganos.
2.3.4.
TRAYECTO SINUSAL:
Comunicación del involucrum con la superficie cutánea.
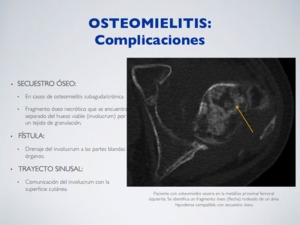
Fig. 15: Osteomielitis - Complicaciones
3.
ARTRITIS SÉPTICA:
Infección aguda que afecta a una articulación.
Clínicamente suele presentarse con dolor,
fiebre y derrame articular purulento.
Suele encontrarse en niños menores de 3 años y más frecuentemente en neonatos.
Las articulaciones más comúnmente afectadas son (por orden): cadera,
hombro,
rodilla,
codo y tobillo.
Germen: el más frecuente es S.
aureus.
Métodos de imagen: no permiten establecer definitivamente el diagnóstico de artritis séptica sin existir un cultivo microbiológico positivo,
pero permiten evaluar la extensión y la afectación ósea y cartilaginosa.
Debe realizarse un diagnóstico rápido para permitir un tratamiento preciso que limite el daño a la superficie articular.
Tratamiento: puede ser mediante antibioterapia y/o artrocentesis → se decide o se cambia según los hallazgos en las pruebas de imagen.

Fig. 16: Artritis séptica
3.1.
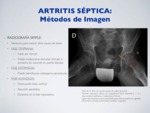
MÉTODOS DE IMAGEN:
3.1.1.
RADIOGRAFÍA SIMPLE:
Necesaria para excluir otras causas de dolor.
a) FASE TEMPRANA:
- Suele ser normal
- Puede evidenciarse derrame articular o aumento de volumen en partes blandas.
b) FASE INTERMEDIA:
- Puede identificarse osteopenia periarticular
c) FASE AVANZADA:
- Destrucción ósea cortical
- Reacción perióstica
- Esclerosis en la fase reparadora.
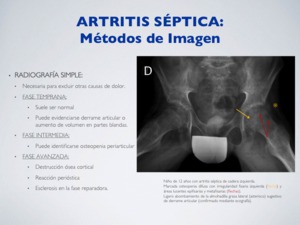
Fig. 17: Artritis séptica - Rx
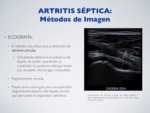
3.1.2.
ECOGRAFÍA:
El método más eficaz para la detección de derrame articular → Únicamente determina la presencia de líquido,
sin poder caracterizar su contenido: no podemos distinguir entre pus,
exudado/trasudado o hemorragia.
Engrosamiento sinovial.
Puede servir como guía para una aspiración diagnóstica/terapéutica del líquido sinovial que demuestre el diagnóstico definitivo.
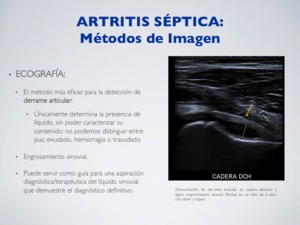
Fig. 18: Artritis séptica - Ecografía
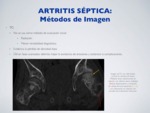
3.1.3.
TC:
No se usa como método de evaluación inicial:
- Radiación
- Menor rentabilidad diagnóstica
Evidencia la pérdida de densidad ósea
Útil en fases avanzadas: delimita mejor la existencia de erosiones y esclerosis y/o complicaciones.
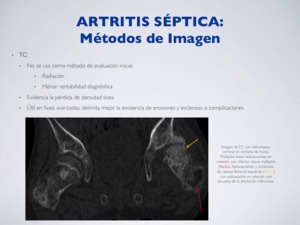
Fig. 19: Artritis séptica - TC
3.1.4.
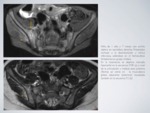
RM:
Evidencia la presencia de líquido articular: realizar secuencias sensibles al líquido.
Valora la existencia de inflamación sinovial: engrosamiento sinovial.
Evalúa la integridad/alteración a nivel cortical y del cartílago articular.
Valora asimetrías en la placa fisaria.
Evalúa la afectación ósea: si objetivamos un significativo edema óseo,
es sugestivo de la coexistencia de osteomielitis.
Podemos objetivar la presencia de tractos sinusoidales y visualizar su trayecto y extensión.

Fig. 20: Artritis séptica - RM
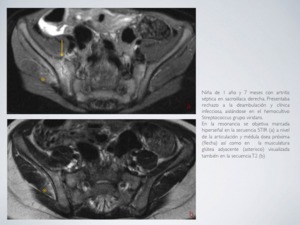
Fig. 21: Artritis séptica - RM
3.2.
DIAGNÓSTICO DIFERENCIAL:
3.2.1.
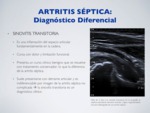
SINOVITIS TRANSITORIA:
Es una inflamación del espacio articular,
fundamentalmente ocurre en la cadera.
Cursa con dolor y limitación funcional.
Presenta un curso clínico benigno que se resuelve con tratamiento conservador,
lo que la diferencia de la artritis séptica.
Suele presentarse con derrame articular y es indiferenciable por imagen de la artritis séptica no complicada → la sinovitis transitoria es un diagnóstico clínico.
Fig. 22: Artritis séptica - Diagnóstico diferencial
3.3.
COMPLICACIONES:
3.3.1.
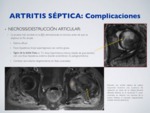
NECROSIS/DESTRUCCIÓN ARTICULAR:
La prueba más sensible es la RM,
demostrando la necrosis antes de que se objetiven cambios en Rx simple.
Edema difuso.
Foco hipodenso lineal serpeginoso con centro graso.
Signo de la doble línea en T2: línea hiperintensa interna (tejido de granulación) con una línea hipodensa externa (borde esclerótico).
Es patognomónico.
Cambios secundarios degenerativos en fases avanzadas.
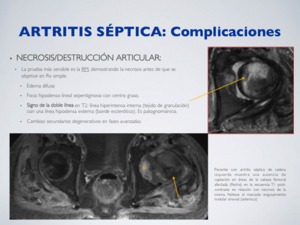
Fig. 23: Artritis séptica - Complicaciones