1.
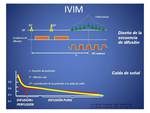
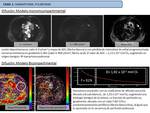
Secuencia de difusión: Aproximación convencional y modelo bicompartimental.
El estudio de los tejidos mediante secuencias potenciadas en difusión (Diffusion weighted imaging; DWI) permite detectar y valorar el movimiento libre del agua.
El enfoque clásico (monocompartimental) solo contempla el espacio extracelular,
considerando el movimiento browniano de las moléculas de agua como único parámetro a tener en cuenta.
Le Bihan y colaboradores,
desarrollaron un modelo bicompartimental para valorar cuantitativamente el movimiento microscópico translacional que tiene lugar en cada vóxel de tejido.
Éste modelo,
IVIM (Intra Voxel Incoherent Motion),
es capaz no sólo de demostrar la existencia de difusión molecular pura,
sino también de ser sensible al movimiento en el interior de la red capilar de un vóxel tisular,
que corresponde con la microcirculación/perfusión.
El principal parámetro derivado de la DWI clásica es el coeficiente aparente de difusión (Apparent Diffusion Coefficient; ADC).
Dicho coeficiente está influenciado no sólo por el tipo y número de valores b elegidos para la adquisición de la secuencia sino también por las características intrínsecas vasculares del tejido a evaluar.
Numerosos estudios han demostrado que los valores ADC son más elevados in vivo que lo esperado cuando se reproducen las mismas circunstancias en fantomas o modelos experimentales,
es por eso por lo que se llama coeficiente de difusión aparente.
El modelo de movimiento incoherente en el interior de un vóxel (IVIM) descrito por Le Bihan ha demostrado ser más exacto que el análisis monoexponencial en su aplicación en órganos altamente vascularizados como los riñones,
el hígado ,
el páncreas y próstata (1).
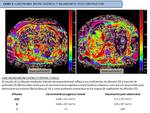
La perfusión de la sangre dentro de los vasos muestra un movimiento aleatorio que puede ser modelado como pseudo-difusión. Dicho movimiento es detectado usando en valores bajos de b (menores de 100 s/mm2) (Fig. 1 ).
Al ser esta pseudo-difusión dependiente del valor b,
sólo una parte muy pequeña de la misma influirá en la medida de la intensidad de señal para cada vóxel para valores b altos (por encima de 100 s/mm2).
Con el fin de evitar parcialmente la contaminación por la perfusión,
un enfoque válido podría ser el de excluir de la cuantificación del ADC,
todos los valores de b menores de 100 s/mm2 ,
que permite la obtención de ADC alto también conocido como ADC libre de perfusión.
Por lo tanto,
en la primera parte de la curva se analizará predominantemente el componente rápido de caída de señal que corresponde con la perfusión (con cierto efecto de difusión sobreañadido),
mientras que la segunda parte de caída de señal de la curva (componente lento) reflejará únicamente la difusión real del tejido,
libre de la influencia del componente de movimiento microvascular.
Del modelo IVIM pues,
se derivan varios parámetros:
-D* que corresponde con la pseudodifusión,
es decir,
la difusión de la sangre en el lecho capilar
-D que refleja el coeficiente de difusión,
la difusión verdadera libre de perfusión o difusividad tisular
-f,
derivado del D*,
conocido como fracción de perfusión que indica el volumen de agua en el componente capilar en relación con el volumen de agua total del vóxel,
conocido por algunos autores como densidad capilar activa y que equivaldría al concepto clásico de perfusión.
Esto supone que gracias al modelo IVIM se puede obtener el verdadero coeficiente de difusión de los tejidos,
D,
siendo éste inferior al ADC clásico ya que se encuentra libre de la influencia de la perfusión derivada del movimiento microvascular,
lo cual ayudará a valorar realmente el grado de celularidad de un tejido y pudiera ser usado de forma más fiable como biomarcador en la monitorización terapéutica.
Por otra parte,
el cálculo de la fracción de perfusión de un determinado tejido,
f,
va a permitir estimar,
estimar,
sin la necesidad de utilizar contraste paramagnético endovenoso,
la vascularización de un determinado tejido.
Por ende,
posibilita superar aquellas situaciones en las que exista contraindicación al uso de dichos medios de contraste así como las reacciones adversas,
tanto inmediatas como referidas,
derivadas de los mismos.
No obstante hay que recordar que dependiendo del tejido a estudiar esta fracción de perfusión variará su cuantía ya que en vísceras abdominales tales como hígado,
bazo o páncreas puede suponer hasta un 20% de la caída de señal de la curva,
mientras que en otros tejidos,
como es el caso del SNC sólo supone un 2-4% del total de la señal.
Hemos de ser cuidadosos a la hora de equiparar esta fracción de perfusión con los estudios clásicos de perfusión tisular derivados de la adquisición dinámica mediante RM o TC tras la administración de contraste intravenoso ya que probablemente,
y a falta de desarrollo de nuevos modelos y realización de estudios comparativos con amplias series,
estemos hablando de conceptos no diferentes,
aunque sí complementarios.
La perfusión como tal se define como la capacidad y eficiencia de la sangre para saturar un determinado tejido con oxígeno y nutrientes y de desaturarlo de productos de degradación.
Este concepto está comenzando a ser evaluado mediante la realización de estudios dinámicos de RM con contraste intravenoso y análisis bicompartimental (considerando espacio intra y extravascular así como parámetros tales como la permeabilidad).
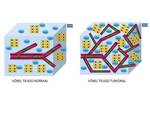
La aproximación a la perfusión a través del modelo IVIM se basa en la existencia de una red capilar,
de un tamaño determinado y con un flujo,
mayor o menor,
para un voxel de tejido específico sometido a estudio ( Fig. 2 ).
Por ende,
un incremento en la red capilar irá asociado a un mayor aporte vascular tisular y neoangiogénesis ( Fig. 2 ).
Por tanto,
lo más adecuado es considerarlo como fracción de volumen de flujo capilar en lugar de fracción de perfusión (2).
2.
Papel de la difusión en la caracterización del nódulo pulmonar
A raíz de la introducción de la nueva tecnología multicorte en los años 90,
la detectabilidad de lesiones nodulares pulmonares se ha incrementado de forma exponencial,
existiendo una relación entre el riesgo de malignidad y el tamaño del mismo.
Se define un nódulo pulmonar como una lesión u opacidad,
redondeada u ovoide,
de tamaño inferior a los 3 cm (3).
De hecho,
tan sólo el 20% de los nódulos pulmonares de más de 2 cm son benignos.
La mayoría de los nódulos pulmonares de pequeño tamaño son benignos,
correspondiendo el 80% a granulomas o ganglios intrapulmonares,
10% hamartomas y el 10% restante a otras etiologías benignas raras.
La difusión ha mostrado una sensibilidad para la detección de nódulos pulmonares de entre el 44 – 97%,
estando directamente relacionado con el tamaño lesional y con peor detectabilidad para lesiones < 5mm (4,
5).
Aquellas lesiones nodulares de etiología maligna,
en virtud de su hipercelularidad,
desorganización tisular y mayor dimensión y tortuosidad del espacio extracelular,
exhiben una hiperintensidad de señal mantenida a medida que se incremente al valor b,
reflejando una restricción a la difusión.
Además,
muestran valores bajos de ADC.
A pesar de la falta de estandarización existente a este respecto,
existen varias metodología de aproximación diagnóstica.
Se ha referenciado la posibilidad de utilizar un método cualitativo o semicuantitativo en virtud de la relación existente entre el ADC de la lesión nodular respecto a un tejido sano.
Por último,
existen autores que resaltan la obligatoriedad de calcular un valor de ADC,
estimando un valor umbral de entre 1,1 – 1,4 x10-3 mm2/s,
con una sensibilidad y especificidad del 70-90% y 74-100%,
respectivamente (6)(Fig. 5; Fig. 8).
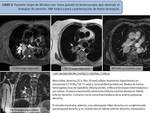
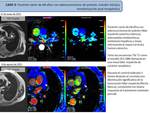
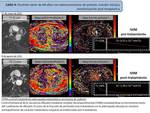
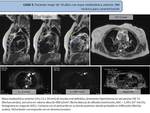
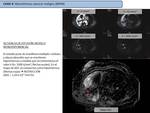
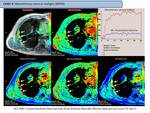
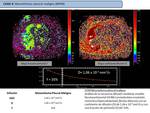
Caso 1: HAMARTOMA PULMONAR
- Secuencias morfológicas hamartoma pulmonar (Fig. 3)
- Estudio perfusión 4D con RM (DCE-MRI) hamartoma pulmonar (Fig. 4)
- Estudio difusión monocompartimental e IVIM hamartoma pulmonar ( Fig. 5)
3.
Evaluación y estadificación del cáncer de pulmón.
Es posible distinguir los diferentes tipos histológicos mediante la DWI,
debido a que los tumores con estirpe celular de célula pequeña (Small Cell Lung Cancer; SCLC) muestra menores valores ADC respecto a los tumores de pulmón no de célula pequeña (Non Small Cell Lung Cancer; NSCLC) (7).
En añadidura,
permite realizar una aproximación no invasiva al grado histológico gracias a la mayor magnitud de valores ADC referenciados en adenocarcionmas bien diferenciados respecto a aquellos con mayor agresividad y carcinoma epidermoide (6). Por ello,
a pesar de los datos contradictorios existentes en la literatura actual,
la DWI constituye una técnica precisa para la evaluación del grado tumoral,
invasión ganglionar mediastínica y el grado de invasividad,
proponiéndose al ADC como nuevo maracador pronóstico (8,
9).
Ha demostrado utilidad en la diferenciación de las lesiones neoplásicas respecto a la neumonitis post-obstructiva (ver caso 2; Fig. 8 y Fig. 9),
aportando información relevante para la planificación terapéutica así como en la detección de tumores de Pancoast.
Mención especial tiene el papel de la DWI en la monitorización terapéutica,
predicción de respuesta y detección de recidiva (ver caso 3; Fig. 11 y Fig. 12)(6).
De hecho incrementos en el valor de ADC tras el tratamiento neoadyuvante se han relacionado con respuesta a las diferentes modalidades terapéuticas aplicadas (Ver caso 3) (10).
Tanto la DWI como otras técnicas funcionales por RM (Dynamic Contrast Enhanced MRI; DCE-MRI) han demostrado validez en la detección de respuesta terapéutica precoz tras la aplicación de diferentes regímenes de quimioterapia en pacientes con estadios avanzados de cáncer de pulmón,
así como a tratamientos con radioterapia o por radiofrecuencia (ver caso 3; Fig. 10 ).
Se ha relacionado con un incremento significativo en la supervivencia total y libre de progresión en sujetos respondedores.
Además,
se ha relacionado una mejor predicción de respuesta terapéutica en pacientes con NSCLC sometidos a quimioterapia respecto a DCE-MRI y 18FDG-PET/TC (11).
Recientemente se ha referenciado el valor añadido existente en la DWI en la estadificación ganglionar del cáncer de pulmón (N),
reduciendo la tasa de falsos positivos,
evitando la sobrestadificación e incrementando al precisión diagnóstica respecto a la 18FDG-PET/TC (12).
Por ende,
se ha propuesto a la DWI como alternativa a la 18FDG-PET/TC en la estadificación prequirúrgica de la afectación ganglionar mediastínica e hiliar en pacientes con NSCLC (13).
La interpretación conjunta de estas dos modalidades incrementa la detección de adenopatías malignas en pacientes con NSCLC (14).
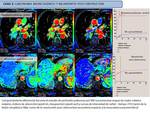
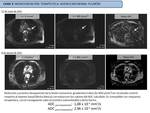
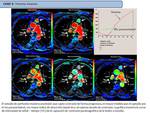
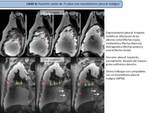
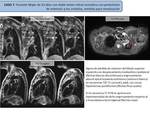
Caso 2: CARCINOMA DE PULMÓN CENTRAL CON NEUMONITIS POST-OBSTRUCTIVA
- Secuencias morfológicas Ca pulmón vs N.
post-osbtructiva (Fig. 6)
- Estudio DCE-MRI Ca de pulmón vs N.
post-obstructiva (Fig. 7Fig. 7)
- Estudio difusión monocompartimental Ca de pulmón vs N.
post-obstructiva (Fig. 8)
- Estudio difusión modelo IVIM Ca de pulmón vs N.
post-obstructiva (Fig. 9)
Caso 3: ADENOCARCINOMA DE PULMÓN MONITORIZACIÓN POST-TERAPEUTICA
- Secuencias morfológicas DCE-MRI monitorización post-terapéutica Ca pulmón (Fig. 10)
- Estudio difusión monocompartimental monitorización post-terapéutica Ca pulmón (Fig. 11)
- Estudio difusión modelo IVIM monitorización post-terapéutica Ca pulmón (Fig. 12)
4.
DWI en la valoración del mediastino
Varios estudios han demostrado la utilidad de la DWI y su cuantificación por medio del ADC en la detección y diferenciación de adenopatías metastásicas y benignas (ver caso 4).
La utilización de un umbral de ADC del 1,85 x 10-3 mm2/s,
ha demostrado una alta sensibilidad,
especificidad y precisión diagnóstica (96,4%,
71,4% y 83,9%,
respectivamente) con un área bajo la curva de 0,98 (Fig. 13 y Fig. 14).
De hecho en el trabajo publicado por AbdelRazek y colaboradores,
la media de ADC en adenopatías metastásicas vs benignas fue de 1,06 x 10-3 mm2/s y 2,39 x 10-3 mm2/s,
respectivamente (8).
Sin embargo,
las adenopatías metastásicas del carcinoma escamoso de esófago muestran ADC mayores que los vertidos por adenopatías de origen benigno,
probablemente por la presencia de necrosis intratumoral (6).
En cuanto a la caracterización de masas tumorales mediastínicas se ha referenciado una alta sensibilidad,
especificidad,
precisión diagnóstica y área bajo la curva en la detección de malignidad tras la aplicación de un ADC umbral de 1,56 x 10-3 mm2/s (96%,
94%,
95% y 0,94,
respectivamente) (ver caso 5).
Además,
Razek y colaboradores obtuvieron diferencias estadísticamente significativas en los ADC de tumores bien diferenciados respecto a los mal diferenciados (Fig. 15 y Fig. 17).
La estirpe tumoral que muestra valores más bajos es el linfoma,
aunque con cierto solapamiento con el carcinoma broncogénico y el timoma (15).
Recientemente,
Shin y colaboradores han publicado el valor de la difusión en la caracterización de lesiones quísticas mediastínicas,
en virtud de la cual lesiones quísticas de estirpe no tumoral muestran ADC más elevados respecto a masas sólidas mediastínicas tumorales; determinando un valor umbral de ADC de 2,5 x 10-3 mm2/s (16).
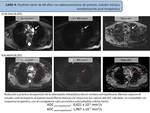
Caso 4: ADENOPATÍA METASTÁSICA DE ADENOCARCINOMA DE PULMÓN Y MONITORIZACIÓN POST-TERAPEUTICA
- Estudio difusión monocompartimental de adenopatía metastásica de adenocarcinoma de pulmón y monitorización post-terapéutica (Fig. 13Fig. 13)
- Estudio difusión modelo IVIM de adenopatía metastásica de adenocarcinoma de pulmón y monitorización post-terapéutica (Fig. 14)
Caso 5: TIMOMA INVASIVO
- Secuencias morfológicas y estudio de difusión de timoma invasivo (Fig. 15)
- DCE-MRI timoma invasivo (Fig. 16)
- Estudio difusión modelo IVIM timoma invasivo (Fig. 17Fig. 17)
5.
DWI en la detección y caracterización de lesiones pleurales y derrame pleural
5.1 Mesotelioma pleural maligno (MPM)
El mesotelioma pleural maligno (MPM) es un tumor raro y con alta letalidad que se origina fundamentealmente de las células mesoteliales pleurales y,
menos comúnmente de las localizadas en el pericardio y el peritoneo (17-20).
Se diagnostican 2000 a 3000 casos de novo cada año en EEUU.
Existen tres subtipos histológicos: epitelioide,
sarcomatoide y mixto/bifásico,
existiendo una diferencia pronóstica entre los de estirpe epitelioide y los no epitelioides (21).
Es un tumor localmente agresivo con tendencia a la extensión hacia estructuras vecinas.
También ocasiona metástasis linfáticas y a distancia (19).
Son lesiones de difícil manejo a pesar de su estadio,
subtipo histológico y opciones terapéuticas,
con una mediana de supervivencia de 9 a 17 meses (22).
Tanto del grado de extensión como la expresión de VEGF,
marcador relacionado con la angiogénesis,
se han relacionado con el pronóstico de estos enfermos (19,
23-26).
El tratamiento actual constituye una combinación de varios quimioterápicos incluyendo el cisplatino y el pemetrexed,
pneumonectomía extrapleural (PEP) y tratamiento radioterápico (27-30).
La TC constituye la técnica inicial en el diagnóstico,
estadiaje y monitorización terapéutica de los pacientes con MPM,
permitiendo su diferenciación de otras entidades benignas en virtud de:
(1) engrosamiento pleural circunferencial y/o nodular,
(2) de más de 1 cm y
(3) con afectación de la pleural mediastínica
con una sensibilidad y especificidad del 72 y 73% respectivamente.
Generalmente se inicia en la superficie diafragmática y con extensión craneal a medida que progresa la enfermedad (16).
Sin embargo,
un engrosamiento > 1 cm no implica diferencias significativas entre su etiología benigna vs maligna.
Aunque la infiltración a órganos adyacentes se relaciona con un origen maligno,
en casos de empiema necessitatis (actinomicosis,
nocardiosis y tuberculosis) se puede identificar una extensión a estructuras vecinas pero,
a diferencia del MPM,
es una afectación focal en lugar de multifocal (31).
La 18FDG-PET/TC tiene utilidad,
sobre todo en estadios precoces,
en la diferenciación de benignidad versus malignidad y a la hora de dirigir una toma de muestra.
Un standardize uptake value (SUV) de 2,2 se ha asociado a una sensibilidad,
especificidad,
valores predictivos positivo y negativo de 94.1%,
100%,
100% y 93%,
respectivamente.
Causas de falsos positivos incluyen tuberculosis pleural,
pleuritis,
placas relacionadas con exposición a asbesto y derrame pleural paraneumónico.
La RM,
en virtud de una mejor resolución de contraste,
puede diferenciar de forma precisa la extensión de la tumoración a nivel torácico y diafragmático (Fig. 18) (32).
La utilización de técnicas avanzadas,
como DWI y DCE-MRI,
han demostrado una alta utilidad en la diferenciación entre lesiones pleurales benignas (ADC=2.49 x 10-3 mm2/s; Fig. 23 y Fig. 25 Fig. 25) de malignas (1.40 x 10-3 mm2/s; Fig. 19 y Fig. 21),
probablemente en relación con la hipercelularidad y vascularización de las lesiones (33).
Se ha referenciado un valor umbral de ADC óptimo de 1.52 x 10-3 mm2/s para la diferenciación de lesiones pleurales benignas de malignas,
con una sensibilidad,
especificidad y precisión diagnóstica,
del 71.4%,
100% y 87.1% respectivamente.
La DWI permite corregir aquellos falsos positivos apreciados con 18FDG-PET/TC debido a inflamación y pleurodesis por talco (33).
Un estadiaje preciso del MPM resulta fundamental para el manejo de los pacientes y con gran importancia pronóstica.
El International Mesothelioma Interest Group determinó el estadiaje TNM actual sugiriendo una relación directa entre el grado de extensión y la supervivencia.
Por ende,
es importante diferenciar aquellos casos resecables (T3) respecto a los no resecables (T4),
puesto que los resecables se pueden beneficiar de una PEP o decorticación/pleurectomía radical asociado a tratamiento quimioterapia (QT) adyuvante y radioterapia (RT),
con una mejora de la supervivencia (18-19 meses vs 12 meses) (21,
34).
Sugarbaker demostró también la importancia de la estirpe histológica en el pronóstico describiendo una mejor supervivencia en pacientes que habían recibido PEP + QT + RT y presentaban una histología epitelial,
N- y márgenes de resección libres de enfermedad (21).
Además sus características de no esfericidad,
no compactación y patrón de crecimiento asimétrico hacen que sea más difícil tanto su detección como la estadificación y medición de respuesta terapéutica.
La identificación de extensión torácica,
mediastínica y diafragmática es capital para la determinación de resectabilidad (35,
36).
En RM se manifiesta como lesiones iso/levemente hiperintensas en T1 y moderadamente hiperintensas en T2 en comparación al músculo y con realce tras la administración de contraste paramagnético intravenoso (Fig. 18).
La DWI otorga el valor añadido de poder diferenciar los diferentes subtipos histológicos de MPM (Fig. 19 y Fig. 21) (37).
La baja sensibilidad inherente tanto a la TC como a la RM en la detección de metástasis linfáticas (artefactos de susceptibilidad,
aliasing y movimiento) se está reduciendo en éste último caso gracias al advenimiento de ténicas de adquisición en paralelo,
mejora de gradientes de campo,
antenas receptoras y sincronización cardiorrespiratoria.
Caso 6: MESOTELIOMA PLEURAL MALIGNO
- Secuencias morfológicas mesotelioma pleural maligno (Fig. 18)
- Estudio difusión modelo monocompartimental mesotelioma pleural maligno (Fig. 19)
- DCE-MRI mesotelioma pleural maligno (Fig. 20)
- Estudio difusión modelo IVIM mesotelioma pleural maligno (Fig. 21)
5.2 DWI de otra lesiones pleurales benignas y malignas (no MPM)
5.2.1 Derrame pleural
Debido a que el derrame pleural es una de las manifestaciones más comunes del MPM (hasta en el 74% de los casos),
la diferenciación entre un origen benigno y maligno del mismo resulta fundamental (38,
39).
A pesar de que la 18FDG-PET/TC ha mostrado utilidad en dicha diferenciación,
existen falsos positivos que pueden disminuir su precisión diagnóstica (derrames pleurales paraneumónicos y pleuritis inflamatorias benignas) (40-42).
El derrame pleural se produce por un disbalance entre la producción y absorción de líquido pleural.
Se denominan exudativos cuando existe un aumento de la permeabilidad capilar,
como en el derrame pleural maligno,
infeccioso o tromboembólico.
Es trasudativo cuando se produce a raíz de una elevación de la presión hidrostática o reducción en la presión oncótica (43).
En RM los exudados presentan mayor intensidad de señal tanto en T1 como en T2 respecto a los trasudados,
siendo la secuencia potenciada en T2 más discriminatoria.
La DWI también juega un papel en su diferenciación en virtud de la aplicación de un valor ADC umbral entre 3.38 a 36 x 10-3 mm2/s,
con alta sensibilidad y especificidad,
siendo menor el ADC en derrames pleurales exudativos (44,
45).
5.2.2 Nódulo y placas pleurales
La evaluación de la modularidad pleural no requiere la administración de contraste paramagnético intravenoso debido al contraste inherente entre la pleura parietal,
el líquido pleural y la grasa extrapleural,
siendo mejor la RM respecto a la TC en este menester (Fig. 22).
Las placas pleurales son la manifestación más común de la exposición a asbesto,
con un periodo de latencia de entre 20 a 30 años.
Corresponden con áreas de colágeno hialino denso en el interior de las capas mesoteliales de la pleural,
afectando predominantemente a la capa parietal (46).
Son hipointensas en secuencias potenciadas en T1,
T2 y densidad protónica y pueden presentar un mínimo realce tras la administración de contraste paramagnético intravenoso (Fig. 22 y Fig. 24).
La RM ha demostrado ser superior en la demostración de engrosamiento pleural difuso,
hipertrofia de grasa extrapleural y derrame pleural mientras que la TC fue mejor en la detección de calcificaciones pleurales (47).
5.2.3 Tumor fibroso pleural solitario (TFPS)
Son unas tumoraciones raras,
de crecimiento lento (< 5% de tumores pleurales) con un origen en un 80% de la pleura visceral.
Existe una relación entre el tamaño lesional y la sintomatología de los pacientes,
siendo aquellos tumores ≥ 16 cm,
sintomáticos (48).
En un 4% de los casos se presentan con hipoglucemia secundaria a la expresión de factor de crecimiento similar a la insulina tipo II (Insulin-like growth factor II; ILGF-II).
Presentan baja captación de radiofármaco en 18FDG-PET/TC,
sin embargo transformaciones malignas de TFPS pueden presentar hipermetabolismo intenso,
siendo un pitfall potencial para MPM en 18FDG-PET/TC.
Generalmente se presentan como lesiones lisas/lobuladas que contactan con el diafragma,
simulando elevaciones hemidiafragmáticas.
Hasta en el 40% de los casos tienen un pedículo vascular que lo anclan a la superfice pleural,
pudiendo ser móviles (49).
En RM se comportan como isointensos en T1,
T2 y densidad protónica,
aunque pueden tener áreas de hiperintensidad de señal T2 intralesional secundarias a necrosis o degeneración mixoide.
Son tumores hipervasculares,
presentando un realce homogéneo tras la administración de contraste paramagnético endovenoso (50).
Se ha referenciado el papel de la DWI en la detección de transformación maligna en pacientes con TFPS,
siendo una condición rara que sucede en el 20% de los casos (51).
5.2.4 Pleura metastásica
Constituye la causa más común de engrosamiento pleural maligno,
siendo causado en la mayoría de los casos por carcinoma broncogénico metastásico (40%),
carcinoma de mama (20%),
síndromes linfoproliferativos (10%),
tumores gástricos y ováricos (5 %) (52,
53).
Los timomas invasivos y carcinomas tímicos se pueden extender a pleural tras biopsia o tratamiento quirúrgico (drop metastasis).
Los sarcomas raramente metastatizan a pleura y los linfomas presentan afectación pleural en recidivas o extensión desde el mediastino a la cavidad pleural en lugar de afectar primariamente la pleura (54).
Debido a su excelente capacidad de caracterización tisular y muliplanariedad,
la RM es superior en la determinación de la invasión a estructuras adyacentes,
incluyendo la extensión intraabdominal y transdiafragmática,
con una sensibilidad y especificidad del 98-100% y 87-92%,
respectivamente en la detección de patología pleural maligna (55).
La detección de hipointensidad de señal en secuencias potenciadas en T2 respecto a la intensidad de señal de los músculos intercostales se ha definido como un marcador de benignidad (56).
Recientemente la DWI ha mostrado gran utilidad en la diferenciación de lesión pleural benigna versus maligna.
Coolen y colaboradores,
demostraron una mayor especificidad y previsión diagnóstica de la DWI respecto al a 18FDG-PET/TC a este respecto.
La adición de DCE-MRI a la DWI mejoró la sensibilidad del 71.4% al 92.8% (33).
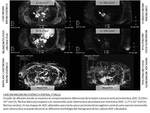
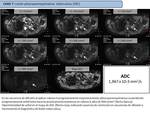
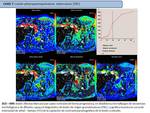
Caso 7: LESIÓN PLEUROPARENQUIMATOSA TUBERCULOSA
- Secuencias morfológicas lesión pleuroparenquimatosa tuberculosa (Fig. 22)
- Estudio difusión modelo monocompartimental lesión pleuroparenquimatosa tuberculosa (Fig. 23)
- DCE-MRI lesión pleuroparenquimatosa tuberculosa (Fig. 24)
- Estudio difusión modelo IVIM lesión pleuroparenquimatosa tuberculosa (Fig. 25)