El síndrome postpolipectomía por electrocoagulación,
también conocido como síndrome postpolipectomía o síndrome de quemadura transmural fue descrito por primera vez por Jerome Waye en 1981.
Es una complicación poco común,
pero que el radiólogo debe sospechar ante la historia reciente de polipectomía por electrocoagulación.
Ocurre entre el 0,5 y el 2% de las polipectomías por electrocoagulación.
Aunque puede producirse tras la extirpación de pólipos pediculados o sésiles,
es más frecuente en los pólipos sésiles mayores de 2 cm.
Éstos tienen una base ancha de implantación y requieren la aplicación de corriente eléctrica más prolongada,
que se extiende más allá de la mucosa y de la submucosa hasta la muscular propia y la serosa provocando una quemadura transmural.
Asímismo,
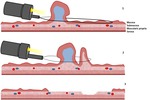
la captura inadvertida de mucosa normal adyacente al pólipo con el lazo del asa de polipectomía puede resultar en una quemadura trasmural (figura 1).
La irritación de la serosa desencadena una respuesta inflamatoria que hace adherirse al mesenterio y asas de intestino delgado,
sin perforación libre.
La forma de presentación clínica es inespecífica y en ocasiones es similar a la de una perforación intestinal,
siendo a veces mal diagnosticado como una perforación colónica.
Se caracteriza por la aparición de dolor abdominal,
fiebre,
taquicardia,
leucocitosis,
elevación de la PCR y signos de irritación peritoneal en ausencia de perforación.
Los síntomas aparecen entre 12 h y 5 días tras el procedimiento y se resuelven en unas 48 h.
La TC abdominal se realiza para distinguir el síndrome postpolipectomía de la perforación intestinal.
El estudio de TC en el síndrome postpolipectomía muestra engrosamiento focal de la pared del colon y aumento de atenuación de la grasa periluminal,
en ausencia de neumoperitoneo. La presencia de aire intraperitoneal o retroperitoneal libre sugiere que se ha producido una perforación.
Los cirujanos consideran este síndrome como una “mini perforación”,
aunque,
como se ha comentado,
no revela evidencia radiográfica de aire libre en la cavidad peritoneal.
El reconocimiento de este síndrome permite al radiólogo aportar al cirujano la información necesaria para el manejo del paciente,
evitando así laparotomías exploratorias innecesarias.
El tratamiento consiste en dieta absoluta,
hidratación intravenosa,
antibioterapia,
analgesia y observación. Se debe reevaluar a aquellos pacientes cuyos síntomas no mejoren o empeoren.
Se ha descrito la perforación tardía como una secuela del síndrome de coagulación después de la polipectomía y ocurre de uno a nueve días después de la polipectomía.
La peritonitis localizada se hace cada vez más severa,
resultando en una perforación de la pared colónica necrosada,
con paso de contenido intestinal y gas a la cavidad abdominal.
Ante esta situación se debe realizar cirugía urgente.
Se muestran los casos más representativos del síndrome postoplipectomía por electrocoagulación recogidos en nuestro centro durante el período comprendido entre enero de 2012 y enero de 2013. Dos de ellos fueron estudiados con TC de abdomen con contraste intravenoso y uno además con contraste oral.
Caso 1.
Varón de 63 años al que se le realiza una colonoscopia por antecedentes personales de cáncer colorrectal,
revelando un pólipo de 3 cm en colon descendente,
que fue extirpado mediante electrocoagulación.
Dos días después de la polipectomía,
el paciente acude al servicio de urgencias por dolor abdominal agudo y fiebre.
A la exploración física presentaba dolor a la palpación en el hipocondrio derecho.
El estudio de laboratorio mostró leucocitosis y PCR elevada.
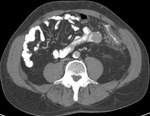
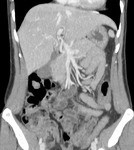
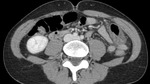
Se realiza TC de abdomen con contraste oral e intravenoso,
que reveló un segmento de engrosamiento circunferencial del colon descendente y aumento de atenuación de la grasa adyacente (figuras 2 y 3).
Caso 2.
Mujer de 46 años sin historia familiar de cáncer colorrectal,
que presenta hábito intestinal alternante.
Se le realiza una colonoscopia,
revelando varias lesiones polipoideas,
una en colon sigmoide y otra en colon transverso que fueron resecadas mediante electrocoagulación,
además de otras dos en el colon ascendente,
de 3 mm de diámetro,
que fueron dejadas in situ.
La noche después del procedimiento,
acude a urgencias por fiebre,
dolor en la fosa ilíaca izquierda y en el hipocondrio derecho.
A la exploración física presentaba dolor a la palpación en hipocondrio derecho y en la fosa ilíaca izquiera con signos de irritación peritoneal.
El estudio de laboratorio mostró leucocitosis y elevación de la PCR.
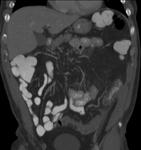
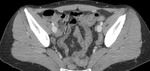
En el TC de abdomen con contraste iv se identificaron dos segmentos de engrosamiento circunferencial del colon trasverso y aumento de atenuación de la grasa adyacente (figuras 4,
5 y 6).
El resto del colon era de características normales.
Caso 3.
Varón de 70 años al que se le realiza colonoscopia para estudio de extensión,
revelando un pólipo sésil de 10 mm en el ciego y dos pólipos en el colon ascendente que fue resecado mediante electrocoagulaión.
El paciente acude a urgencias por fiebre,
vómitos y dolor abdominal aproximadamente 10 horas.
El examen físico reveló dolor abdominal en la fosa ilíaca izquierda y signos de irritación peritoneal.
El estudio de laboratorio mostró leucocitosis,
granulocitosis y elevación de la PCR.
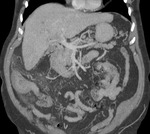
Se completó el estudio con un TC de abdomen con contraste intravenoso,
idenficando un segmento largo de engrosamiento circunferencial del ciego ascendente y aumento de atenuación de la grasa adyacente (figuras 7 y 8).