El micobacterium tuberculosis surgió en África hace unos 70.000 años y ha acompañado a la humanidad a lo largo de la historia,
coevolucionado y adaptándose al hombre.
En la actualidad se observa un aumento en su prevalencia tanto en personas inmunocompetentes como inmunodeficientes.
Este aumento se ha asociado principalmente a la aparición del VIH/SIDA,
a la formación de micobacterias resistentes a tuberculostáticos y a la inmigración de zonas endémicas.
La incidencia anual de la tuberculosis es variable en función de la localización geográfica y la mayoría de las manifestaciones clínicas y radiológicas suelen localizarse en el tórax.
Sin embargo,
esta bacteria puede afectar a prácticamente cualquier órgano del cuerpo,
especialmente en pacientes inmunodeprimidos.
Puede diseminarse mediante vía linfática,
hematógena y menos frecuente por ingestión de micobacterias y dependiendo de los órganos que afecte puede presentar diferentes hallazgos radiológicos.
La tuberculosis (TBC) es una enfermedad simuladora de otras patologías y en la mayoría de las ocasiones se necesitará confirmación histológica para su diagnóstico.
Para realizar un diagnóstico precoz y reducir la morbilidad del paciente,
es de importancia de tener una sospecha clínica y saber reconocer las diferentes manifestaciones radiológicas de un probable foco de tuberculosis extrapulmonar,
En esta comunicación describiremos las características radiológicas de las presentaciones más frecuentes de la tuberculosis extrapulmonar,
realizando un énfasis en la afectación intraabdominal (suprarrenal,
hepato-esplénica y peritoneal),
espondilodiscitis,
meningitis tuberculosa y tuberculosis linfática.
Tuberculosis del Sistema Nervioso
La tuberculosis del sistema nervioso es una forma grave de TBC extrapulmonar afectando con mayor frecuencia a pacientes en edad pediátrica y a adultos con estados de inmunosupresión.
La manifestación más frecuente de esta entidad es la meningitis tuberculosa,
sin embargo también tiene otras formas de presentación como son los tuberculomas intracraneales o espinales, tuberculosis miliar,
cerebritis y abscesos (estas últimas manifestaciones son poco frecuentes).
La mayoría de las infecciones tuberculosas del SNC son secundarias a la diseminación hematógena del bacilo tuberculoso, el cual se aloja con mayor frecuencia a nivel subependimario o subpial formando el foco tuberculoso de Rich,
aunque este foco también puede alojarse en las meninges,
parénquima cerebral o en la médula espinal. Cuando el foco de Rich se rompe y abre al líquido cefalorraquídeo puede causar una meningitis tuberculosa.
Mientras que el tuberculoma puede originarse tanto por diseminación hematógena de un foco primario,
como por infección por contigüidad del líquido cefalorraquídeo infectado.
Tuberculosis meníngea
La afectación tuberculosa en las meninges causa un exudado gelatinoso alto en proteínas,
hallazgo que en estudios post-contraste se traduce como un intenso realce meníngeo,
que es más pronunciado en las cisternas de la base.
Los hallazgos radiológicos de la meningitis tuberculosa son:
Características por TC:
- Las meninges pueden ser iso o hiperdensas en relación a las cisternas de la base en estudios sin contraste
- En estudios post contraste se identifica un realce intenso y homogéneo que se puede extender hasta las cisuras hemisféricas y sobre las superficies corticales cerebrales.
Los hallazgos por MRI dependen del estado de evolución de la enfermedad.
- Estados precoces el estudio sin contraste puede ser normal
- En estados tardíos se puede observarse:
- Aumento del espacio subaracnoideo.
- En T1WI post-gadolinio se identifica un realce meníngeo que es más evidente en las cisternas de la base, con probable realce de las meninges que se extienden a los surcos corticales de las convexidades cerebrales y a la cisura de Silvio.
- Menos frecuente es el realce anómalo del plexo coroideo y el realce lineal ependimario en el sistema ventricular.
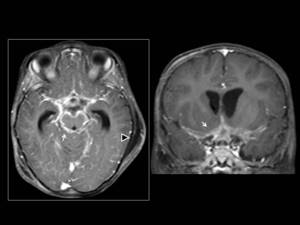
Fig. 1: Secuencia T1 post-gadolinio plano axial y coronal. Tuberculosis meníngea.
Se identifica realce de las meninges de las cisternas basales(flechas blancas) Nótese la colección extraaxial (cabeza de flecha negra)
Complicaciones
La meningitis tuberculosa puede presentar las siguientes complicaciones:
- Hidrocefalia comunicante
- Es la complicación más frecuente y es causada por la obstrucción del paso de LCR.
- Infartos cerebrales
- Son secundarios a una panarteritis vascular que comprime y ocluye las paredes de los pequeños vasos perforantes de las cisternas de la base.
- Se localizan en el territorio de la arteria cerebral media y de predominio a la altura de la cápsula interna y ganglios de la base.
- Atrofia cerebral
- Se pueden identificar áreas focales de atrofia secundarias a los infartos.
- Siringomielia y siringobulbia,
son complicaciones raras.
Secuencia T1 post-gadolinio plano axial y coronal.
Se identifica realce meningeo de cisternas de la bases (flechas blancas) Notese la colección extraaxial (cabeza de flecha negra)
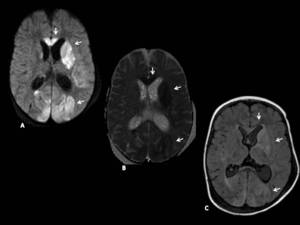
Fig. 2: Paciente de 8 años con complicaciones de meningitis tuberculosa.
A. Secuencia de difusión. B. Mapa de ADC C. Secuencia FLAIR en planos axiales.
Se identifican infartos agudos/subagudos en los territorios de ACA, ACM y ACP. Nótese el aumento del tamaño ventricular (hidrocefalea).
Tuberculosis parenquimatosa
La afectación parenquimatosa se caracteriza por la presencia de tuberculomas (solitarios o múltiples) de predominio en el lóbulo frontal y parietal y pueden asociarse o no a meningitis.
Sus hallazgos radiológicos por pruebas de imágenes son:
Apariencia de tuberculomas por TC:
- Masas redondeadas o lobuladas de aspecto hipo o hiperdensas.
- Pueden estar asociadas a edema vasogénico y las calcificaciones en las lesiones son poco frecuentes.
- Presentan realce homogéneo o realce periférico en anillo en el estudio post contraste.
La apariencia radiológica de los tuberculomas por MRI varía deprendiendo si son lesiones caseificantes o no caseificantes.
- Los tuberculomas no caseificantes son hipointensos en T1WI con respecto al parénquima e hiperintensos en T2WI,
presentando un realce homogéneo en el estudio post-contraste.
- Los tuberculomas caseificantes con centro sólido son iso-hipointensos en T1WI y T2WI y por lo general presentan edema vasogénico adyacente.
- Los granulomas caseificantes con centro necrótico pueden presentar una hiperseñal central en T2WI y un realce periférico en T1WI post-gadolinio.
La tuberculosis miliar del SNC se manifiesta como pequeñas numerosas lesiones de morfología redonda de menos 2mm de diámetro,
que muestran un realce homogéneo y que suelen asociarse a meningitis tuberculosa.
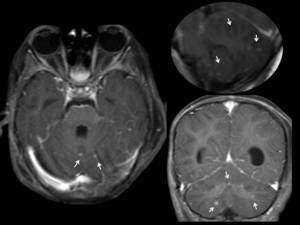
Fig. 3: Secuencia T1 post-gadolinio en plano axial, coronal y sagital. Tuberculosis parenquimatosa cerebelosa.
Se identifican lesiones puntiformes con realce homogéneo compatibles con tuberculomas (fechas blancas).
Tuberculosis pleural
La tuberculosis pleural está asociada a la presencia de enfermedad parenquimatosa pulmonar y puede manifestarse con engrosamiento pleural,
derrame pleural y empiema.
Posterior al tratamiento pueden identificarse engrosamientos pleurales residuales y calcificaciones pleurales.
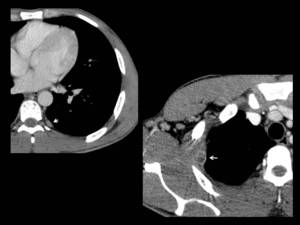
Fig. 4: T.C. corte axial. Paciente con diagnóstico de TBC pulmonar que presenta tuberculosis pleural.
Se identifican engrosamientos pleurales (fechas blancas).El engrosamiento de la imagen de la izquierda presenta un realce periférico en anillo.
Tuberculosis MSK
Espondilitis tuberculosa (Enfermedad de Pott)
La espondilitis tuberculosa es la afectación ósea más frecuente de la tuberculosis y se localiza con mayor frecuencia en los segmentos inferiores de la columna dorsal y superiores de la lumbar. Por lo general afecta a más de una vértebra y tiene una mayor predilección por la porción anterior de los cuerpos vertebrales que por los elementos posteriores.
La enfermedad comienza en la porción anterior del cuerpo vertebral a la altura de la plataforma somática y se extiende
al espacio discal mediante dos posibles vías.
La primera vía es a través de los ligamentos longitudinales anterior y posterior y la segunda vía es por penetración directa del hueso subcondral vertebral.
Si la enfermedad progresa puede causar un colapso del cuerpo vertebral de predominio anterior,
que condicionará la típica cifosis (giba) secundaria a tuberculosis.
Por lo general,
en la espondilitis por TBC suele tener poca o nula afectación discal,
ya que el micobacterium tuberculosis carece de enzimas proteolíticas que degraden al disco intervertebral.
La infección osteo-discal se extiende con frecuencia a los tejidos blandos y ligamentos adyacentes con una disposición antero-lateral, formando grandes abscesos paravertebrales y de menor media epidurales que se localizan con mayor frecuencia en la columna dorsal.
Es característico observar calcificaciones en los abscesos secundarios a TBC.
La extensión subligamentosa de una colección tuberculosa puede manifestarse como la erosión de la superficie anterior del cuerpo vertebral a un nivel distante del foco primario de afectación ósea,
es por ello que tantola CTcomola MRIson de gran valor para demostrar pequeños focos de afectación ósea y para valorar la extensión de la enfermedad.
Hallazgos radiológicos:
CT:
- Calcificaciones en colecciones paravertebrales (más si son crónicas)
- Realce difuso y periférico epidural y en tejidos blandos paraespinales
- Importante destrucción ósea difusa de predominio en el cuerpo vertebral (giba tuberculosa).
MRI
- Médula ósea del cuerpo vertebral afectado hipointensa en T1WI e hiperintensa T2WI
- Colecciones paraespinales,
extradurales e intraóseas hipointensas en T1WI e hiperintensas T2WI
- En estudio post-contraste se observa un realce dural,
realce de la médula ósea,
del disco intervertebral (si este está afectado) y subligamentoso; así como un realce difuso y periférico del los tejidos blandos.
- Se identifica una compresión y desplazamiento de la médula espinal secundaria a colecciones epidurales
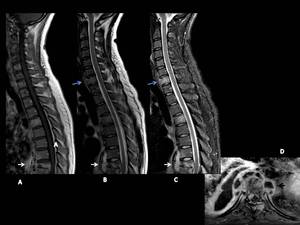
Fig. 5: Espondilitis tuberculosa.
A. Secuencia T1 B. Secuencia T2 C.Secuencia STIR. D. Plano axial T1 supresión grasa post-gadolineo.
Afectación ósea del cuerpo vertebral de C7 con colección paravertebral asociada (flecha azul). Acuñamiento anterior y erosión de la plataforma somática inferior de D8 con colección de partes blandas asociada (flecha blanca).
D. Realce difuso y periférico de tejidos blandos paraespinales
Tuberculosis de la pared torácica
La afectación de la pared costal por lo general es secundaria a la tuberculosis pleural o a la diseminación hematógena del foco primario.
Se caracteriza por lesiones líticas óseas y destrucción del cartílago costal y pueden asociarse a masas o a colecciones en los tejidos blandos.
Estas colecciones pueden presentar realces periféricos,
calcificaciones y fistulizar a la piel.
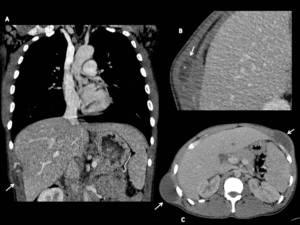
Fig. 6: Tuberculosis de pared toraco-abdominal.
A. Corte coronal y B. Corte axial ampliado.
Presencia de lesiones líticas en costilla derecha con componente de partes blandas y colección asociada con presencia de calcio (flechas blancas)
C. Colecciones subcutáneas en paciente diagnosticado de TBC pulmonar.
Tuberculosis abdominal manifestaciones más comunes
Tuberculosis linfática
Es la manifestación más frecuente de la tuberculosis abdominal. Se caracteriza por presencia de adenopatías de predominio mesentéricas y pélvicas.
Dichas adenopatías pueden realzar homogéneamente o presentar una captación periférica en anillo con centros hipodensos en relación a áreas de necrosis.

Fig. 7: T.C. plano axial. Tuberculosis linfática.
Presencia de múltiples adenopatías peripancreáticas, mesentéricas y pélvicas, que presentan el típico realce periférico con centro necrótico.
Tuberculosis hepática y esplénica
La afectación hepatoesplénica por lo general es secundaria a la diseminación hematógena de un foco primario.
Los hallazgos radiológicos se caracterizan por la presencia de lesiones micro o macronodulares de baja atenuación,
que pueden presentar calcificaciones.
En estados precoces de la enfermedad pueden captar contraste de forma homogénea o presentar un realce central.
La manifestación macronodular es poco frecuente y puede condicionar organomegalias secundaria a la presencia de lesiones múltiples o a una masa única.
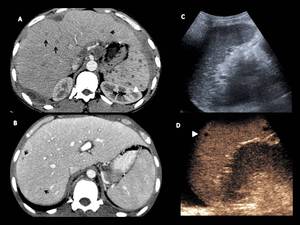
Fig. 8: Tuberculosis hepato-esplénica
A.y B. cortes axiales de TC. B. Ecografía esplénica C. Ecografía con contraste(SONOVUE).
Se identifican múltiples lesiones en el parénquima hepático (fechas negras) y parénquima esplénico (cabeza de fecha blanca).
Tuberculosis Peritoneal
La tuberculosis peritoneal es una rara presentación de TBC extrapulmonar y tiende a presentarse cuando hay afectación linfática o gastrointestinal (diseminación intraabdominal).
Existen tres tipos de afectación:
- Tipo húmeda: es la más frecuente y se caracteriza por gran cantidad de líquido ascítico que puede ser hiperdenso (secundario a la gran cantidad de proteínas y células que contiene).
- Tipo seca o plástica: es poco frecuente y se asocia a nódulos caseosos y reacción fibrosa peritoneal con adherencias.
- Tipo fibrótica: se caracteriza por grandes masas omentales.
Tuberculosis adrenal
Es una manifestación poco frecuente,
caracterizada por lesiones nodulares,
masas o engrosamientos de las glándulas suprarrenales.
Pueden ser unilaterales o bilaterales y presentar áreas de necrosis caseosa.
Posterior al tratamiento,
la glándula suprarrenal se atrofia y puede presentar calcificaciones,
condicionando una enfermedad de Addison.
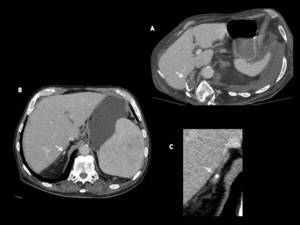
Fig. 9: Tuberculosis suprarrenal.
A. Glándula suprarrenal derecha con centro necrótico y cálcio periférico en el contexto de TBC pulmonar.
B. y C. Glándula suprarrenal derecha atrófica y calcificada.
Tuberculosis intestinal
Esta entidad puede ser causada por la diseminación linfohematógena de un foco pulmonar,
por ingestión de micobacterias o por afectación por contigüidad de estructuras adyacentes infectadas.
Predomina en la zona ileocecal dado a la gran cantidad de tejido linfoide de esta área.
La tuberculosis intestinal presenta tres tipos:
- La ulcerativa: que se caracteriza por granulomas que sufren necrosis caseosa,
que luego confluyen y forman úlceras mucosas alargadas e irregulares,
trasversales al eje mayor del intestino
- La hipertrófica: cuando el bacilo tuberculoso se introduce en el tejido linfoide intramural produce una reacción inflamatoria subserosa y submucosa que genera hipertrofia de la pared intestinal.
- Ulcerohipertrófica
En estudios baritados se pueden identificar:
- Úlceras transversales y ovaladas en una mucosa edematosa y nodular (que son más grandes que en la enfermedad de Crohn).
- Pérdida de la delimitación anatómica entre el íleon y colon derecho.
- Signo del salto de Sterling: la pared intestinal afectada suele estar engrosada y espástica,
presentado un tránsito acelerado y falta de retención de la columna de bario.
Esta columna de bario pasa a través de una válvula ileocecal engrosada e incompetente hacia un ciego disminuido de tamaño,
engrosado y obliterado.
Por lo tanto se observa una falta de relleno del ciego.
- Signo de Fleischner: marcado engrosamiento y distorsión de la válvula ileocecal (que le da un aspecto triangular) que condiciona una incompetencia valvular.
Hallazgos que asociados al estrechamiento del íleon terminal le da un aspecto de paraguas invertido.
- Cuello de ganso: reflujo de la columna de bario en el íleon terminal.
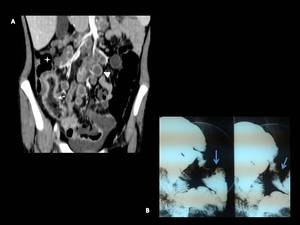
Fig. 10: Tuberculosis ileo-cecal
A. TC. plano coronal. Se evidencia engrosamiento de la válvula ileocecal y del íleon terminal con múltiples adenopatías necróticas con realce en anillo.
B. Estudio baritado que evidencia la imagen en "paraguas invertido".
Hallazgos TC:
- Marcado engrosamiento mural concéntrico del ciego y de la válvula ileocecal,
con afectación del íleon terminal.
- Pueden identificarse lesiones estenosantes en “corazón de manzana” hallazgo indiferenciable con respecto a neoplasia.
- Cambios inflamatorios de la grasa pericolónica
- Adenopatías mesentéricas con centro necrótico y realce periférico.
- En estadios tardíos,
puede verse estenosis y acortamiento anular del ciego con un íleon terminal fibrótico.
El ciego se vuelve cónico y rígido con localización fuera de la fosa iliaca secundario a la fibrosis del mesocolon.
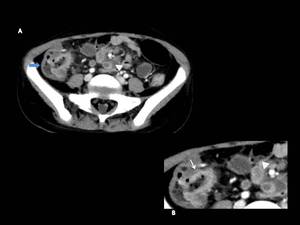
Fig. 11: TC. Corte axial. Tuberculosis ileo-cecal.
Se observa un engrosamiento de la región ileocecal con adenopatías mesentéricas necróticas asociadas.












