La pancreatitis aguda es un proceso inflamatorio agudo del páncreas que lesiona el tejido acinar con variable afectación de los tejidos,
estructuras locales y órganos a distancia.
La causa más frecuente es la impactación de un cálculo biliar.
Otras causas son el alcohol,
hipercalcemia,
traumatismos,
úlcera penetrante,
neoplasias,
la pancreatitis hereditaria y los trastornos metabólicos.
Según la nueva revisión de la clasificación de Atlantala Tomografía Computarizada(TC) sigue siendo la herramienta primaria más adecuada para la valoración por imagen en la pancreatitis aguda,
dejando un papel limitado a casos puntuales a la ecografía y a la RM.
La TC está indicada cuando existen criterios clínicos de gravedad y después de 72 horas del comienzo de los síntomas.
La nueva clasificación define dos fases diferentes en la pancreatitis aguda: La fase precoz que ocurre en la primera semana,
condicionada por los cambios inflamatorios sistémicos y que es valorada mediante el Score de Marshall; y la fase tardía caracterizada por persistencia del fallo multiorgánico con necrosis e infección.
Desde el punto de vista morfológico la pancreatitis se divide en 2 tipos: edematosa y necrotizante.
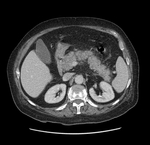
1 La Pancreatitis Edematosa presenta una fase precoz (primeras 4 semanas) en la que observamos en los estudios de imagen (TC – RM) un aumento de tamaño de la glándula pancreática,
con realce homogéneo tras la administración de contraste.
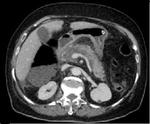
Puede asociarse a colecciones líquidas peripancreáticas agudas (APFC),
las cuales se definen como colecciones líquidas sin paredes definidas de localización peripancreática.
Son causadas por inflamación peripancreática o por la ruptura de alguna rama periférica del conducto pancreático y se localizan principalmente hacia la fascia pararrenal anterior.
Se producen desde las primeras 48 horas de inicio de la enfermedad y se resuelven espontáneamente en la mayoría de los casos (Figura 1).
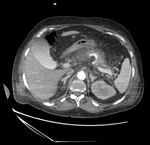
En la fase tardía (> 4 semanas),
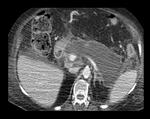
aproximadamente un 50% de las colecciones evolucionan a la formación de pseudoquistes,
definidos como colecciones líquidas peripancreáticas con paredes bien delimitadas,
sin necrosis,
producidas después de 4 semanas de inicio de los síntomas (Figura 2).
La mayoría se resuelven espontáneamente.
Otros por el contrario permanecen y su tratamiento quirúrgico estaría indicado en el caso en que produzcan síntomas por compresión o rotura (generalmente en pseudoquistes de > 10 cm) o se sospeche sobreinfección,
por la presencia de gas en su interior.
Se pueden drenar de forma percutánea guiado por ecografía o TC,
o de forma endoscópica transmural.
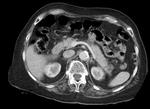
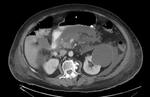
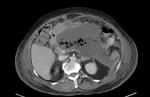
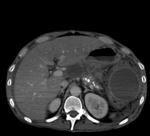
2 La Pancreatitis Necrotizante se caracteriza por la presencia de necrosis grasa intra o peripancreática,
siendo más frecuente la afectación pancreática y peripancreática en 75 a 80% de los casos y menos frecuente la necrosis peripancreática aislada,
en aproximadamente el 20% de los casos.
La necrosis pancreática aislada en un 5% de los casos.
(Figuras 3,4,5 y 6).
En la fase precoz no suele presentar hallazgos característicos en la TC,
incluso se puede infraestimar la severidad de la enfermedad si se realiza en las primeras 48 horas.
Sin embargo la mayoría de los pacientes con pancreatitis severa y fallo multiorgánico presentan signos de necrosis en la TC inicial,
con elevada tasa de mortalidad.
La presencia de un páncreas normal o con una leve reticulación de la grasa peripancreática después del quinto día de incio de los síntomas,
orienta hacia una forma leve de la enfermedad.
La presencia de zonas de bajo realce pancreático en la TC con contraste (< 30 UH) se correlaciona con necrosis o con la presencia de colecciones líquidas necróticas agudas (ANC),
las cuales pueden ser pancreáticas o peripancreáticas y se definen como colecciones líquidas con necrosis por licuefacción de los tejidos.
Estas colecciones se pueden diferenciar mejor en la TC con contraste intravenoso,
después de la primera semana,
ya que se observan como colecciones complejas,
mientras que las APFC se muestran como áreas líquidas sin realce.
En la fase tardía de la pancreatitis necrotizante (> 4 semanas) encontramos colecciones pancreáticas denominadas “walled-off necrosis” (WON).
Se definen como colecciones pancreáticas o peripancreáticas,
después de 4 semanas,
que presentan contenido necrótico parenquimatoso o graso,
lo que los diferencia de los pseudoquistes,
y presentan una pared no epitelializada que separa la necrosis de los tejidos adyacentes.
Pueden ser asépticas (Figura 7) o estar infectadas,
demostrado por la presencia de burbujas aéreas en la TC (Figura 8).
En resumen la nueva Clasificación de Atlanta presenta la introducción de nuevos términos con el fin de unificar el lenguaje.
Así pues,
se definen las fases precoces y tardías de ambos tipos morfológicos de pancreatitis.
Se introducen los términos de colecciones líquidas peripancreáticas (APFC),
colecciones necróticas agudas (ANC),
necrosis pancreática sin pared (WON).
Recomiendan evitar el uso de los términos flemón,
ya que no especifica la presencia de necrosis ni de infección,
y de absceso pancreático,
siendo reemplazados por los términos descritos anteriormente en función del tipo morfológico de pancreatitis y el tiempo de evolución.
Tampoco se recomienda el uso del término “pancreatitis hemorrágica”,
debido a que dicha característica solo se puede determinar adecuadamente de forma intraoperatoria y no se correlaciona con la severidad ni la mortalidad de la enfermedad.
Por último se presenta un índice de severidad clínica,
índice de Marshall (Figura 9),
que valora el posible fallo multiorganico mediante la evaluación de los sistemas respiratorio,
renal y cardiovascular.