A pesar de la disponibilidad de antibióticos la neumonía constituye la sexta causa de muerte a nivel mundial,
y la primera causa de origen infeccioso.
Ante un adulto con sospecha clínica de neumonía,
la Sociedad Americana de Tórax recomienda la realización de una radiografía simple de tórax en dos proyecciones: anteroposterior y lateral.
La presencia de un infiltrado en la radiografía simple en un paciente con clínica compatible con neumonía adquirida en la comunidad (NAC) sigue siendo el patrón oro en el diagnóstico,
debido a la inespecificidad de los síntomas1.
Además,
los estudios convencionales nos permiten valorar la extensión,
detectar complicaciones asociadas,
valorar diagnósticos alternativos o adicionales,
monitorizar la respuesta al tratamiento y guíar procedimientos diagnósticos y terapéuticos.
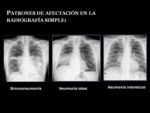
Según la forma de presentación en las pruebas de imagen,
la neumonía se puede subdividir en 3 categorías: neumonía lobar,
bronconeumonía y neumonía intersticial. Fig. 2 Aunque los hallazgos no son lo suficientemente específicos para sugerir un diagnóstico microbiológico en concreto,
ciertos patrones se han asociado con algunos microorganismos2.
La neumonía puede ocurrir en tres escenarios principales: neumonía adquirida en la comunidad,
neumonía nosocomial y en el paciente inmunocomprometido.
Neumonía adquirida en la comunidad
Tradicionalmente se han dividido en neumonía típica y atípica,
dependiendo del germen causal. Fig. 3
Neumonías típicas
En españa,
la incidencia anual está entre el 5 y 11%.
La enfermedad es más frecuente en varones,
en los extremos de la vida,
en invierno y en presencia de enfermedades predisponentes como el consumo de alcohol y tabaco,
la malnutrición y la enfermedad pulmonar obstructiva crónica.
Las bacterias son la causa más frecuente de neumonía,
siendo el Steptococcus pneumoniae el agente etiológico responsable de la mayoría de los casos.
La mortalidad es variable y oscila entre 1 a 5% en los pacientes ambulatorios,
5,7 a 14% en pacientes hospitalizados y del 30 al 50% en pacientes ingresados en UCI,
especialmente en los que necesitan ventilación asistida1.
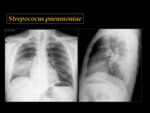
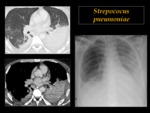
Streptococus pneumoniae
Es la causa más frecuente de neumonía adquirida en la comunidad. Clásicamente se presenta como una neumonía lobar, Fig. 4 caracterizada por el desarrollo inicial de opacidades periféricas que rápidamente confluyen.
El broncograma aéreo es un hallazgo común.
La inflamación ocurre predominantemente en el saco alveolar cuando el microorganismo es inhalado.
La dispersión a través de los canales colaterales explica el por qué este patrón de neumonía no suele seguir una distribución segmentaria.
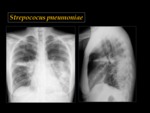
El Streptococcus penumoniae puede manifestarse de una forma atípica,
como bronconeumonía Fig. 5 Fig. 6 o con un patrón intersticial.
La bronconeumonía sucede cuando la infección comienza a nivel de los bronquios y bronquiolos y se extiende por contigüidad al espacio aéreo.
La afectación suele ser parcheada,
multifocal,
bilateral,
heterogénea y no confluyente.
El derrame pleural es raro.
Haemophilus influenzae
Coloniza de forma frecuente el tracto respiratorio superior de pacientes con factores predisponentes como EPOC y típicamente es causa de bronquitis.
Radiológicamente produce un patrón de bronconeumonía,
inespecífico,
siendo frecuente que asocie derrame pleural y pericárdico,
que puede aparecer hasta en un 50% de los pacientes3.
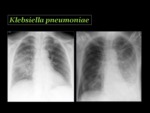
Klebsiella pneumoniae
Clásicamente afecta a pacientes de edad avanzada,
especialmente aquellos con antecedentes de alcoholismo crónico,
aunque se ha relacionado con otras enfermedades crónicas como la Diabetes Mellitus y el EPOC. La K.
pneumoniae se puede encontrar como huésped comensal en el tracto gastrointestinal de los humanos.
La infección del tracto respiratorio inferior suele ocurrir tras la broncoaspiración.
Con frecuencia se manifiesta como un patrón de neumonía lobar Fig. 7 o bronconeumonía y,
aunque reconocida por causar una gran inflamación que abomba las cisuras,
este patrón se ve con menor frecuencia debido al uso de antibióticos.
El absceso pulmonar es común,
así como el derrame pleural y el empiema2.
Moraxella catharralis
Es otro microorganismo que afecta con frecuencia a pacientes con enfermedades crónicas como EPOC o sometidos a corticoterapia prolongada. De forma frecuente se encuentra en la cavidad oral y puede causar infección del tracto respiratorio superior e inferior en pacientes susceptibles.
Puede manifestarse como una bronconeumonía o bronquitis,
siendo los hallazgos radiológicos muy inespecíficos.
Es raro que asocie derrame pleural o empiema2.
En la Fig. 8 se resumen los hallazgos característicos de las neumonías adquiridas en la comunidad típicas.
Neumonías atípicas
Las neumonías atípicas requieren un tratamiento distinto a las neumonías bacterianas comunes,
por lo que un diagnóstico apropiado es clinicamente importante4.
Con mayor frecuencia están causadas por virus,
que se tratarán más adelante,
Chlamydia pneumoniae,
Mycoplasma pneumoniae y Legionella pneumophila.
El aspecto radiográfico suele ser el de una neumonía intersticial,
con opacidades reticulares bilaterales de distribución simétrica.
Mycoplasma pneumoniae
Es el microorganismo causante de neumonía atípica más frecuente,
siendo el responsable de 20 a 30% de los casos3.
La infección pulmonar suele estar precedida por una infección de vía respiratoria alta.
Radiológicamente se puede manifestar como una consolidación segmentaria,
en ocasiones con atrapamiento aéreo y patrón de perfusión en mosaico.
El derrame pleural y las adenopatías son poco frecuentes.
En el TC se observan nódulos centrilobulares de distribución parcheada,
opacidades en “árbol en brote”,
así como opacidades en vidrio deslustrado.
En un estudio donde analizaron retrospectivamente el TC de 64 pacientes con neumonía por M.
pneumoniae y de 68 pacientes con neumonía por S.
pneumoniae ,
con el objetivo de identificar un medio para distinguir rápidamente entre ambas,
sin necesidad de esperar el resultado de las pruebas serológicas,
concluyeron que la combinación de engrosamiento de la pared bronquial junto a nódulos centrilobulares es más sugestiva de M.
pneumoniae y que si estos hallazgos se obervan de forma bilateral es aún más sugestivo5.
Chlamydia pneumoniae
En frecuencia es la tercera causa de NAC,
responsable de un 2-6% de los casos.
Tiene una mayor prevalencia en ancianos,
contrario a la neumonía por M.
pneumoniae,
que es más prevalente en jóvenes.
La apariencia radiológica es inespecífica e incluye una combinación de consolidación y opacidades lineales,
que pueden progresar a consolidaciones multilobares3.
En un estudio donde compararon retrospectivamente el TC de 24 pacientes con neumonía por C.
pneumoniae,
41 pacientes con neumonía por S.
pneumoniae y 30 pacientes con M.
penumoniae encontraron que en la neumonía por C.
pneumoniae existe un amplio espectro de hallazgos que incluyen la consolidación,
opacidades en vidrio deslustrado y engrosamiento del intersticio peribroncovascular.
En ausencia de consolidación,
la presencia de nódulos centrilobulares o peribroncovasculares,
junto a engrosamiento del intersticio peribroncovascular con enfisema o dilatación de la vía aérea en pacientes de edad avanzada,
orienta más a C.
pneumoniae que a S.
pneumoniae o M.
pneumoniae4.
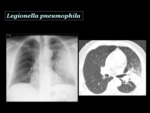
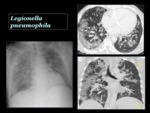
Legionella pneumophila
Dentro de su género la Legionella pneumophila es la causante de la mayoría de los casos de legionelosis.
La mayor fuente de contagio es el sistema de aguas de grandes edificios,
hoteles y hospitales,
humidificadoras,
spas y fuentes de agua termal,
entre otras.
Los sistemas de aire acondicionado no son una fuente relevante de Legionella y tampoco se ha demostrado su asociación con la ventilación mecánica.
La neumonía por legionela puede ocurrir en brotes estacionales o de forma esporádica,
siendo responsable de hasta un 30% de las neumonías adquiridas en la comunidad que requieren hospitalización,
con una mortalidad aproximada de un 30%,
influenciada por el tiempo de instauración del tratamiento,
así como de la elección del antibiótico apropiado6.
Dentro de los factores de riesgo se encuentra la edad avanzada,
el EPOC,
la corticoterapia prolongada y la inmunosupresión.
Radiológicamente se manifiesta de forma usual como una consolidación focal periférica que progresa rápidamente hasta afectar un lóbulo completo o varios lóbulos en el mismo pulmón, Fig. 9 para luego hacerse bilateral a pesar de un tratamiento antibiótico apropiado.
Fig. 10 La formación de cavidades no es común en pacientes inmunocompententes.
Asocia derrame pleural en un 30 a 60% de los casos y tarda más en resolverse que las otras neumonías bacterianas3.
En la figura Fig. 11 se resumen los hallazgos radiológicos más frecuentes de la neumonía adquirida en la comunidad atípica.
Neumonía nosocomial
Se define como un proceso infeccioso pulmonar ausente en el momento del ingreso hospitalario y que se desarrolla tras más de 48 horas de haber ingresado en el hospital.
Por su frecuencia es la segunda causa de infección de origen hospitalario y la principal causa de muerte por infección hospitalaria.
El mecanismo más frecuente es la aspiración de microorganismos que colonizan la orofaringe o el tracto gastrointestinal superior.
Los agentes responsables más frecuentemente aislados son la Pseudomona aeruginosa y el Staphylococcus aureus7.
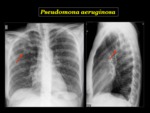
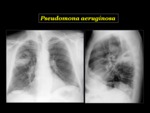
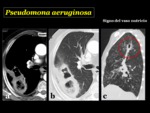
Pseudomona aeruginosa
Es una causa frecuente de infección nosocomial sobre todo en pacientes ingresados en UCI.
Típicamente vive en áreas húmedas como las duchas,
nebulizadores y equipos de ventilación asistida.
El mecanismo de infección suele ser la aspiración del microorganismo que coloniza el tracto respiratorio superior.
Numerosos factores de riesgo predisponen a esta infección,
incluyendo el EPOC,
la inmunosupresión,
la ventilación mecánica y el uso de antibioterapia prolongada.
Radiológicamente se manifiesta como una bronconeumonía,
incluyendo neumonía segmentaria,
o consolidaciones multifocales o parcheadas,
de predominio en lóbulos inferiores.
Puede asociar derrame pleural y empiema.
La cavitación también puede ocurrir.
En el TCMD puede aparecer como nódulos centrilobulares u opacidades en “árbol en brote”2.
Fig. 12 Fig. 13 Fig. 14 Fig. 15
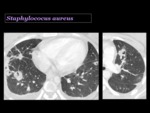
Staphylococcus aureus
Es una causa poco común de NAC,
pero muy importante de neumonía nosocomial.
La infección del tracto respiratorio inferior suele ser a través del arbol traqueobronquial,
sin embargo la diseminación hematógena a partir de una endocarditis o celulitis también es un mecanismo común.
Los factores de riesgo incluyen la edad avanzada,
el EPOC,
la inmunosupresión,
el abuso de drogas intravenosas,
la infección reciente por el virus de la influenza y la fibrosis quística.
Radiológicamente se manifiesta como una bronconeumonía,
con consolidaciones homogéneas o parcheadas,
usualmente multifocales,
de predominio en lóbulos inferiores.
La pérdida de volumen es común,
así como la formación de abscesos y la cavitación.
En el TCMD usualmente aparece como una consolidación segmentaria asociada con nódulos centrilobulares y opacidades en árbol en brote.
El derrame pleural puede ocurrir en un 50% de los pacientes y se puede complicar con un empiema.
La diseminación hematógena típicamente aparece en forma de múltiples nódulos mal definidos de localización periférica y predominando en los lóbulos inferiores,
que se cavitan en unos cuantos días.
Fig. 16 Los nódulos se relacionan estrechamente con los vasos pulmonares,
dando origen al signo del vaso nutricio (vessel sign),
típico de los procesos con diseminación hematógena.
En relación con los embolismos sépticos es frecuente encontrar áreas de consolidación a con morfología en cuña,
de localización periférica,
sugestivas de infarto pulmonar.
En la Fig. 17 se resumen los hallazgos radiológicos frecuentes en la neumonía nosocomial.
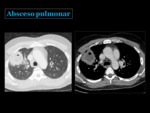
Absceso pulmonar
Con frecuencia suele estar causado por una infección mixta por anaerobios,
seguida de S.
aureus y P.
aeruginosa.
Representa una zona de infección focal que evoluciona con destrucción del parénquima y necrosis Fig. 19 Cuando existe comunicación con el arbol traqueobronquial,
se pone de manifiesto un nivel hidroaéreo dentro de la cavitación.
El grosor máximo de la pared varía de unos 5 a 15 mm,
y su superficie interna puede ser lisa o irregular2,3.
El realce de la pared tras la administración de contraste intravenoso es un hallazgo de utilidad para diferenciarlo de una neumonía necrotizante.
Infecciones por micobacterias
Mycobacterium tuberculosis
Se estima que a nivel mundial 3 millones de personas se encuentran infectadas.
Actualmente el principal factor de riesgo para padecer tuberculosis en la infección por VIH.
Otros factores de riesgo incluyen un nivel socioeconómico bajo,
el hacinamiento,
el abuso de drogas intravenosas y las enfermedades crónicas.
La tuberculosis puede afectar a cualquier órgano.
En el pulmón se reconocen distintos patrones que difieren en su patogenia,
clínica y apariencia radiológica,
aunque los hallazgos se pueden solapar entre uno y otro.
Estos incluyen la tuberculosis primaria,
la tuberculosis primaria progresiva y la tuberculosis postprimaria.
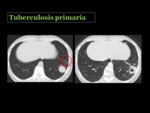
Tuberculosis primaria
Ocurre cuando se produce la infección clínica tras la primera exposición con el microorganismo.
En un paciente con inmunidad conservada el organismo contiene la enfermedad formando granulomas.
Usualmente estos granulomas sufren necrosis caseosa,
característico,
mas no específico de esta enfermedad.
Este estadio inicial es lo que se conoce como el foco de Ghon y comunmente cura formando fibrosis capsular alrededor del foco de infección,
que con frecuencia calcifica. La combinación de infección parenquimatosa y afectación adenopática se conoce como el complejo de Ranke2.
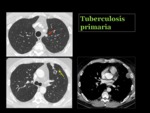
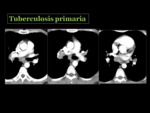
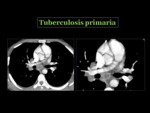
La radiografía de tórax puede ser normal hasta en un 15% de los casos. La infección clínica se manifiesta radiológicamente como una afectación parenquimatosa Fig. 20 ,
siendo más común en el lóbulo medio,
lóbulos inferiores y segmento anterior de los lóbulos superiores.
También se observan adenopatías,
que con mayor frecuencia son unilaterales y ocasionalmente son el único hallazgo Fig. 21 Fig. 22 Puede aparecer derrame pleural,
siendo infrecuente la cavitación Fig. 23 y la diseminación miliar.
Aún con tratamiento apropiado,
las consolidaciones pueden tardar hasta 6 meses en resolverse,
persistiendo las adenopatías aún más tiempo2.
Tuberculosis primaria progresiva
Ocurre cuando el foco de infección parenquimatosa progresa rápidamente,
convirtiéndose en extensas consolidaciones que suelen cavitarse,
ya sea en el lugar de infección inicial o en los segmentos apicales y posteriores de los lóbulos superiores 2,8.
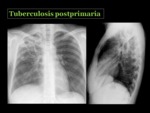
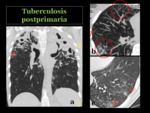
Tuberculosis postprimaria
Ocurre por la reactivación de una infección latente en un 90% de los casos8,
favorecida por un estado de inmunodepresión del huésped.
Radiológicamente,
lo característico de la tuberculosis postprimaria son consolidaciones mal definidas en los segmentos apicales y posteriores de los lóbulos superiores y menos frecuente en los segmentos superiores de los lóbulos inferiores.
La cavitación ocurre en un 20 a 45% de los pacientes y es altamente sugestiva de actividad.
Pueden tener una pared gruesa o fina,
siendo infrecuente los niveles hidroaéreos.
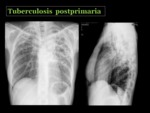
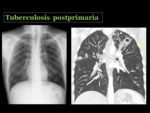
Si no se trata,
la enfermedad puede progresar a una opacificación y destrucción lobar o del pulmón completo,
que si cura deja como secuela una pérdida de volumen con atelectasias cicatrizales,
distorsión de la arquitectura y bronquiectasias de tracción8 Fig. 24 Fig. 25 .
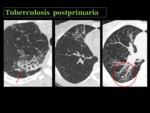
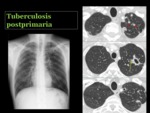
La diseminación endobronquial es la complicación mas frecuente de la cavitación y ocurre cuando ésta se rompe,
permitiendo el paso del material caseoso a la luz de los bronquios.
En el TCMD se manifiesta como opacidades nodulares centrolobulares mal definidas,
de 2 a 10 mm,
de distribución parcheada u opacidades en “árbol en brote”,
que representan la ocupación de la vía aérea distal y son características de la enfermedad activa Fig. 26 Fig. 27 Fig. 28 Fig. 29.
Las adenopatías son poco comunes,
así como el derrame pleural.
La persistencia de tuberculomas es una manifestación rara de la enfermedad parenquimatosa 2,8.
La afectación de la vía aérea central puede ocurrir por extensión directa a partir de una adenopatía,
por diseminación endobronquial o linfática.
Se caracteriza por la presencia de atelectasias segmentarias o lobares persistentes,
hiperinsuflación lobar,
neumonía obstructiva o impactos mucosos.
En el TC se manifiesta como un engrosamiento irregular circunferencial de la pared bronquial con estenosis de la luz,
que con frecuencia se acompaña de adenopatías2.
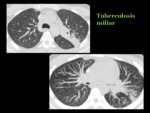
La tuberculosis pulmonar se puede presentar también como un patrón miliar,
resultado de la diseminación hematógena a partir del foco pulmonar y puede ocurrir tanto en la TBC primaria como en la postprimaria Fig. 30 .
Algunos signos radiológicos nos pueden ser de utilidad para distinguir entre enfermedad activa e inactiva,
siendo fundamental la comparación con radiografias previas. Para sugerir que la enfermedad se encuentra inactiva,
el patrón radiológico debe permanecer estable al menos 6 meses.
La presencia de consolidación,
cavidades y signos de diseminación endobronquial son sugestivos de enfermedad activa,
por el contrario,
las bronquiectasias,
las opacidades lineales y los nódulos calcificados sugieren inactividad.
En la Fig. 31 se resumen las características de las distintas formas de afectación en la tuberculosis pulmonar.
Infección pulmonar por Micobacterias no tuberculosas
Causada la mayoría de las veces por el Mycobacterium avium intracellulare y el M.
kansasii y raras veces por el M.
xenopi,
M fortuitum,
M.
chenolae.
El microorganismo se ha aislado del agua,
leche,
pescados,
aves y otros animaless.
La infección se puede adquirir por inhalación,
ingestión o inoculación directa,
siendo rara la transimisión persona a persona.
El aislamiento de la micobacteria en los cultivos puede representar la colonización de la vía aérea y no necesariamente traducir infección.
Esto,
junto a la clínica indolente,
hace muchas veces difíicil el diagnóstico9.
La mayoría de las infecciones ocurren en pacientes mayores de 50 años que tienen alguna enfermedad pulmonar de base o un trastorno inmunológico.
Los pacientes con artritis reumatoide,
DM,
alcholismo y otras enfermedades crónicas tienen un mayor riesgo de padecerla,
aunque no es rara en pacientes sin enfermedad de base2,9.
El diagnóstico de infección pulmonar por MBNT se basa en el cultivo de esputo o lavado bronquioalveolar positivo,
signos clínicos y radiológicos sugestivos y la respuesta tratamiento9.
Radiológicamente se distinguen 5 formas de infección: la infección clásica,
la infección no clásica,
nódulos en pacientes asintomáticos,
infección en pacientes con acalasia e infección en pacientes inmunocomprometidos9.
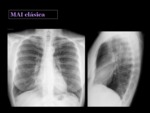
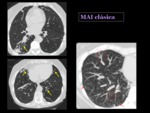
Infección clásica
Es la forma de presentación más común,
que afecta de forma típica a hombres de raza blanca con enfermedad pulmonar de base como EPOC o fibrosis pulmonar.
Puede ser indistinguible de una tuberculosis activa,
aunque la progresión de la enfermedad suele ser más lenta2,5.
En la radiografía de tórax los hallazgos pueden ser similares a los de una tuberculosis postprimaria,
con opacidades lineales o nodulares en los segmentos apicales y posteriores del los lóbulos superiores,
así como nódulos calcificados.
La cavitación es común en los lóbulos superiores y suelen ser de pequeño tamaño (con una media de 2,5 cm)9.
La cavitación facilita la diseminación endobronquial que se manifiesta como opacidades nodulares centrilobulares,
uni o bilaterales,
de 5 a 15 mm.
La diseminación miliar es muy rara en pacientes inmunocompetentes,
siendo también infrecuente encontrar de forma aislada derrame pleural y adenopatías.
En un tercio de los pacientes se observa una fibrosis progresiva con pérdida de volumen y bronquiectasias de tracción en los lóbulos superiores,
así como engrosamiento pleural Fig. 33 Fig. 34
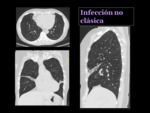
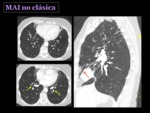
Infección no clásica
Es la segunda en frecuencia,
típica de mujeres de raza blanca y edad avanzada sin enfermedad pulmonar de base.
Radiológicamente se caracteriza por la presencia de bronquiectasias cilíndricas y nódulos centrilobulares de 1 a 3 mm,
de forma aislada o con predominio en la língula y en el lóbulo medio,
hallazgos que resultan más evidentes en el TCMD Fig. 35 Fig. 36 .
Otras formas de presentación menos frecuentes es en forma de nódulos en pacientes asintomáticos,
que pueden ser únicos o múltiples,
generalmente detectados de forma casual.
Tienden a ser de pequeño tamaño y encontrarse agrupados,
a diferencia de los nódulos malignos.
En pacientes con acalasia se presenta como extensas opacidades bilaterales que confluyen,
similar a una neumonía por broncoaspiración.
En pacientes inmunocomprometidos es común que se presente únicamente como adenopatías hiliares.
En la Fig. 37 se resumen las características radiológicas de la infección por micobacterias atípicas.
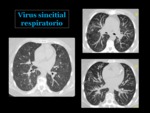
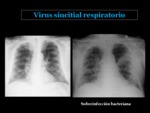
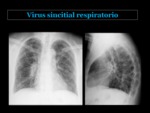
Infecciones virales
Los virus son una causa importante de infección del tracto respiratorio inferior en el adulto.
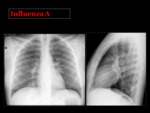
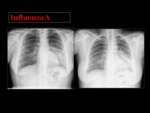
El virus de la influenza A y B es el responsable de la mayoría de los casos,
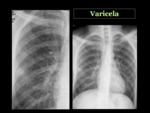
aunque otros como el adenovirus,
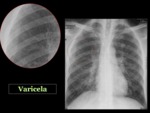
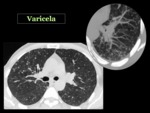
el virus de la varicella-zoster y el citomegalovirus también pueden ser causa de neumonía en pacientes inmunocompetentes.
Clínicamente pueden ser causa de distintas formas de infección de la vía respiratoria baja,
que va desde traqueobronquitis,
bronquiolitis hasta neumonía.
Las manifestaciones clínicas y radiológicas son muy inespecíficas,
y pocas veces se logra aislar el virus causante.
La radiografía de tórax puede ser normal o encontrarse opacidades reticulares,
con frecuencia bilaterales,
con una distribución difusa3.
Los pacientes pueden desarrollar una neumonía aguda,
que progresa rápidamente a síndrome de distrés respiratorio agudo (SDRA)10.
Raras veces asocian derrame pleural,
y pueden predisponer a una neumonía bacteriana secundaria3.
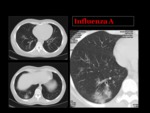
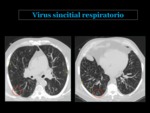
En el TC los hallazgos frecuentes se pueden agrupar en 5 categorías10 Fig. 38:
- Patrón en mosaico,
causado por la hipoventilación del alveolo distal por la obstrucción bronquiolar,
que conlleva a una vasoconstricción secundaria,
observada en el TC como áreas de atenuación disminuida que coinciden con segmentos de parénquima pulmonar respetado de mayor atenuación.
- Opacidades en vidrio deslustrado,
resultado del engrosamiento del intersticio junto a ocupación parcial del espacio aéreo,
hallazgo que se puede observar en otras patologías no infecciosas,
como el edema pulmonar intersticial o la hemorragia pulmonar Fig. 39 Fig. 40 Fig. 41 Fig. 42 Fig. 44 Fig. 45 .
- Micronódulos,
que se pueden observar en múltiples infecciones pulmonares,
aunque en las infecciones virales suelen ser de 1 a 10 mm Fig. 46 Fig. 47 Fig. 48.
- Engrosamiento del intersticio intralobular,
que en el contexto de una infección viral puede estar en relación con el desarrollo de SDRA.
- Engrosamiento de la pared bronquial o bronquiolar debido al edema e hiperplasia del músculo liso,
que conlleva a la presencia de atelectasias y atrapamiento aéreo.
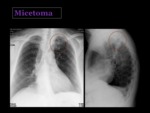
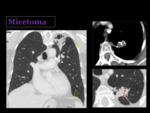
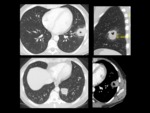
Infecciones fúngicas
La neumonía fúngica es rara en pacientes inmunocompetentes,
aunque existen varios hongos que pueden causarla,
son infrecuentes en nuestro medio.
El Aspergillus fumigatus es un agente causal importante de infección pulmonar en el humano,
sobre todo en pacientes inmunodeprimidos.
Se conocen varios patrones de afectación pulmonar.
El Aspergiloma es una forma de infección saprofítica que se puede encontrar con mayor frecuencia que el resto en pacientes con inmunidad conservada,
por lo que nos limitaremos a él. Se da en pacientes con enfermedad crónica de base,
siendo la lesión estructural más frecuente una cavidad residual a una tuberculosis y menos frecuente la distorsión de la arquitecutra pulmonar secundaria a sarcoidosis o la presencia de bullas,
abscesos y bronquiectasias.
Radiológicamente se presenta como una masa de morfología redondeada u ovalada ocupando parcialmente una cavidad preexistente (signo del aire creciente),
que puede moverse con los cambios de posisición del paciente.
Con frecuencia se localiza en los lóbulos superiores,
adyacente a la pleura,
que se puede encontrar engrosada2 Fig. 49 Fig. 50 Fig. 51 .
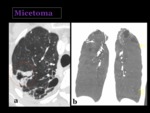
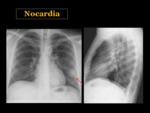
Nocardia
La Nocardia asteroides es la responsable de la mayoría de los casos de noocardiosis.
Es una bacteria gram positiva que vive en la tierra.
La infección puede ocurrir en pacientes sanos y se adquiere tras la inhalación del organismo,
aunque también se ha descrito la transmisión persona a persona.
Radiográficamente suele presentarse como una bronconeumonía o en forma de múltiples nódulos que se pueden cavitar Fig. 53 Fig. 54.
Puede asociar derrame pleural en un 50% de los casos2.
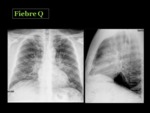
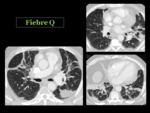
Fiebre Q
Es una zoonosis causada por la bacteria Coxiella burnetti,
que vive en una variedad de animales domésticos e insectos.
Puede afectar a personas sanas aunque es más frecuente en inmunodeficientes.
El humano puede adquirir la enfermedad por la picadura de un insecto o por inhalación directa cuando se entra en contacto con un animal infectado.
En la literatura existen pocos datos acerca del aspecto radiológico de la fiebre Q.
Puede presentarse como un edema intersticial e inflamacion alveolar,
con hemorragia y necrosis 2 Fig. 56 Fig. 57.
En un estudio retrospectivo donde analizaron las pruebas de imagen de 85 pacientes con fiebre Q,
diagnosticada por clínica y serología,
concluyeron que el hallazgo más frecuente fue la opacidad segmentaria unilateral en lóbulos superiores,
siendo menos frecuente la consolidación lobar12.