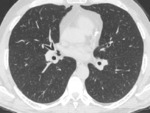
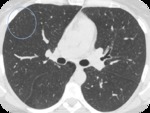
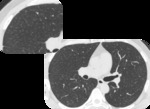
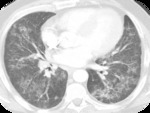
BREVE RECUERDO ANATÓMICO:
RECUERDE: La vía aérea se divide dicotomicamente en 23 generaciones desde la tráquea hasta el alveolo.
Después de múltiples divisiones,
el bronquio terminal se continua con el bronquiolo,
el cual incluye dos grupos: los más proximales son los bronquiolos membranosos (lobulillar y terminal) y los más distales son los bronquiolos respiratorios.
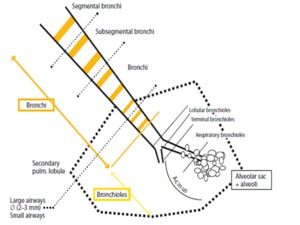
Fig. 1: Esquema de la organización anatómica del árbol traqueobronquial y del lobulillo pulmonar secundario.
References: Verschakelen JA. (2007) Computed Tomography of the lung
El bronquiolo centrilobulillar entra en el núcleo del LPS y se divide en un número variable de bronquiolos terminales (porción exclusivamente conductora más distal) que a su vez originan los bronquiolos respiratorios (alveolos directamente de sus paredes) y posteriormente los ductos alveolares (exclusivamente alveolos) terminando finalmente en sacos alveolares que se componen de multiples alveolos que pueden comunicarse entre sí.
(Fig.
1)
RECUERDE: El término pequeña vía aérea se refiere principalmente a las estructuras bronquiolares tomando como refenrencia un diámetro interno de 2 mm.

Fig. 2: Anatomía del lobulillo pulmonar secundario: septo interlobulillar (1), bronquiolo centrilobulillar (2) y región alveolar (3). Ésta última esta compuesta por las ultimas divisiones bronquiolares y sobre todo por alveolos.
References: Verschakelen JA. (2007) Computed Tomography of the lung
RECUERDE: El lobulillo pulmonar secundario (LPS) es la unidad funcional pulmonar más pequeña,
limitada por tejido conectivo septal,
tiene una forma poliédrica y mide entre 1- 2,5 cm.
(Fig.
2 y 3)
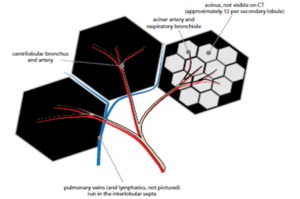
Fig. 3: Esquema del lobulillo pulmonar secundario. El bronquiolo centrilobulillar se ramifica hasta formar los alveolos. La región centrilobulillar cumple un papel central en las enfermedades intersticiales asociadas al tabaquismo.
References: Mandell J. (2013) Core radiology, a visual approach to diagnostic imaging
DEFINICIONES:
El humo del cigarrillo contiene sustancias que producen una variedad de efectos en muchos órganos provocando cambios complejos principalmente de tipo inflamatorio y en el sistema inmune.
En el pulmón se relaciona con enfermedad pulmonar obstructiva crónica,
cáncer de pulmón,
neumotórax espontáneo idiopática y enfermedades pulmonares intrersticiales asociadas al tabaquismo.
Las enfermedades pulmonares intersticiales relacionadas al tabaco (EPIT) son entidades clinico-patologicas que pueden solaparse y coexistir en el mismo paciente. El sustrato anatómico sobre el que se desarrollan este grupo de entidades es la pequeña vía aérea,
específicamente los bronquiolos y alveolos peribronquiolares.
La categoría EPIT incluye las siguiente entidades:
- Bronquiolitis respiratoria asociada a enfermedad pulmonar intersticial (BR-EPI).
- Neumonitis intersticial descamativa (NID)
- Histiocitosis de células de Langerhans pulmonar (HCLP)
- Fibrosis pulmonar idiopática (FPI)
- Sindrome de fibrosis pulmonar y enfisema combinados.
Acerca de las tres primeras entidades,
existe una fuerte evidencia de que se trata de un espectro continuo y no de patologías diferentes.
Aunque la FPI y el sindrome de fibrosis y enfisema combinados acumulan mayor evidencia para considerarlas en este grupo,
el origen sería multifactorial.
Es importante definir el término bronquiolitis respiratoria para evitar posibles confusiones.
BRONQUIOLITIS RESPIRATORIA
Es una lesión histopatológica caracterizada por acumulación de macrófagos (que contienen pigmentos citoplasmáticos) dentro de los bronquiolos distales,
ductos alveolares y alveolos adyacentes.
La pigmentación citoplasmática se correlaciona con el número de paquetes-año.
Así pues se trata de una respuesta fisiológica altamente específica al humo del cigarro.
Está presente en virtualmene todos los fumadores y cursa prácticamente sin sintomatología.
Aunque el TCAR (y el radiólogo claro está) tiene un papel fundamental en el estudio de las EPIT,
el diagnóstico debe establecerse juntamente con la clínica,
las pruebas de función pulmonar y la anatomía patológica.
Por lo tanto se trata de un problema multidisciplinar y el radiólogo debe ser consciente de ello.
Una vez aclarados estos términos pasamos a describir las EPIT:
BRONQUIOLITIS RESPIRATORIA ASOCIADA A ENFERMEDAD PULMONAR INTERSTICIAL (BR-EPI).
Se produce en grandes fumadores (>30 paquetes-año) y cursa con sintomatología (a difrecencia de la bronquiolitis respiratoria) y alteraciones de las pruebas de función pulmonar e imagen.
Síntomas: Tos leve,disnea y crepitos inspiratorios
Pruebas de función pulmonar: Desde normal a patron mixto (obstructivo-restrictivo) y reducción de la capacidad de difusión.
Histopalogía: Los hallazgos son similares a la bronquiolitis respiratoria: Macrofágos pigmentados y leve inflamación intersticial centrado en bronquiolos respiratorios y alveolos circundantes.
Se puede ver también leve engrosamiento de septos alveolares peribronquiolares y no existe fibrosis significativa.
Radiografía de tórax:
- Comunmente normal
- Engrosamiento peribroncovascular central y periférico de aspecto inespecífico
- Finas opacidades reticulonodulares bilaterales
- Tipicamente en lóbulos superiores o difusas
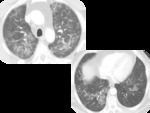
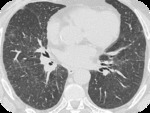
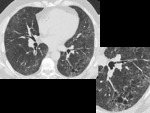
PAPEL DEL TCAR (Fig.
4-6)
- Opacidades nodulares centrilobulillares mal definidas y áreas parcheadas en vidrio deslustrado predominantemente en campos medios y superiores.
- También se puede ver engrosamiento de paredes bronquiales y enfisema centrilobulillar asociado.
- Atrapamiento aéreo en espiración
- En un pequeño número de pacientes se puede encontrar un patrón reticular.
Los hallazgos son parcialmente reversibles en pacientes de abandonan el hábito tabáquico.
PAPEL DEL RADIOLOGO:
Los hallazgos en TCAR compatible con BR-EPI en grandes fumadores con deterioro de la función pulmonar,
el diagnóstico de BR-EPI puede hacerse con un alto grado de confianza.
DIAGNÓSTICO DIFERENCIAL
-Neumonitis por hipersensibilidad.
Los hallazgos de imagen pueden ser indistinguibles.
La mayoría de pacientes con neumonitis por hipersensibilidad son no fumadores y se identifica algún factor desencadenante.
-Neumonía intersticial descamativa.
La atenuación en vidrio deslustrado en BR-EPI es menos extensa,
más parcheada y peor definida.
Los nódulos centrilobulillares son poco frecuentes en la NID
-Neumonitis intersticial no específica.
NEUMONITIS INTERSTICIAL DESCAMATIVA
Se considera como el espectro final de la bronquiolitis respiratoria-EPI ya que se caracteriza por una acumulación difusa intraalveolar de macrófagos pigmentados.
No es debido a descamación de células epiteliales como se creía.
Practicamente todos los afectados son fumadores (90%) frecuentemente de la 4-5ta década.
El resto (10%) está asociado a enfermedades sistémicas,
infecciones,
exposición ocupacional,
drogas.
Clínica: Inicio insidioso con tos seca y disnea.
Crépitos inspiratorios.
Pruebas de función pulmonar: Marcada reducción en capacidad de difusión.
También se puede encontrar defectos restrictivos.
En estadios avanzados pueden cursar con hipoxemia en reposo.
Histopatología:
Acúmulo de macrófagos pigmentados uniformemente dispersos dentro de los alveolos,
con respeto de la arquitectura alveolar
Fibrosis escasa y ausencia de panalización.
RECUERDE: BR-EPI es bronquiolocentrico vs NID es difusa.
Radiografía de tórax:
Normal hasta en 20%.
Hallazgos no específicos.
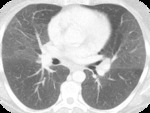
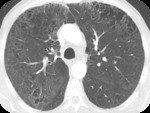
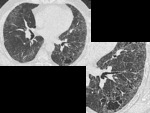
PAPEL DEL TCAR (Fig 7-11)
Áreas de atenuación en vidrio deslustrado (en todos los pacientes) de distribución parcheada o difusa.
con predominio periférico-subpleural en el 60% y en lóbulos inferiores en el 75% de los pacientes.
Aunque poco habitual es característico la presencia de pequenos quistes dentro de las áreas de vidrio deslustrado.
Pueden existir nódulos centrilobulillares que reflejarían una bronquiolitis respiratoria asociada.
Arquitectura pulmonar generalmente esta preservada y no asocia áreas de panalización y pueden existir áreas de fibrosis.
Puede coexistir enfisema.
La alteraciones se resuelven completa o parcialmente.
PAPEL DEL RADIOLOGO
El paciente típico es un gran fumador (>30 paquetes-año) con marcada reducción en la capacidad de difusión.
Las pruebas muestran áreas en vidrio deslustrado usualmente de distribución periférica (subpleural).
El hallazgo de pequeños quistes dentro de las áreas en vridrio deslustrado refuerza nuestra sospecha diagnóstica.
RECUERDE: Los quistes en NID no se aglomeran ni se asocian a áreas de fibrosis a diferencia de los quistes de panalización.
DIAGNOSTICO DIFERENCIAL
-Bronquiolitis respiratoria-EPI
-Neumonitis por hipersensibilidad
-Neumonia intersticial no específica
-Infecciones atípicas (pneumocistis jirovecii)
-Neumonía intersticial linfoide.
HISTIOCITOSIS DE CELULAS DE LANGERHANS PULMONAR
La histiocitosis de células de Langerhans es un grupo de enfermedades de etiología desconocida,
de presentación más frecuente en la niñez en la que acumulación de células de Langerhans compromete uno o varios sistemas como el hueso,
piel,
sistema linfático,
hígado,
etc.
En los adultos la afectación pulmonar suele ser aislada siendo una enfermedad de fumadores. Se caracteriza por proliferación anormal de células de Langerhans principalmente en los bronquiolos aunque existe afectación del intersticio y vasos pulmonares.
Prácticamente el 100% son adultos grandes fumadores o ex fumadores.
La mayoría de pacientes son jóvenes con un pico de ocurrencia 20-40 años.
Afecta por igual de hombre y mujeres y es más común en pacientes de raza blanca.
Un 25% de pacientes son asintomática en el momento del diagnóstico.
Clínica: Tos seca y disnea son lo síntomas mas habituales.
También pueden presentar sintomas constitucionales (pérdida de peso,
fiebre,
sudoración nocturna y anorexia).
Un 10% se presentan con neumotórax espontáneo.
La exploración física puede revelar crepitaciones y sibilancias.
En casos avanzados existe disminución del murmullo vesicular.
Aunque usualmente aislada la afectación pulmonar se puede acompañar (15%) de afectación ósea,
piel y diabetes insípida.
Pruebas de función pulmonar: Al momento de la presentación las pruebas de función pulmonar pueden ser normales y luego evolucionar hacia patrones obstructivos,
restrictivos o mixtos.
Cuadno la enfermedad progresa existe un defecto ventilatorio obstructivo con limitación importante al flujo y volumenes pulmonares aumentados.
La anomalía más frecuente es la reducción de la capacidad de difusión en hasta el 90% de los pacientes.
Esto se explica por la tendencia de la enfermedad afecta a los vasos pulmonares.
Hay una importante prevalencia de hipertensión pulmonar en estadios avanzados,
mayor que en otras enfermedades crónicas.
Histipatología:
Nódulos ceulares peribronquiolares (con células de Langerhans e inflamatorias)
Nódulos completamente fibróticos: cicatrices estrelladas peribronquiolares
Radiografía de tórax:
La radiograífa es casi siempre anormal; a diferencia de la BR-EPI y NID la radiografía de tórax pueder ser altamente sugerente del diagnóstico: Opacidades nodulares o reticulonodulares con predominio de lóbulos superiores y respeto de ángulos costofrénicos.
El volumen pulmonar está preservado.
En la enfermedad avanzada se aprecian quistes y bullas en campos superiores y existe un aumento del volumen pulmonar.
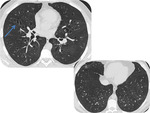
PAPEL DEL TCAR: (Fig.
12-14)
La combinación de nódulos y quistes distribuidos en campos medios y superiores con respeto de las bases pulmonares es virtualmente diagnóstica.
Estadio precoz: Nódulos centrilobulillares de bordes irregulares de distribución peribronquiolar.
Son más llamativos en los lóbulos superiores.
Estadios avanzados: Quistes de formas irregulares con paredes delgadas o gruesas.
Este hallazgo representa la progresión de los nódulos iniciales hacia cavitaciones,
incialmente de paredes gruesas y posteriormente delgadas).
Estas cavidades parecen reflejar la dilatación bronquiolar progresiva que producen las células de Langerhans.
Aumento del calibre de las arterias pulmonares.
PAPEL DEL RADIOLÓGO: Ante un paciente gran fumador con hallazgos en el TCAR de nódulos centrilobulillares y quistes de morfología irregular distribuidos en campos pulmonares superiores y respeto de los ángulos costofrénicos podemos hacer un diagnóstico con una alta seguridad.
Este hallazgo permite obviar pruebas adicionales.
Diagnóstico diferencial:
Nódulos:
-Sarcoidosis,
silicosis,
metástasis y tuberculosis.
Quistes:
-Linfangioleiomiomatosis: no presenta nódulos y la afectación es difusa con compromiso de las bases
-Enfisema.
-Fibrosis pulmonar idiopática.
FIBROSIS PULMONAR IDIOPÁTICA:
La FPI es una neumonía intersticial idiopática crónica de causa desconocida,
limitada a los pulmones y asociada a patrón histopatológico de neumonía intersticial usual (NIU).
Relación del tabaquismo con FPI.
Se ha reconocido la relación entre el tabaquismo y la FPI mediante diversos estudios de asociación aunque no esta asociado en todos los pacientes.
Se plantea que la FPI sería la consecuencia de factores ambientales en individuos genéticamente predispuestos,
siendo la asociación con el tabaquismo cada vez más reconocida.
Lo que si parece más claro es que el tabaquismo afecta negativamente el pronóstico de estos paciente.
FPI es la forma más común de enfermedad pulmonar intersticial idiopática,
se manifiesta durante la 6-7 decada y predomina en varones.
Clínica: Disnea progresiva,
tos crónica y crépitos inspiratorias bibasales.
Es frecuente el hipocratismo digital.
Pruebas de función pulmonar: muestran un patrón restrictivo con reducción del volumen pulmonar y de la capacidad de difusión.
Histopatología:
El hallazgo clave lo contituyen los focos fibroblásticos que consiste de grupos de fibroblastos y tejido conectivo inmaduro dentro del intersticio pulmonar.
La fibrosis densa (depósito de colágeno e hiperplasia de músculo liso) causa una remodelación de la arquitectura pulmonar con áreas de panalización de distribución basal y subpleural.
La panalización es un hallazgo frecuente y se define como espacios aéreos aumentados,
de apariencia quística y tapizado por epitelio bronquial.
La principal característica histológica de la FPI es la heterogeneidad.
Heterogeneidad temporal: Lesiones fibróticas en diferentes estadios en la misma biosia
Heterogeneidad espacial: Afectación parcheada con áreas de pulmón normal adyacente a áreas severamente fibróticas.
Las anormalidades son mas severas en las regiones subpleurales y en el intersticio adjacente a los septos interlobulillares.
Radiografía de tórax:
Opacidades reticulares o reticulonodulares periféricas bibasales.
La fibrosis progresiva lleva a una reducción progresiva del volumen pulmonar y panalización.
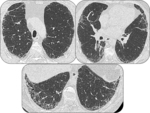
PAPEL DEL TCAR: (Fig.
15)
El paciente con FPI presenta un patrón típico de NIU en el TCAR: Opacidades reticulares irregulares que contienen áreas de panalización de distribución basal y subpleural con distorsión de la arquitectura y bronquiectasias y bronquiolectasias de tracción.
Los lóbulos inferiores están afectados en todos los casos.
Las opacidades en vidrio deslustrado son poco frecuentes.
PAPEL DEL RADIÓLOGO:
El TCAR muestra un alto valor predictivo positivo de 95-100%
La diferenciación con la neumonía intersticial no específica fibrótica es difícil a veces: el hallazgo más útil es la mayor extensión de las áreas de panalización en los casos de neumonía intersticial usual.
Este sin duda es el hallazgos clave.
Diagnóstico diferencial:
- NINE fibrótica.
Áreas de atenuación en vidrio deslustrado simétricas y bilaterales con opacidades reticulares finas superimpuestas.
Pueden existir bronquiectasias de tracción con panalización ausente (o mínima).
Esto resulta en una menor afectación subpleural.
- Fibrosis pulmonar relacionada a conectivopatías y la asbestosis.
El antecedente de enfermedad o exposición es clave.
La artritis reumatoide es la que más asocia a enfermedad intersticial pulmonar con patrón NIU (hasta el 56%).
En la asbestosis existen opacidades reticulares curvilíneas subpleurales y bandas parenquimatosas proyectadas desde la pleura a través de septos interlobulillares o de paquetes broncovasculares que son características.
- Neumonitis por hipersensibilidad crónica
Pueden verse hallazgos similares pero un dato a tener en cuenta es que las áreas de panalización son usualmente de distribución subpleural y en campos pulmonares medios o superiores y una menor afectación en bases a diferencia de la NIU.
También asocia mayores áreas de vidrio deslustrado.
- Toxicidad por drogas.
SINDROME DE FIBROSIS Y ENFISEMA COMBINADOS
La combinación de enfisema en lóbulos superiores y fibrosis en lóbulos inferiores se esta reconociendo,
cada vez más,
como una entidad distinta en fumadores.
Asocia una alta prevalencia de hipertensión pulmonar,
la cual es responsable del pronóstico de estos pacientes.
RECUERDE: No se trata de un concurrencia de dos enfermedades asociadas al tabaquismo sino de una entidad distinta.
Practicamente todos los pacientes se encuentran entre la 6-7ta decada.
Se ha asociado a grandes fumadores (> 40 paquetes-año) aunque la exposición a algunos compuestos usados para la agricultura podrían estar implicados
Clínica:Disnea de esfuerzo es el síntoma más común.
En la exploración física se puede hallar crépitos inspiratorios bibasales e hipocratismo digital. Son menos comunesTos,
sibilancias u otros.
Pruebas de función pulmonar: Se describe un perfil funcional característico: volúmenes pulmonares relativamente preservados a pesar de la alteración de la difusión y la hipoxemia durante el ejercicio e incluso durante el reposo.
Radiografía de tórax:
Infiltrados reticulonodulares en ambas bases pulmonares y regiones subpleurales con hiperlucencia de los ápices y reducción en número y calibre de los vasos pulmonares.
Aunque estos hallazgos podrían pasar desapercibidos en la radiografía.
PAPEL DEL TCAR: (FIg.
16)
En lóbulos inferiores: Opacidades reticulares con predominio periférico y bronquiectasias,
panalización,
ditorsión de la arquitectura y bronquiectasias/bronquiolectasias de tracción
de tracción y distorsión de la arquitectura.
En lóbulos superiores: enfisema paraseptal y centrilobulillar asociados en hasta el 90% de casos.
Los hallazgos son los típicos de la FIP con el patrón de neumonía intersticial usual ya comentado,
aunque habria una mayor prevalencia de áreas en vidrio deslustrado (recordando un patrón de neumonía intersticial no específica),
éstas no son el hallazgo predominante
En algunos casos los hallazgos de enfisema y la fibrosis pueden ocurrir dentro de la misma área de pulmón lo cual puede complicar el diagnóstico.
Existe una alta prevalencia de hipertensión pulmonar.
Diagnóstico diferencial:
-Linfangioleiomiomatosis: La edad de presentación del paciente y los cambios quísticos son difusos van a favor de esta patología.
-Histiocitosis de células de Langerhans pulmonar: Los nódulos y la preservación de las bases pulmonares ayuda en el diagóstico.