1.
Características del patrón radiológico
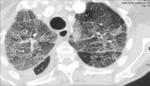
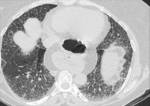
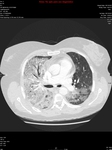
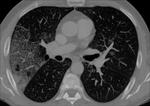
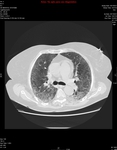
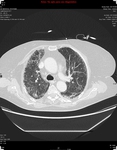
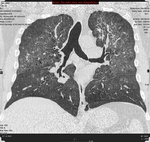
El patrón crazy-paving se presenta como un entramado reticular superpuesto sobre un fondo de opacidad en vidrio deslustrado y cuya base anatómica se sustenta en el lobulillo secundario Fig. 1 .
Puede afectar tanto al compartimento intersticial como al espacio aéreo.
El lobulillo pulmonar secundario es la porción anatomo-funcional más pequeña del pulmón y está rodeado por tabiques de tejido conectivo.
Se compone de entre 3 y 5 bronquiolos terminales,
su configuración es poliédrica y su diámetro es de entre 1 y 2,5 cm.
Los tabiques de tejido conectivo (o septos) que lo delimitan están en contigüidad anatómica con el tejido intersticial alveolar,
pleural y peribroncovascular.
En el centro del lobulillo se sitúan la arteriola y el bronquiolo terminal.
Las venas y los conductos linfáticos se localizan en la periferia del mismo,
en el interior de los septos interlobulillares.
El patrón crazy-paving se describió inicialmente como un signo patognomónico de la proteinosis alveolar,
sin embargo,
actualmente es un signo frecuente en TACAR,
y también del TAC multidetector,
pudiéndo ser visto en numerosas enfermedades tanto de naturaleza aguda como crónica,
aunque muchas de estas enfermedades no necesariamente se presentan con crazy-paving.
De los dos componentes que conforman este patrón,
las opacidades en vidrio deslustrado son definidas como un área focal o difusa,
de aumento de la densidad del pulmón con conservación de los márgenes de los vasos y bronquios subyacentes. Pueden representar tanto un proceso intersticial (engrosamiento intersticial) o alveolar (ocupación parcial del alveolo).
El componente lineal de este patrón puede ser debido tanto a engrosamiento de los septos interlobulares (líneas septales),
engrosamiento de los septos intralobulillares o del intersticio intralobular (trama reticular que se extiende desde las estructuras peribroncovasculares del centro del lobulillo hasta los septos interlobulares,
con una morfología en tela de araña) o un depósito lineal de material en los espacios aéreos de los extremos de los acinos (patrón periacinar). Fig. 1
A pesar de que los agentes etiológicos pueden ser muy variados,
y en ocasiones desconocidos,
la respuesta pulmonar ante la agresión suele ser estereotipada.
2.
Tomografía computada de alta resolución (TACAR)
En la actualidad la TCAR se ha convertido en el método de imagen más sensible para el estudio de la patología pulmonar.
Utiliza un grosor de corte de 1-2 mmy una reconstrucción utilizando un algoritmo óseo.
La TCAR permite una mejor resolución espacial a pesar de la aparición de un aumento del ruido visible en las imágenes.
Este aumento de ruido no dificulta la interpretación clínica de las imágenes obtenidas excepto en los pacientes muy obesos.
Su resolución espacial permite obtener imágenes anatómicas tan precisas que son morfológicamente comparables con los cortes macroscópicos obtenidos directamente del pulmón.
Los hallazgos de la TCAR y los hallazgos histológicos son muchas veces complementarios.
3.
Entidades que cursan con patrón en empedrado o crazy-paving
El patrón en empedrado es un hallazgo no específico y común de patologías como infecciones,
neoplasias,
enfermedades idiopáticas,
inhalatorias y sanguíneas.
Podemos encontrar este patrón en diferentes enfermedades del pulmón,
tanto del espacio aéreo como del intersticio.
Por tanto el conocimiento de las causas de este patrón puede ser útil para evitar errores diagnósticos.
Table 1 El contexto clínico de la enfermedad es crucial para poder establecer un diagnóstico radiológico correcto.
Vamos a hacer un repaso de las entidades que con más frecuencia se relacionan con este patrón.
3.1 Etiología infecciosa
Neumonía por P.
jiroveci
Es una infección pulmonar común en los pacientes inmunodeprimidos habiendo sido la primera causa infecciosa en los pacientes con SIDA (pero ha sido sustituida por la infección bacteriana desde la instauración de su profilaxis.).
Además,
la neumonía por pneumocystis suele ocurrir entre la 4ª a 6ª semanas tras trasplante de médula ósea.
Es una entidad de curso agudo que se presenta clínicamente contos seca,
disnea y febrícula.
Aunnque más del 18% de los paciente presentan radiografías normales,
las manifestaciones más comunes serían opacidades en vidrio deslustrado bilaterales y perihliares que pueden progresar a consolidaciones en 3-4 días.
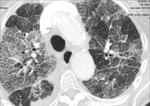
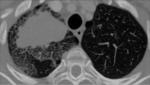
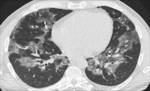
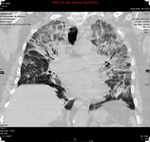
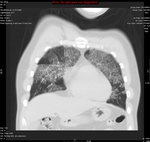
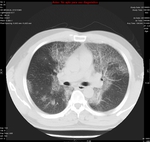
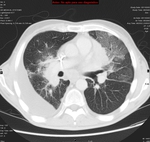
El TACAR frecuentemente muestra áreas parcheadas de vidrio deslustrado de predominio en LLSS que pueden estar asociadas a engrosamiento septal,
dando lugar a un patrón en empedrado y quistes de pared fina que pueden complicarse con un neumotórax espontáneo Fig. 2,
Fig. 3 .
Histopatológicamente la opacidad perihiliar bilateral se debe a la naturaleza espumosa de los exudados alveolares y el engrosamiento septal,
al edema y los infiltrados celulares.
- RECUERDA: Curso agudo + Id/SIDA + distribución perihiliar bilateral+ predominio LLSS + neumotórax + crazy-paving con engrosamiento septal inter-intralobulillar
Pneumocystis jiroveci es una causa común de patrón en empedrado.
Sin embargo,
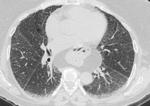
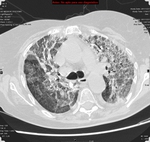
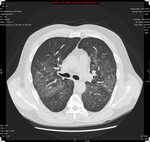
también la neumonía bacteriana en evolución o en resolución Fig. 4, mycoplasma o viriasis como el CMV ó el H1N1 Fig. 5 pueden presentar crazy-paving,
por lo que no debemos olvidarnos de ellos siempre que barajemos la causa infecciosa,
como responsable de este patrón.
3.2 Etiología tumoral
3.2.1 Ca bronquioalveolar
Elcarcinoma bronquioloalveolares un adenocarcinoma no invasivo aunque puede tener múltiples focos.
Se clasifica en mucinoso y no mucinoso.
El mucinoso es un tipo bien diferenciado de adenocarcinoma con celulas columnares productoras de mucina con moderada atipia nuclear.
Se caracteriza por un crecimiento lepídico a través de vías aéreas y espacio aéreo con preservación de la arquitectura pulmonar.
Clínicamente puede aparecer broncorrea que aunque infrecuente,
es muy característica,
tos,
hemoptisis y disnea,
todo ello de curso crónico.
La forma localizada es la más común y su manifestación en la TC es como una opacidad en vidrio deslustrado nodular en la región periférica del pulmón con distribución focal o multilobar.
Ocasionalmente asociada a linfadenopatía y derrame pleural.
En el TACAR las manifestaciones son numerosas incluyendo,
consolidación,
nódulos centrilobulillares,
vidrio deslustrado y crazy-paving.
Histopatológicamente las opacidades en vidrio deslustrado del empedrado de causa tumoral,
se producen a consecuencia de la presencia de material de baja densidad intraalveolar (glicoproteinas) secretado por las células tumorales,
mientras el patrón reticular superpuesto,
se debe a la infiltración del intersticio por células inflamatorias y tumorales.
- RECUERDA: Curso crónico + Sd constitucional + broncorrea + localización periférica unilateral focal +/- linfadenopatía/ derrame pleural + crazy-paving con engrosamiento intersticial
3.2.2 Linfangitis carcinomatosa.
La linfangitis carcinomatosa hace referencia a la infiltración y obstrucción de los canales linfáticos pulmonares por el tumor.
El 80% de los casos es causada por adenocarcinomas,
siendo los tumores más comunes el pulmón,
la mama,
colon y estómago.
Los pacientes pueden presentar tos,
taquipnea,
hemoptisis,
pérdida de peso y fiebre.
Los hallazgos en la TC incluyen un engrosamiento del intersticio interlobulillar,
irregular,
nodular o liso debido a la concentración de linfáticos en el intersticio subpleural.
Se observa también engrosamiento del intersticio peribroncovascular y opacidades en vidrio deslustrado mostrando en ocasiones el patrón crazy paving,
así como adenopatías mediastínicas e hiliares,
y derrame pleural.
Los hallazgos pueden ser unilaterales o bilaterales; la afectación unilateral focal está asociada en particular a un carcinoma broncogénico subyacente Fig. 6,
Fig. 7 .
Histopatológicamente el engrosamiento heterogéneo de los septos interlobulillares es debido a la fibrosis y la presencia de células tumorales,
el engrosamiento perivascular a la expansión de los linfáticos y las células tumorales,
lo que produce capilaritis y edema intersiticial.
Las opacidades en vidrio deslustrado al igual que en el carcinoma bronquioalveolar,
se deben a presencia de material proteináceo en los espacios alveolares.
- RECUERDA: Curso crónico + Sd constitucional + localización periférica +/- linfadenopatía/ derrame pleural + crazy paving con engrosamiento intersticial peribroncovascular
3.3.
Idiopática
3.3.1 Proteinosis alveolar
La proteinosis alveolar es una enfermedad pulmonar poco frecuente,
caracterizada por la acumulación,
dentro de los alvéolos,
de un material proteináceo,
ácido-Schiff positivo rico en lípidos,
infiltración de la pared alveolar por células inflamatorias y dicho material proteináceo.
Puede ser dividida en primaria (90%) y secundaria que ocurre asociada a infección,
neoplasias y enfermedades inhalatorias.
Se presenta con un comienzo insidioso de disnea y tos,
a veces asintomáticos.
Tienen predominio por el sexo masculino,
con una media de edad entre 30-50 años.
El patrón radiológico característico consiste en extensas áreas parcheadas de vidrio deslustrado sobre un el engrosamiento fino del intersticio interlobulillar dando lugar a formas geométricas de predominio central (respeto de ápices y senos costofrénicos).
Es el paradigma del crazy-paving.
Fig. 8,
Fig. 9
Histopatológicamente el engrosamiento interlobulillar está causado por hyperplasia de las células tipo II epiteliales.
- RECORDAR: Curso crónico + disociación clínico radiológica + predominio central con respeto de ápices y senos costofrénicos + varones + crazy-paving con engrosamiento septal interlobulillar
3.3.2 Sarcoidosis
Lasarcoidosises una enfermedad sistémica que está caracterizada por la formación de granulomas no caseificantes.
Afecta comúnmente a pacientes jóvenes y de mediana edad,
con una ligera prevalencia en mujeres.
Los signos y síntomas no son específicos.
El hallazgo radiológico más común es la linfadenopatía hiliar bilateral.
Pueden visualizarse adenopatías paratraqueales derechas,
en ventana aortopulmonar y subcarinales,
a menudo asociadas con infiltrados pulmonares.
En TACAR aunque los hallazgos parenquimatosos más frecuentes son múltiples pequeños nódulos de distribución perivascular con engrosamiento del intersticio peribroncovascular e interlobulillar,
la sarcoidosis alveolar puede manifestarse como opacidades en vidrio delustrado y patrón crazy-paving combinando estos hallazgos.
Este patrón es de predominio en LLSS y junto con la afectación ganglionar mediastínica apoya fuertemente la presencia de sarcoidosis.
Fig. 10
El engrosamiento intersticial de este crazy-paving está causado por una fibrosis intersticial.
- RECORDAR: Curso crónico + mujeres+ adenopatías hiliares bilaterales + distribución perilinfática + predominio LLSS + crazy paving con engrosamiento septal nodular e intersticial
3.3.3 Neumonía intersticial no específica (NINE)
La NINE es una entidad clínico-patológica de etiología desconocida,
diferente de otras neumonías intersticiales como de la NIU y de la NID.
A pesar de que el cuadro clínico es similar,
su pronóstico clínico es mejor que el de la NIU y similar al de la NID.
Se puede identificar un patrón de NINE en enfermedades del colágeno,
la reacción pulmonar a determinados fármacos,
asociado a infecciones pulmonares y,
en ocasiones,
puede ser de naturaleza desconocida (idiopático).
Histológicamente,
la NINE es temporalmente y espacialmente homogénea y,
dependiendo del grado de inflamación o fibrosis,
existe una forma celular y otra fibrótica.
En la NINE,
los focos fibroblásticos activos y la panalización microscópica son raros.
Los hallazgos radiológicos muestran opacidades parcheadas predominantemente localizadas en zonas medias y basales.
El hallazgo más común en el TAC son las opacidades en vidrio deslustrado subpleurales y normalmente simétricas. Otros hallazgos incluyen la consolidación y patrón reticular superpuesto al vidrio deslustrado (crazy-paving) y micromódulos dispersos.
En la enfermedad avanzada,
pueden ser visualizadas consolidaciones,
bronquiectasias y distorsión de la arquitectura,
sin embargo las opacidades en vidrio deslustrado permanecen como el hallazgo más destacado.
- RECORDAR: Curso crónico + distribución subpleural y simétrica + predominio del vidrio deslustrado
3.3.4 Neumonía organizada (NO)
Anteriormente denominada bronquiolitis obliterante con neumonía organizada (BONO),
se caracteriza histológicamente por la proliferación de tejido de granulación en el interior de los bronquiolos,
en los ductos alveolares y en los espacios alveolares adyacentes.
La NO puede ser idiopática (neumonía organizada criptogénica) o representar una respuesta pulmonar ante diversos procesos,
entre los que se incluyen las enfermedades del tejido conectivo,
las infecciones virales o bacterianas,
los episodios de aspiración y los fármacos.
Clínicamente los pacientes presentan un cuadro subagudo,
de características «seudogripales»,
con síntomas inespecíficos que incluyen tos no productiva,
disnea y fiebre.
Un dato clínico que ayuda al diagnóstico es el antecedente de una infección respiratoria que precede a los síntomas.
En la TCAR aparecen áreas multifocales de opacidades en vidrio deslustrado/consolidación,
que tienden a la coalescencia y progresan hacia un patrón alveolar difuso y engrosamiento reticular,
siendo el patrón crazy paving infrecuente.
La distribución característica es periférica o peribronquial,
siendo los LLII la región más frecuentemente afectada que progresa la fibrosis,
las bronquiectasias y bronquiolectasias de tracción son más visibles.
- RECORDAR: Curso subagudo-crónico + localización periférica + multifocal + predominio en LLII + infección respiratoria previa
3.3.5 Neumonía intersticial aguda (NIA)
La NIA es una enfermedad intersticial rápidamente progresiva,
caracterizada por el desarrollo rápido de opacidades pulmonares difusas,
disnea e hipoxia.
El cuadro de insuficiencia respiratoria se desarrolla a lo largo de varios días y/o una semana.
El diagnóstico debe sospecharse cuando no existen factores de riesgo desencadenantes de un síndrome de distrés respiratorio agudo (sepsis,
shock,
cirugía mayor,
aspiración,
pancreatitis,
etc.).
Histológicamente,
en la fase inicial se engruesan las paredes alveolares por edema e inflamación,
los espacios alveolares se llenan de un exudado proteináceo y se forman membranas hialinas.
Posteriormente,
aparecen cambios proliferativos intersticiales,
bronquiales y alveolares.
Los hallazgos anatomopatológicos corresponden a los de un daño alveolar difuso (DAD),
y son indistinguibles de los encontrados en el síndrome de distrés.
En la TACAR aparecen áreas multifocales de consolidación que tienden a la coalescencia y progresan hacia un patrón alveolar difuso.
Si durante días o semanas el cuadro progresa,
la TCAR mostrará signos de fibrosis caracterizados por la distorsión de la arquitectura del parénquima pulmonar,
bronquiectasias de tracción y zonas de panalización.
Fig. 11,
Fig. 12
- RECORDAR: Curso agudo + patrón de DAD + Distrés respiratorio sin causa desencadenante clara + progresión en la evolución a fibrosis
3.3.6 Neumonías eosinófila aguda
Representa una entidad distinta al resto de síndromes eosinófilos idiopáticos.
Los criterios diagnósticos incluyen un cuadro febril agudo de menos de 5 días de duración,
hipoxemia,
opacidades alveolares difusas o intersticio-alveolares en la radiografía de tórax,
lavado broncoalveolar (BAL) con más del 25% de eosinófilos y ausencia de parásitos,
hongos u otra infección,
con respuesta completa a corticoides.
El patrón predominante en la TC son áreas parcheadas bilaterales en vidrio deslustrado,
asociadas frecuentemente a engrosamiento del intersticio interlobulillar y en ocasiones a consolidaciones,
nódulos pobremente definidos y derrames pleurales bilaterales.Fig. 13, Fig. 14
La NEA se debe tener en cuenta en el diagnóstico diferencial de fallo respiratorio agudo (especialmente en pacientes jóvenes y sanos), ya que con tratamiento (corticoterapia),
es una entidad de buen pronóstico,
que de otra manera podría resultar fatal.
El diagnóstico diferencial incluye la neumonía eosinófila de origen determinado (infeccioso,
tóxicos),
la neumonía eosinófila crónica (caracterizada por imagen radiológica de edema pulmonar fotonegativo,
afectando a asmáticos,
con recaídas frecuentes...),
distrés respiratorio y síndrome de Churg-Strauss.
- RECORDAR: curso agudo + bilatera l+ hipoxemia severa + Eosinofilia pulmonar +EAP like
3.4.
Inhalatoria
3.4.1 Neumonía lipoidea
Es una entidad infrecuente debida a la afectación del parénquima pulmonar por sustancias lipídicas que pueden ser de origen endógeno o exógeno.
La exógena resulta,
en la mayoría de los casos,
de la aspiración o inhalación del aceite mineral contenido en laxantes,
pulverizaciones o gotas nasales.
La endógena se desarrolla cuando los lípidos del tejido pulmonar escapan de los alvéolos destruidos distales a una obstrucción,
por un proceso neoplásico o supurativo crónico.
Existen factores predisponentes como los trastornos neuromusculares, trastornos estructurales de la faringe,
esófago (acalasia,
divertículo de Zenker,
hernia de hiato,
reflujo GE,
fisura palatina),
enfermedades crónicas…
Clínicamente inespecífica y de curso crónico.
Al igual que otras neumonías aspirativas,
tos,
dificultad respiratoria y dolor torácico,
pudiendo presentar fiebre o en ocasiones escasez de síntomas.
Los hallazgos radiológicos más característicos son la consolidación con saturación grasa y la distribución predominantemente perihiliar y basal.
En el TACAR podemos encontrar un patrón en empedrado con áreas geográficas de vidrio deslustrado con engrosamiento septal inter e intralobullillar.
Este patrón crazy-paving refleja el acumulo intraalveolar e intersticial de partículas con lípidos,
algunos en el interior de macrófagos con formación de granulomas y la hiperplasia de los neumocitos tipoII perialveolar.
El diagnóstico está dificultado por el desconocimiento del antecedente de exposición en ausencia de un interrogatorio dirigido,
la sintomatología ausente o inespecífica y el aspecto radiológico variable.
Puede imitar a la proteinosis alveolar primaria tanto en su manifestación radiológica como en su presentación clínica crónica.
En este caso,
debe recomendarse la realización de BAL y biopsia transbronquial.
El tratamiento de elección es la discontinuación de la exposición al aceite y suelen tener una evolución favorable.
- RECORDAR: curso agudo +Ttnos neuromusculares asociados + opacidades pulmonares difusas con saturación grasa + SDRA
3.4.2 Neumonitis por hipersensibilidad
Dentro de las neumonías por hipersensibilidad,
la alveolitis alérgica extrínseca(AAE) es una respuesta inmunológica pulmonar desencadenada por la inhalación repetida de diferentes partículas antigénicas.
El diagnóstico de la AAE es fundamentalmente clínico y se basa en una historia de exposición a un determinado agente causal.
La forma aguda de AAE ocurre frecuentemente entre los cuidadores de aves.
Clínicamente,
estos pacientes desarrollan una reacción pulmonar grave entre las 4 y las 8 h siguientes a la exposición antigénica.
El cuadro clínico de fiebre,
disnea,
tos y malestar general mejora tras el cese de la exposición antigénica causal.
Los pacientes expuestos de manera crónica y continuada a un determinado antígeno desarrollan una forma de alveolitis que,
en ocasiones,
solo es sintomática en sus estadios más avanzados.
Los hallazgos radiológicos en la AAE dependen de la fase clínica.
En las fases agudas se observa la presencia de múltiples imágenes nodulillares de contornos mal definidos,
o también opacidades alveolares bilaterales con broncograma aéreo visible y atrapamiento aéreo.
El patrón de crazy paving que se puede en ocasiones apreciar presenta una distribución geométrica de las opacidades en vidrio deslustrado y superposición de engrosamiento de los septos inter e intralobulillar.
Es más frecuente en LLSS.
Histológicamente presenta neumonía con linfocitos,
células plasmáticas y macrófagos espumosos en el intersticio.
La alteración de las paredes del alveolo y la inflamación se corresponde con el engrosamiento de los septos intereintralobulillares.
- RECORDAR: Curso agudo/crónico + Antecedente de exposición alergenos (pájaros) + predominio en LLSS + asocia atropamiento aéreo
3.5.
Neumonitis rádica
La radioterapia de los tumores pulmonares o mediastínicos puede producir un cuadro agudo de neumonitis rádica o condicionar la presencia de una fibrosis por radiación meses después.
Característicamente estas lesiones están confinadas al campo de irradiación y su borde coincide con el del portal de radiación.
Clínicamente se presentan con tos y dolor pleurítico.
Entre los cambios radiológicos precoces se observan consolidaciones del espacio aéreo con broncograma aéreo y márgenes vasculares oscurecidos.
Las consolidaciones difusas pueden confluir.
En el TAC lo más comúnmente observado son opacidades en "vidrio deslustrado" o franca consolidación con formas geométricas y clara diferenciación entre el pumón afectado y el sano.
Fig. 15 Más tardíamente se aprecian opacidades lineales y reticulares,
retracción de las opacidades con distorsión de las estructuras vasculares,
atelectasia,
fibrosis cicatriciales e incluso bronquioestasias por tracción.
Los hallazgos aparecen a las 6-8 semanas de empezar el tratamiento,
alcanzan su máximo a los 3-4 meses de finalizar la radioterapia.
Las lesiones maduran y se hacen quiescentes en el plazo de 12-18 meses.
La progresión o el cambio más allá de éste límite temporal sugieren un diagnóstico alternativo: básicamente la recurrencia tumoral.
La reacción histológica en la fase aguda,
que es donde se aprecia el patrón crazy-paving (4-12 semanas después de la RT),
se debe a daño alveolar difuso (DAD) con membranas hialinas en los conductos alveolares y en los bronquiolos y depósito de material proteináceo que se corresponde con las opacidades en vidrio deslustrado.
El patrón reticular que se aprecia en esta fase,
se debe a la congestión de los capilares y al edema intersticial.
- RECORDAR: Curso subagudo + dolor pleurítico + Antecedente oncológico y tto de RT
3.6.
Desórdenes sanguíneos
3.6.1 Síndrome de distrés respiratorio (SDRA)
Es un tipo de edema agudo de pulmón,
no cardiogénico,
con inflamación e incremento de la permeabilidad vascular.
Entre las causas o factores predisponertes se encuentran la sepsis,
shock,
aspiración,
drogas,
abuso de alcohol…
Presenta un curso agudo con clínica variable aunque suele estar presente la agitación,
disnea severa e hipoxemia.
El diagnóstico se basa en una capacidad de difusión disminuida,
reducción de la complianza y hallazgos radiológicos congruentes.
En el TAC se aprecian consolidaciones bilaterales y atenuación en vidrio deslustrado.
Otros hallazgos son opacidades reticulares y lineales.
Fig. 13,
Fig. 14
Histopatológicamente las opacidades en vidrio deslustrado y el engrosamiento septal representan el edema alveolar y de los espacios perivasculares con presencia de un fluido rico en proteinas en los alveolos.
La progresion a distorsión de la arquitectura y panal de abeja con engrosamiento de los septos inter e intralobulillar es responsable del aspecto lineal.
- RECORDAR: cuadro clínico-radiológico de EAP
3.6.2 Síndromes hemorrágicos alveolares
Clínicamente presentan hemoptisis,
disnea,
anemia y fiebre teniendo un comienzo frecuentemente agudo o de corta duración.
Las causas son numerosísimas siendo las más importantes: vasculitis (Granulomatosis de Wegener,
Sd de Churge-Strauss),
enfermedades del tejido conectivo (LES,
Sd de Goodpasture,
AR),
fármacos (anticoagulantes,
amiodarona),
drogas (cocaina),
infecciones (oportunistas,
virus),
etc.
El sangrado difuso parenquimatoso puede ser debido tanto a alteraciones hemodinámicas de la sangre de los capilares pulmonares o por cambios en la pared alveolar.
Los tres patrones histológicos reconocidos son el daño alveolar difuso (idéntico al que se produce en el SDRA),
capilaritis causada por enfermedades del colágeno y vasculitis,
y hemorragia alveolar en sábana,
que en contraste con el DAD y de la capilaritis,
supone hemorragia en los espacios alveolares sin daño alveolar.
En el estudio radiológico las manifestaciones más comunes son opacidades acinares,
en vidrio deslustrado y patrón crazy-paving.
Los hallazgos pueden comenzar siendo focales con patron unilateral y hacerse progresivamente más difusos.
El sangrado crónico o recurrente puede producen un patrón alveolar superpuesto a cambios intersticiales crónicos.
Fig. 16,
Fig. 17
Las manifestaciones clínico-radiológicas,
los hallazgos del LBA (obtención de líquido hemorrágico,
presencia de hemosiderófagos) y la presencia de alteraciones inmunológicas suelen ser suficientes para diferenciarlas de otras enfermedades intersticiales.
- RECORDAR: Curso agudo/subagudo + Hemoptisis/anemia + AutoAC
3.7 Otras
Enfermedad de Niemann Pick
La enfermedad de Niemann-Pick se trata de una enfermedad hereditaria en la cual,
se acumulan esfingomielina y lípidos en las células de diferentes órganos.
Se presentan varios subtipos,
de los cuales el tipo A produce un trastorno neurodegenerativo con muerte prematura.
El tipo B produce una afectación crónica visceral,
afectándose de forma tardía y con mucha frecuencia el pulmón,
siendo el que nos interesa.
Los hallazgos radiológicos del TACAR consisten en un patrón reticulonodular con engrosamiento de septos interlobulares,
opacidades en vidrio deslustrado y a veces nódulos subcentimétricos que pueden estar calcificados con gradiente ápicobasal.
Fig. 18,
Fig. 19
Presenta pobre correlación entre los test de función pulmonar ( tests respiratorios prácticamente normales),
la clínica (frecuentemente asintomáticos) y los hallazgos morfológicos en la TACAR.
Cualquier entidad que curse con hepatoesplenomegalia debería sugerir enfermedad por depósito,
debiendo sospechar esta entidad en el caso de su asociación con un patrón en empedrado en el TACAR.
- RECORDAR: Curso crónico + paucisintomático + hepatoesplenomegalia + crazy paving con engrosamiento de septos interlobulillares