Objetivos:
El presente trabajo tiene dos objetivos fundamentales:
- En una primera parte del trabajo abordaremos los hallazgos por imagen en el diagnĂ³stico del sĂndrome facetario,
recordaremos las bases anatĂ³micas de la inervaciĂ³n del segmento vertebral posterior y describiremos las indicaciones y tĂ©cnica de rizolisis percutĂ¡nea guiada por TCMC.
- En una segunda parte del mismo mostraremos los resultados obtenidos en nuestra experiencia realizando la rizĂ³lisis guiada por TCMC.
IntroducciĂ³n:
Dolor lumbar y sĂndrome facetario.
El dolor lumbar es un sĂntoma comĂºn que puede estar ocasionado por mĂºltiples y variadas etiologĂas.
Es el motivo mĂ¡s frecuente de consulta mĂ©dica por patologĂa del aparato locomotor en la poblaciĂ³n general,
tanto en el Ă¡mbito laboral como no laboral.
Su incidencia en los paĂses desarrollados es muy variable y distintas series lo sitĂºan entre el 7-70% de la poblaciĂ³n general,
siendo la causa mĂ¡s frecuente de incapacidad en personas menores de 45 años,
la segunda causa de consulta médica,
la quinta causa de hospitalizaciĂ³n y la tercera causa de cirugĂa.
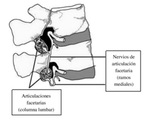
Hablamos de sĂndrome facetario cuando el dolor o la disfunciĂ³n proviene de las articulaciones facetarias y tejidos blandos adyacentes.
Las facetas articulares son una articulaciĂ³n de tipo diartrodia formada por sinovial,
cartĂlago hialino,
cĂ¡psula fibrosa y fibras nociceptivas cuya inervaciĂ³n es recogida por las aferencias de la raĂz sensitiva posterior del nervio espinal.
La sintomatologĂa clĂnica tĂpica del sĂndrome facetario lumbar consiste en un dolor lumbar bajo,
en la mayorĂa de las ocasiones central localizado en la transiciĂ³n lumbosacra,
con o sin predominio de alguno de los lados,
en funciĂ³n de la afectaciĂ³n y que tĂpicamente se irradia a la regiĂ³n glĂºtea,
inguinal o cadera.
Con menos frecuencia lo hace por la parte posterior de las piernas,
no alcanzando generalmente el pie,
siendo las maniobras de distensiĂ³n del nervio ciĂ¡tico negativas (signo de Lasegue negativo),
aunque a veces puede ser positivo por coexistencia de lesiĂ³n radicular.
Sus caracterĂsticas semiolĂ³gicas son de un dolor de tipo mecĂ¡nico.
Los elementos posteriores de la vértebra y ligamentos adyacentes son inervados por el ramo posterior del nervio espinal.
Dicho ramo nervioso tiene dos ramas.
La medial,
que es la que se encarga de la inervaciĂ³n de la musculatura profunda de la espalda,
periostio del arco posterior,
articulaciĂ³n facetaria,
ligamentos interespinosos,
supraespinoso,
intertransverso,
ligamento amarillo y piel.
La rama lateral inerva la musculatura profunda de la espalda y la piel.
DiagnĂ³stico por imagen del sd.facetario.
La semiologĂa radiolĂ³gica del sĂndrome facetario dependerĂ¡ de la modalidad de imagen utilizada.
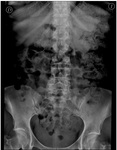
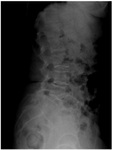
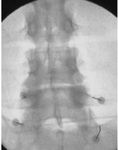
La radiografĂa simple (Figuras 2 y 3) mostrarĂ¡ cambios degenerativos en las articulaciones facetarias: pinzamiento articular,
gas o vacĂo articular,
erosiones,
esclerosis subcondral,
cambios hipertrĂ³ficos y osteofitos marginales,
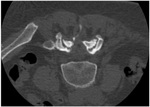
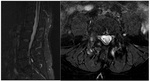
hallazgos que serĂ¡n mucho mĂ¡s evidentes en el TCMC (Figura 4) donde ademĂ¡s podremos evaluar los cambios hipertrĂ³ficos de partes blandas articulares y de ligamentos amarillos,
asĂ como su repercusiĂ³n en el canal raquĂdeo y en los forĂ¡menes de conjunciĂ³n.
La RM,
ademĂ¡s de mostrar con mayor contraste estos hallazgos,
serĂ¡ la tĂ©cnica de imagen con mayor sensibilidad y que de forma mĂ¡s precoz podrĂ¡ detectar cambios inflamatorios,
manifestados como patrĂ³n de edema Ă³seo subcondral,
derrame articular y quistes sinoviales, tanto en las propias facetas articulares como en los tejidos blandos y ligamentos adyacentes (Figura 5).
Existe controversia tanto en los criterios clĂnicos como radiolĂ³gicos que definen o permiten diagnosticar el sĂndrome facetario.
MĂºltiples estudios advierten de la alta tasa de falsos negativos por lo que la ausencia de alivio en el dolor tras el bloqueo facetario lumbar anestĂ©sico no excluye de forma necesaria la existencia del dolor de origen facetario.
Tratamiento del sd.facetario
El tratamiento del sĂndrome facetario se puede llevar a cabo mediante distintos abordajes que van desde el tratamiento mĂ©dico con analgĂ©sicos habituales segĂºn la escala terapĂ©utica de la OMS y medidas fĂsicas y de rehabilitaciĂ³n hasta la fijaciĂ³n o artrodesis quirĂºrgica.
Existen procedimientos intervencionistas menores como son la infiltraciĂ³n o bloqueo facetario con distintas sustancias,
generalmente con anestĂ©sico sĂ³lo o acompañado de corticoide de depĂ³sito.
La duraciĂ³n de dichas infiltraciones es limitada,
normalmente no mĂ¡s allĂ¡ de las 12-16 semanas.
Dicho bloqueo se puede dirigir directamente a la articulaciĂ³n facetaria (intra o periarticular) o bien actuar sobre el ramo dorsal del nervio espinal,
responsable de la aferencia facetaria y del segmento vertebral posterior.
Un segundo escalĂ³n en el bloqueo facetario serĂa realizar la neurolisis quĂmica o fĂsica del nervio en cuestiĂ³n,
procedimiento mĂ¡s duradero en el tiempo.
La sustancia que mĂ¡s frecuentemente se usa para la neurolisis quĂmica es el alcohol absoluto o el fenol.
La neurolisis fĂsica se puede realizar mediante frĂo (crioablaciĂ³n) o mediante termocoagulaciĂ³n por radiofrecuencia,
denominada rizĂ³lisis,
que es una tĂ©cnica intervencionista mĂnimamente invasiva que se basa en la aplicaciĂ³n de calor con un electrodo de radiofrecuencia situado en la emergencia del ramo posterior del nervio espinal,
situada en la base de las apĂ³fisis transversas.
Rizolisis.
La termocoagulaciĂ³n por radiofrecuencia facetaria o rizolisis es un procedimiento que consiste en aplicar una corriente elĂ©ctrica a travĂ©s de un electrodo que es introducido de forma coaxial por una cĂ¡nula con puntas activas de distinta longitud que se sitĂºan en la diana (ramo dorsal del nervio espinal) con la finalidad de producir una lesiĂ³n tĂ©rmica en el mismo e inhibir las aferencias sensitivas dolorosas.
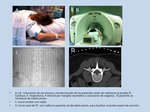
Para guiar el correcto posicionamiento de la punta del electrodo clĂ¡sicamente se ha venido realizando mediante fluoroscopia (Figura 6),
si bien la incorporaciĂ³n de los RadiĂ³logos a las unidades multidisciplinares que abordan el tratamiento del dolor vertebral ha permitido comenzar a realizar el procedimiento guiados por TCMC (Figuras 7,
8 y 9).
Existen dos modalidades de rizolisis en funciĂ³n de que el efecto deseado queramos que sea reversible o permanente,
régimen pulsado y continuo respectivamente.
Si la frecuencia de la corriente es elevada (300 Khz) y de forma continua realizaremos una ablaciĂ³n denominada continua,
consiguiendo una cauterizaciĂ³n del nervio. Si la corriente aplicada en vez de tener un rĂ©gimen contĂnuo se aplica en pulsos de 2 Hz durante 20 ms cada 500 ms no se produce lesiĂ³n tisular al no aumentar la temperatura (radiofrecuencia pulsada),
creĂ¡ndose de igual forma un campo electromagnĂ©tico.
Esta modalidad permite su aplicaciĂ³n directamente sobre el nervio sin producir lesiĂ³n.
Los parĂ¡metros de la radiofrecuencia pulsada fueron establecidos por Sluijter: 45 V durante 120 s.
La resistencia del tejido al paso de la corriente y el flujo iĂ³nico que se produce genera un aumento de la temperatura y un campo electromagnĂ©tico; si la temperatura rebasa los 44 °C se produce lesiĂ³n tisular.
Tras guiar y situar el extremo del electrodo en la diana mediante fluoroscopia o TCMC medimos la impedancia del tejido y mediante una estimulaciĂ³n sensitiva (50 Hz) y motora (2 Hz) podremos confirmar la cercanĂa del nervio,
de tal forma que si la estimulaciĂ³n sensitiva se obtiene a 0,6 V el nervio estĂ¡ a menos de 3 mm.
te una estimulaciĂ³n sensitiva (50 Hz) y motora (2 Hz) podremos confirmar la cercanĂa del nervio,
de tal forma que si la estimulaciĂ³n sensitiva se obtiene a 0,6 V el nervio estĂ¡ a menos de 3 mm.
La resistencia del tejido al paso de la corriente y el flujo iĂ³nico que se produce genera un aumento de la temperatura y un campo electromagnĂ©tico; si la temperatura rebasa los 44 °C se produce lesiĂ³n tisular.
Previo a la realizaciĂ³n de la rizĂ³lisis es aconsejable realizar un test diagnĂ³stico con mepivacaĂna para comprobar que el dolor desaparece o que su reducciĂ³n es clĂnicamente significativa.
Dicho procedimiento tendrĂ¡ como diana de igual forma la emergencia del ramo dorsal del nervio espinal en la base de la apĂ³fisis transversa (con 1-2 cc de mepivacaĂna al 1% generalmente es suficiente).
Para considerar una respuesta positiva tras la infiltraciĂ³n con anestĂ©sico se debe provocar el cese o mejorĂa de forma temporal de la sintomatologĂa lumbar.
Se entiende entonces que la faceta o tejidos adyacentes son los responsables del cuadro doloroso.
La planificaciĂ³n del procedimiento y la elecciĂ³n del nivel se realizan previamente basadas en la sintomatologĂa y en las pruebas de imagen,
fundamentalmente y si estĂ¡ disponible mediante RM,
que nos va a permitir descartar otras causas de dolor lumbar (protrusiones discales,
enfermedad inflamatoria,
espondilodiscitis,
fracturas vertebrales,
etc).
Tras explicar el procedimiento de una forma comprensible serĂ¡ necesaria la firma del consentimiento informado.
El dĂa de la intervenciĂ³n se aconseja al paciente que acuda en ayunas y se descarta que existan discrasias sanguĂneas u otra contraindicaciĂ³n que impidan la realizaciĂ³n del procedimiento.
El efecto de la rizĂ³lisis puede comenzar a notarse ya desde los primeros dĂas,
si bien serĂ¡ a partir de la primera o segunda semana cuando Ă©ste sea evidenciable.
El Ă©xito terapĂ©utico mediante rizĂ³lisis va a depender sobremanera de una adecuada y correcta selecciĂ³n de los pacientes.
Descartando un origen del dolor que no se sitĂºe en el segmento posterior (hernias discales,
cambios degenerativos de Modic,
etc) permitirĂ¡ optimizar los resultados del tratamiento.
El uso de la rizĂ³lisis a nivel lumbar ha sido ampliamente descrito en la literatura y es un procedimiento que clĂ¡sicamente han venido realizando Anestesistas,
TraumatĂ³logos y Neurocirujanos guiados por fluoroscopia.
Los RadiĂ³logos se han ido incorporando progresivamente en los equipos que de forma multidisciplinar tratan el dolor y pensamos,
al igual que otros autores,
que la TCMC permite optimizar la técnica (Figuras 7-9).
En el presente trabajo presentamos la experiencia en nuestro Hospital realizando el procedimiento guiados por TCMC asĂ como la descripciĂ³n tĂ©cnica del procedimiento.