1.
DEFINIR EL ORIGEN ANATÓMICO DE LA LESIÓN:
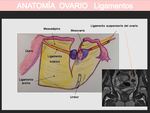
ANATOMÍA DEL OVARIO:
- Los ovarios están situados en la cavidad peritoneal,
su posición y tamaño varía con la edad y con la fase del ciclo menstrual de la paciente.
- Su localización puede variar en función del tamaño vesical,
el tamaño uterino,
el número de embarazos y en el caso de cirugías previas.
Su localización típica es:
- posterior a los vasos ilíacos externos
- anterior a los vasos ilíacos internos y uréteres
- laterales al útero e inferiores a las trompas de Falopio.
- Están irrigados por la arteria ovárica,
rama de la aorta infrarrenal y por una rama de la arteria uterina.
El drenaje venoso del ovario izquierdo desemboca en la vena renal izquierda y el drenaje venoso del ovario derecho en la vena cava inferior.
- Los ovarios están fijados por 4 ligamentos:
- El ligamento suspensorio del ovario o ligamento lumboovárico conduce los vasos ováricos,
los vasos linfáticos y los nervios,
y se extiende desde los procesos transversos de las últimas vértebras lumbares al polo superior del ovario.
- El ligamento útero-ovárico comunica el extremo medial del ovario al ángulo lateral del útero.
- El ligamento mesovárico constituido por un corto repliegue peritoneal que contiene vasos para el ovario y esta formado por la región posterior del ligamento ancho.
- El ligamento tuboovárico fija el ovario a la franja ovárica de la trompa.
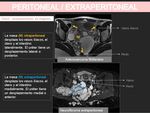
LESIÓN INTRA O EXTRAPERITONEAL:
SIGNOS DE LOCALIZACIÓN EXTRAPERITONEAL:
- Desplazamiento anterior o medial de los uréteres.
- Desplazamiento anterior o lateral del recto.
- Vasos ilíacos englobados,
estenosados o desplazados anteromedialmente.
- Borramiento de los planos grasos con la musculatura pélvica.
SIGNOS DE LOCALIZACIÓN INTRAPERITONEAL:
- Desplazamiento posterior o lateral de los uréteres (también se puede dar en el caso de masas uterinas y vesicales).
- Desplazamiento lateral de los vasos ilíacos,
útero y asas intestinales.
- Planos grasos con la musculatura pélvica generalmente conservados.
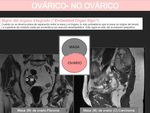
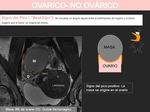
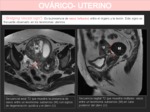
LESIÓN OVÁRICA O NO OVÁRICA
Existen una serie de signos que nos pueden orientar hacia un origen ovárico:
- Signo del pedículo vascular ovárico: cuando existe una masa ovárica es frecuente que los vasos ováricos ipsilaterales estén ectásicos.
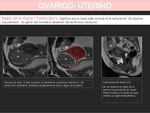
- Signo del pico: cuando una masa deforma el borde ovárico confiriéndole forma de pico.
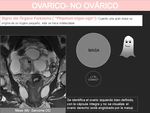
- Signo del órgano invisible/fantasma: al originarse una gran masa del ovario éste se vuelve indetectable.
Existen falsos positivos,
como en el caso de que el ovario sea invadido por otro tumor como un sarcoma.
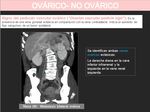
- Signo del órgano integrado: cuando un órgano está en íntimo contacto con una masa (como incrustado) sin que ésta produzca un claro desplazamiento del mismo,
es probable que el origen de la masa sea ese órgano.
Diremos que el signo es negativo cuando la masa desplace el órgano dándole forma de media luna.
2.
CÓMO REALIZAR EL ESTUDIO:
En nuestro centro el protocolo de RM para el estudio de patología anexial es el siguiente:
- T2: Axial y Coronal. Anatómicas,
ayudan a definir el origen de la lesión.
- T1: Axial. Si se observan hiperseñales intralesionales orientarán a grasa,
sangre,
proteínas o mucina.
- T1 con saturación grasa: Sagital u oblicuas. Si vemos pérdida de señal en lesiones hiperintensas en T1 nos indicará contenido graso.
Además nos sirve como estudio basal antes del estudio con contraste.
- T1 con saturación grasa + contraste dinámico: Axial u oblicuo. El realce precoz nos ayuda a diferenciar entre lesiones benignas y malignas.
- Difusión y ADC: Axial. Lesiones hipointensas en difusión y en las secuencias T2 sugerirán benignidad.
3.
LESIONES OVÁRICAS:
A.
LESIONES DE PREDOMINIO QUÍSTICO:
QUISTES FUNCIONALES:
Generalmente no suponen un reto diagnóstico pero cuando presentan alguna complicación,
como un sangrado,
puede resultar complicado diferenciarlos de endometriomas o de neoplasias.
- Generalmente uniloculares.
- Localizados en el córtex.
- De paredes finas (< 3mm).
- Menores de 3cm.
- En RM son hipointensos en T1 y muy hiperintensos en T2,
las paredes del quiste pueden realzar tras la administración de gadolinio.
- Lo más característico es que se resuelven con el tiempo.
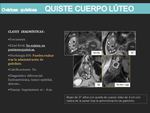
- Los quistes del cuerpo lúteo:
- Son de paredes más gruesas e irregulares y éstas realzan intensamente con gadolinio.
- Cuando sufren una hemorragia tienen un aspecto más complejo que varía dependiendo del tiempo de sangrado
- En la RM presentan señal relativamente alta en T1 y de intermedia a alta en T2 lo que dificulta su diagnóstico diferencial con los endometriomas,
para ambas situaciones es útil realizar un seguimiento.
- Es el diagnóstico más frecuente en una mujer premenopaúsica que presente una lesión quística ovárica con borde hipervascular o una masa aparentemente sólida.
- Los quistes de la teca luteínica:
- Se producen por niveles elevados de βHCG debidos sobre todo a la enfermedad trofoblástica gravídica.
- Frecuentemente son multiloculados y pueden medir hasta 4cm.
- En RM son hiperintensos en T2 y desde hipo a hiperintensos en T1.
Si existe una masa hipervascular uterina sincrónica,
con alta probabilidad se tratará de una enfermedad trofoblástica gravídica.
- Debe tenerse en cuenta este diagnóstico como primera posibilidad en pacientes con aumento de la βHCG,
que hayan recibido tratamiento para la estimulación ovárica o que presenten lesiones multiquísticas bilaterales.
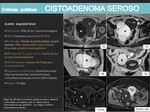
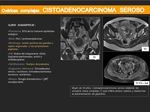
CISTOADENOMAS SEROSOS:
- Representan el 20-25% de los tumores benignos de ovario.
- Es más frecuente en mujeres de entre 20 - 50 años.
- Hallazgos por imagen más característicos:
- Quistes uniloculados de paredes finas que pueden presentar proyecciones papilares de pequeño tamaño.
Cuanto mayores sean las proyecciones mayor probabilidad de que la lesión sea maligna.
- Frecuentemente unilaterales (80%).
- En la RM son hipointensos en T1 e hiperintensos en T2.
- Las proyecciones papilares deben buscarse detenidamente,
para lo que es útil el uso del gadolinio.
- Se pueden confundir con quistes funcionales simples o con neoplasias o hidrosalpinx si presentan complicaciones o son multiloculadas (si observamos estructuras tubulares con septos incompletos nos orientarán hacia el hidrosalpinx).
- Sospecharemos un cistoadenoma seroso en un quiste simple que persiste en el tiempo y que presenta un crecimiento lento.
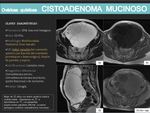
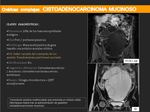
CISTOADENOMAS MUCINOSOS:
- Suponen también el 20-25% de los tumores benignos de ovario.
- Se dan con más frecuencia en mujeres mayores de 40 años.
- Hallazgos por imagen más característicos:
- Lesiones multiloculadas y de gran tamaño.
- Es raro que sean bilaterales.
- El comportamiento en las diferentes secuencias de RM puede variar dependiendo de la cantidad de contenido proteináceo que presenten y de si presentan contenido hemorrágico o no.
- Igual que en el caso de los cistoadenomas serosos a mayor número y tamaño de proyecciones papilares mayor probabilidad de que se trate de un proceso maligno.
- Hay que considerar este diagnóstico en una lesión quística multiloculada,
de gran tamaño,
con septos menores de 3mm y sin componentes sólidos.
B.
LESIONES HEMORRÁGICAS:
QUISTES HEMORRÁGICOS:
- Son quistes funcionales complicados al presentar una hemorragia,
incluyen quistes foliculares (<1cm) y quistes del cuerpo lúteo (>1cm).
- Hallazgos por imagen más característicos:
- Las características de la señal de una lesión hemorrágica dependen del tiempo de evolución del sangrado.
- En RM se observan generalmente como hiperintensos en T1,
heterogéneos en T2 (aunque normalmente son hiperintensos “sin sombreado”).
Realce de las paredes tras la administración de contraste.
- El 90% presentarán bandas de fibrina y/o coágulos retraídos en su interior.
-Un seguimiento evolutivo nos confirmará el diagnóstico al observar su resolución.
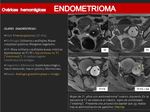
ENDOMETRIOMAS:
- La endometriosis es la presencia de glándulas y estroma endometrial fuera de la cavidad uterina,
junto con la formación de endometriomas (colecciones hemorrágicas que sangran cíclicamente) y de adherencias.
- El 80% de los endometriomas se localizan en el ovario.
- Los hallazgos por imagen más característicos son:
- Múltiples masas quísticas hiperintensas en secuencias T1 con saturación grasa (FS) debido al sangrado repetido o una masa solitaria hiperintensa en T1 FS e hipointensa en T2 (se observa “shading”). No todos los endometriomas presentan este grado de acortamiento en T2,
es variable en función del tiempo de evolución del sangrado.
- Si se observa realce tras la administración de contraste hay que sospechar un proceso maligno subyacente.
- Frecuentemente son pequeños pero pueden llegar a medir 20cm.
- Inicialmente tienen las paredes finas pero con el paso del tiempo se vuelven fibróticas,
pueden presentar bordes irregulares e incluso realzar con contraste.
- Se pueden observar adherencias con los tejidos circundantes.
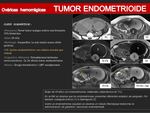
TUMORES ENDOMETRIOIDES:
- Son tumores con origen en las células endometrioides.
- Suponen el 15% de los tumores epiteliales malignos,
siendo el tercero en frecuencia por detrás de los cistoadenocarcinomas serosos y de los mucinosos.
- Son tumores invasivos que se originan de novo o de un foco de endometriosis.
El 1% de los endometriomas maligniza a carcinoma endometrioide o a carcinoma de células claras.
- Hasta en un 30% de los casos se asocian a hiperplasia endometrial o a un carcinoma de endometrio,
por lo que debe tenerse en cuenta sobre todo en mujeres postmenopáusicas con neoplasia endometrial y que presenten una masa sólida ovárica.
- Hallazgos por imagen más característicos:
- Lesiones quísticas endometrioides con nódulos murales que realzan.
- Menos frecuentemente se observan como lesiones sólidas puras.
- Muy rara vez presentan proyecciones papilares.
- Un 30% son bilaterales.
C.
LESIONES DE PREDOMINIO GRASO:
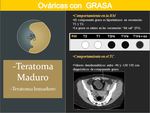
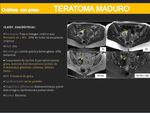
TERATOMA QUÍSTICO MADURO O QUISTE DERMOIDE:
- Es el tumor de ovario benigno más frecuente (hasta el 40%) en mujeres menores de 45 años.
- Presentan un crecimiento lento y las pacientes suelen estar asintomáticas.
- Deriva de las células germinales del ovario,
con componentes endodérmicos,
mesodérmicos y ectodérmicos,
estos últimos son los que más frecuentemente predominan.
- Hallazgos por imagen más característicos:
- La presencia de un componente graso.
- Las secuencias de saturación grasa o en fase opuesta son útiles para detectar el componente graso.
- Otros hallazgos son niveles líquido-grasa,
líquido-líquido,
calcificaciones y nódulos de Rokitansky.
- La mayoría son uniloculados con paredes de origen ectodérmico y contenido queratínico o seborreico.
También pueden existir tabicaciones dando un aspecto multiloculado.
- Los teratomas con un componente mayoritario de tejido tiroideo son los llamados "struma ovarii" y se presentan como masas multiloculadas complejas con componentes sólidos.
Suelen presentar una señal baja-intermedia en T1 y muy baja en T2,
así como una importante captación tras la administración de gadolinio.
- Pueden presentar transformación maligna,
siendo el carcinoma de células escamosas la transformación más frecuente.
Otros tipos son el adenocarcinoma,
el sarcoma,
el carcinoma de células transicionales y el melanoma.
Tras la transformación maligna el pronóstico empeora notablemente con una supervivencia menor de 1 año en la mayoría de los casos.
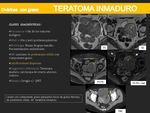
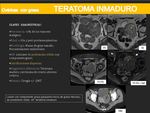
TERATOMAS INMADUROS:
- Representan menos del 1% de todos los tumores malignos de ovario.
- Presentan dos picos de incidencia: en mujeres menores de 20 años y en mujeres peri / postmenipáusicas.
- En un 25% de los casos se asocian a un teratoma maduro en el ovario contralateral.
- Hasta en 2/3 de los casos existe un aumento de la α-fetoproteína.
- Los teratomas maduros pueden diferenciarse a teratomas inmaduros.
- Crecen rápidamente rompiendo su cápsula y extendiéndose al peritoneo.
- Hallazgos por imagen más característicos:
- Masas de gran tamaño.
- Frecuentemente unilaterales.
- Lesiones sólido-quísticas y con calcificaciones dispersas (a diferencia de los teratomas maduros que suelen presentar calcificaciones murales nodulares).
D.
LESIONES COMPLEJAS:
CISTOADENOCARCINOMAS SEROSOS:
- Se originan de las células serosas,
suponen aproximadamente el 50% de los tumores epiteliales malignos.
- Más frecuentes en mujeres peri o postmenopáusicas.
- Hallazgos por imagen más característicos:
- Lesión quística con proyecciones papilares sólidas.
- En el 50% de los casos son bilaterales.
- Producen frecuentemente carcinomatosis peritoneal,
ascitis y linfadenopatías.
CISTOADENOCARCINOMAS MUCINOSOS:
- Son tumores con origen en las células mucinosas,
son más agresivos que los anteriores,
suponen el 20% de los tumores epiteliales malignos.
- Más frecuentes en mujeres peri o postmenopáusicas.
- Hallazgos por imagen más característicos:
- Lesiones multiloculadas que pueden presentar mayor cantidad de áreas sólidas,
hemorrágicas y necróticas que los tumores serosos.
- Suelen ser de gran tamaño y unilaterales.
- Debe sospecharse en masas anexiales quísticas multiloculadas en las que la señal de su contenido es variable y si observamos un pseudomixoma peritoneal asociado.
CARCINOMA DE CÉLULAS CLARAS:
- Son tumores con origen en las células claras,
constituyen sólo el 5% de los tumores ováricos malignos.
- Se asocian frecuentemente a endometriosis,
complicaciones tromboembólicas y a hipercalcemia.
- Hallazgos por imagen más característicos:
- Grandes masas anexiales uniloculadas con uno o más nódulos parietales.
- Frecuentemente unilaterales.
- El componente quístico puede presentar hemorragia.
- Pueden confundirse con tumores serosos.
TUMORES INDIFERENCIADOS:
- Los tumores epiteliales indiferenciados son los de peor pronóstico siendo frecuente que estén diseminados en el momento del diagnóstico.
- Representan un 4% de todos los tumores ováricos malignos.
- Hallazgos por imagen más característicos:
- Gran masa anexial predominantemente sólida.
- Paredes y septos engrosados (>3mm).
- Puede estar confinada al ovario pero frecuentemente se extiende e invade las estructuras adyacentes.
- Puede resultar difícil determinar su origen debido a su gran tamaño.
DISGERMINOMA
- Es el tumor maligno con origen en las células germinales más frecuente.
- Se suelen presentar en mujeres jóvenes.
- Hallazgos por imagen más característicos:
- Masa anexial sólida multilobulada con un septo prominente fibrovascular en su interior.
- Frecuentemente unilaterales (85%).
- Se pueden observar calcificaciones moteadas.
- La diseminación peritoneal es rara siendo lo más habitual la extensión por vía linfática.
Debe sospecharse en mujeres jóvenes con una masa pélvica,
ascitis y derrame pleural.
TUMORES DEL SENO ENDODÉRMICO
- Son los segundos tumores germinales malignos más frecuentes.
- Representan a uno de los tipos más malignos de todos los tumores de ovario.
- Hallazgos por imagen más característicos:
- Masa compleja pélvica que por imagen presentan áreas con intenso realce asociadas a áreas necróticas.
- Suelen ser unilaterales y frecuentemente presentan ruptura del tumor y ascitis.
Debe considerarse en mujeres jóvenes con aumento de la α-fetoproteína.
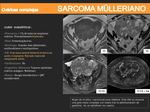
TUMORES MIXTOS MÜLLERIANOS O CARCINOSARCOMAS:
- Son poco frecuentes y muy malignos.
- Están formados por la combinación de elementos epiteliales y conectivos malignos.
- Suponen menos de un 2% de todas las neoplasias de ovario.
- Hallazgos por imagen más característicos:
- Lesiones anexiales de gran tamaño de características agresivas.
- Frecuentemente bilaterales.
- Suelen presentar ascitis e implantes peritoneales.
El diagnóstico diferencial deberá realizarse con otros tumores epiteliales malignos y con la afectación metastásica de los ovarios.
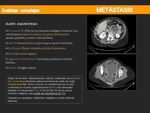
METÁSTASIS
- Su origen más frecuente son neoplasias gastrointestinales,
mama,
pulmón,
ovario contralateral y tejidos hematopoyéticos.
- Estas neoplasias se extienden por vía directa,
sanguínea o linfática.
- Se dan con mayor frecuencia en mujeres premenopáusicas debido a que los ovarios reciben mayor aporte sanguíneo.
- El tumor de Krukenberg es un tumor de ovario donde se observan células en anillo de sello rellenas de mucina dentro de un estroma ovárico abundante.
El origen más frecuente es el gástrico,
pero también se asocia a metástasis de mama,
colon y apéndice,
y más raramente de vesícula biliar,
vía biliar,
páncreas,
vejiga urinaria y cérvix.
Tiene muy mal pronóstico con una esperanza de vida de 1 año como máximo.
- Hallazgos por imagen más característicos:
- Lo más frecuente es observar masas ováricas bilaterales predominantemente sólidas.
- Aunque los ovarios pueden variar desde un ovario normal hasta un ovario desestructurado reemplazado por una masa multiloculada o sólido-quística.
- El tumor de Krukenberg se suele observar como una masa sólido-quística con señal variable tanto en T1 como en T2 dependiendo del contenido de mucina y/o sangre.
- Las metástasis de melanoma son muy raras pero en el caso de que se den puede observarse el contenido de melanina con señal alta en las secuencias T1 en la periferia de la masa.
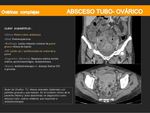
ABSCESO TUBO-OVÁRICO:
- La vía de extensión de la infección es ascendente.
- Hallazgos por imagen más característicos:
- Lesión redonda o tubular de pared gruesa rellena de líquido.
- Localizada en la región anexial con cambios inflamatorios en los tejidos adyacentes.
- Hipointensos en T1 e hiperintensos o heterogéneos en T2 siendo lo más característico un intenso realce de sus paredes.
- Líquido libre intraperitoneal.
En el diagnóstico diferencial del absceso tubo-ovárico debemos tener en cuenta un quiste ovárico infectado,
endometriomas,
tumores ováricos,
o abscesos de origen intestinal.
LINFOMA:
- La afectación más frecuente es por una enfermedad diseminada de un linfoma no Hodgkin.
- El linfoma ovárico primario es raro y la resección ovárica suele ser curativa.
- Los hallazgos por imagen son:
- Inespecíficos.
- Sospecharemos linfoma cuando observemos masas homogéneas bilaterales bien definidas sin necrosis,
hemorragia ni calcificaciones,
hipointensas en T1,
discretamente hiperintensas en T2 y que realzan con gadolinio.
PSEUDOMIXOMA PERITONEAL:
- Se trata de implantes mucinosos masivo en el peritoneo secundarios a tumores benignos,
borderline o malignos de origen ovárico o apendicular.
- Debemos pensar en este diagnóstico si observamos lesiones de aspecto mucinoso que desplazan las asas intestinales y que improntan sobre la superficie del hígado y del bazo.
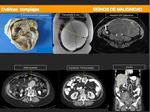
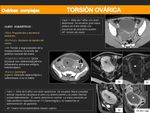
TORSIÓN OVÁRICA:
- Se produce con mayor frecuencia en jóvenes prepuberales y durante el embarazo.
- Es una emergencia ginecológica,
la intervención quirúrgica temprana puede suponer la viabilidad del ovario torsionado.
- La presencia de lesiones ováricas previas como quistes u otras patologías predisponen a la torsión.
Inicialmente se compromete el flujo venoso lo que provoca un aumento de tamaño del ovario por congestión,
edema y hemorragia.
Posteriormente el flujo arterial también se compromete produciendo la necrosis del ovario.
- Hallazgos por imagen más característicos:
- El aumento de tamaño del ovario.
- La torsión y engrosamiento de la trompa tubárica o la torsión del pedículo vascular del ovario.
- Infiltración de la grasa adyacente.
- La desviación del útero hacia el ovario torsionado.
- Líquido libre que puede ser hemorrágico.
E.
LESIONES DE PREDOMINIO FIBRÓTICO:
FIBROTECOMAS:
- Incluyen a los FIBROMAS,
TECOMAS y FIBROTECOMAS.
- Son los tumores estromales del cordón sexual más frecuentes,
suponen un 5% de los tumores ováricos.
- Pueden aumentar la producción de estrógenos causando pubertad precoz o hemorragias uterinas en las mujeres adultas.
- Hallazgos por imagen más característicos:
- Masas anexiales hipointensas en T2 que no presentan realce o que lo presentan de forma tardía y que en la ecografía se informan como masas con sombra posterior similar al gas intestinal.
- Son hipointensas en T1 y pueden presentar focos hiperintensos en T2 que representan edema o degeneración quística.
- Casi en la totalidad de los casos son unilaterales.
- En la TC se visualizan como masas hipodensas que presentan muy leve realce tras la administración de contraste.
- En un 1% de los casos se asocia al síndrome de Meigs (ascitis y derrame pleural) que se resuelve si se extirpa el tumor.
- La presencia de pequeños folículos en la periferia de la masa ayuda a definir su origen ovárico.
Diferenciarlos de un leiomioma uterino pedunculado o de un mioma ligamentario puede resultar un reto (la presencia del ovario ipsilateral normal nos ayudará para diferenciarlos de los fibromas).
ADENOFIBROMAS:
- Los ADENOFIBROMAS o CISTOADENOFIBROMAS (dependiendo de si predomina el componente sólido o quístico) son un subtipo de tumores epiteliales benignos que presentan estroma fibrótico.
- Hallazgos por imagen más característicos:
- Los adenofibromas se presentan característicamente como masas sólidas muy hipointensas en T2.
- Los cistoadenofibromas se observan como masas multiloculadas quísticas con un componente sólido fibrótico.
- El componente sólido presentan un intenso realce lo que los hace indistinguibles de una lesión maligna.
- Pueden ser bilaterales hasta en un 20% de los casos.
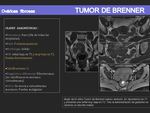
TUMOR DE BRENNER:
- Suponen el 2-3% de todos los tumores ováricos y rara vez son malignos.
- Proceden del epitelio superficial del ovario,
están compuestos por células transicionales con un estroma denso.
- Generalmente son menores de 2cm y asintomáticos,
aunque pueden presentarse como masas palpables y/o dolorosas.
Es bastante frecuente que aparezcan junto a otros tumores ováricos ipsilaterales (30%).
- Hallazgos por imagen más característicos:
- Presencia de extensas calcificaciones amórficas en el componente sólido.
- Se comporta en RM de forma similar al resto de los fibromas (baja señal en T1 y en T2).
- Los de pequeño tamaño se observan como masas sólidas pero si son grandes pueden presentar áreas quísticas.
- Las áreas sólidas presentan realce moderado con contraste yodado en la TC y realce variable con gadolinio en RM.
LEIOMIOMA OVÁRICO:
- El leiomioma ovárico es un tumor benigno raro (0.5-1%).
- La mayoría son unilaterales y de pequeño tamaño.
- En las mujeres jóvenes es más frecuente que sean bilaterales.
- Estos tumores pueden originarse de las células del músculo liso de la vasculatura del ovario,
de los ligamentos ováricos o de células pluripotenciales del estroma ovárico o de una metaplasia del músculo liso cortical.
4.
LESIONES NO OVÁRICAS QUE PUEDEN SIMULAR PATOLOGÍA OVÁRICA:
QUISTES PARAOVÁRICOS Y PERITONEALES:
- Suponen un 10-20% de las masas anexiales.
- Pueden ser benignos o malignos y se instauran en el ligamento ancho o en el paraovario.
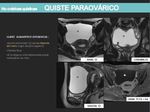
- Los QUISTE PARAOVÁRICOS están adyacentes al ovario pero no se originan en él.
Se encuentran anteriores o posteriores al ligamento,
son de tamaño variable y pueden ser simples o multiquísticos.
En RM son hipointensos en T1 e hiperintensos en T2.
Es difícil diferenciarlos de quistes simples funcionales a no ser que identifiquemos claramente el ovario normal.
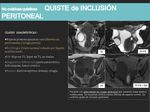
- Los QUISTES DE INCLUSIÓN PERITONEALES se producen si hay adherencias y si tenemos un ovario normofuncionante ipsilateral,
por lo que se observan con mayor frecuencia en el caso de cirugías previas o en mujeres con endometriosis.
No son quistes verdaderos por lo que no tienen paredes,
el líquido está contenido por las adherencias y se adapta a los tejidos circundantes presentando una forma irregular.
Esta característica es muy útil para su diagnóstico por imagen.
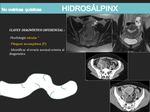
HIDROSALPINX:
- Se produce por la oclusión del extremo fimbriado de la trompa a causa de endometriosis,
una EIP,
tumores o adherencias.
- En el caso de que se complique con una hemorragia se denomina hematosalpinx y si se complica con una infección se denomina piosalpinx.
- Hallazgos por imagen más característicos:
- Estructuras tubulares anexiales dilatadas rellenas de líquido que se pliegan sobre sí mismas,
en las que observaremos septos incompletos.
- En la RM la señal dependerá del contenido de la trompa,
si se trata de fluido simple será hipintenso en T1 y si es contenido proteináceo tendrá señal de intermedia a alta en T1.
- Una señal muy hiperintensa en T1 nos deberá orientar hacia endometriosis.
- Si existe realce con contraste será sugestivo de una enfermedad pélvica inflamatoria y un piosalpinx.
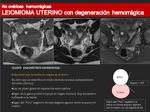
LEIOMIOMAS:
- Son el tumor uterino más frecuente,
se encuentra en un 20-30% de las mujeres en edad fértil.
- Son neoplasias benignas que se originan de células de músculo liso y contienen una cantidad variable de tejido conectivo.
- Se clasifican según su localización en submucosos,
subserosos,
intramurales o cervicales.
- Son los leiomiomas subserosos y sobre todo los que están pedunculados los que frecuentemente podemos confundir con una masa ovárica.
- La presencia de un plano graso de separación entre una masa parauterina y el útero es el hallazgo más útil para diferenciar las masas ováricas de los leiomiomas pedunculados.
- Los leiomiomas no degenerados se observan en RM como masas bien definidas hipointensas en T1 y en T2.
Pueden presentar un borde fino hiperintenso en T2 debido a estructuras linfáticas dilatadas,
estructuras vasculares dilatadas o a edema.
En el caso de que se observe este borde hiperintenso se observa también un realce periférico tras la administración de gadolinio.
La mayoría de los leiomiomas presentan un realce discretamente menor que el miometrio adyacente.
- Los leiomiomas degenerados tienen una presentación más variable.
- Los leiomiomas con degeneración hialina o degeneración cálcica tienen baja señal en T2,
son muy similares a los leiomiomas no degenerados,
las calcificaciones son fácilmente reconocibles mediante TC.
- Los leiomiomas con degeneración quística muestran alta señal en T2 y las áreas quísticas no presentan realce con gadolinio.
- Los leiomiomas con degeneración mixoide son muy hiperintensos en T2 y presentan mínimo realce tras la administración de gadolinio.
- Los leiomiomas necróticos tienen una señal variable en T1 y baja señal en T2.
- Los leiomiomas con degeneración hemorrágica o degeneración roja presentan característicamente áreas hiperintensas en T1.
ADENOMIOSIS:
- Es una enfermedad frecuente que afecta a mujeres en edad fértil y sobre todo a las multíparas.
- Se trata de la presencia de estroma endometrial aberrante y de glándulas dentro del miometrio que no responden a los estímulos hormonales,
a diferencia de la endometriosis.
- Se puede presentar de manera microscópica,
focal o difusa,
siendo la más frecuente la forma difusa.
Cuando se presenta de forma focal se utiliza el término de adenomioma.
Es frecuente la asociación de adenomiosis con leiomiomas.
- Hallazgos por imagen más característicos:
- Las secuencias T2 son las más útiles para el diagnóstico.
- Observaremos múltiples focos hiperintensos en T2.
- Es raro que se visualicen focos hiperintensos en T1 (los cuales corresponderían a focos hemorrágicos).
- Un engrosamiento hipointenso ≥ 12mm de la zona de unión sugiere el diagnóstico y si el engrosamiento es irregular es más probable que se trate de una adenomiosis.
- El gadolinio no aporta datos adicionales útiles.
MASAS BENIGNAS DE LAS TROMPAS:
- Las masas benignas de las trompas son:
- La endometriosis,
que suele afectar a la superficie de la trompa afectando a la capa subserosa.
- Los leiomiomas que son muy raros y frecuentemente asintomáticos.
- Los tumores adenomatosos y los teratomas.
- Las características por imagen de estas lesiones son las mismas que hemos descrito cuando se presentan en el ovario.
MASAS MALIGNAS DE LAS TROMPAS:
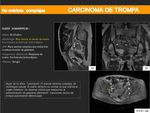
CARCINOMA PRIMARIO:
- Es una patología rara,
aproximadamente un 0’5% de todos los tumores ginecológicos.
- El más frecuente es el adenocarcinoma,
siendo más raro que se trate de leiomiosarcomas,
carcinosarcomas,
tumores mixtos del conducto de Müller o de coriocarcinomas.
- Tienen mal pronóstico,
con una supervivencia media del 50% a los 5 años,
debido a que se detectan en estadios avanzados con enfermedad diseminada.
- Los hallazgos de imagen son los de una masa anexial de pequeño tamaño hipointensa en T1 e hiperintensa en T2 que presenta realce tras la administración de gadolinio.
- Pueden asociar hidrosalpinx,
ascitis y líquido intrauterino.
METÁSTASIS:
- Es más frecuente que el carcinoma primario.
- El origen más frecuente es por extensión directa de un carcinoma de ovario,
de endometrio o de cérvix.
- Otros orígenes pueden ser el carcinoma de mama o el gastrointestinal.
- Los hallazgos por imagen aún no han sido descritos en series de pacientes significativas.
LIPOMAS / LIPOSARCOMAS:
- Los lipomas pelvicos no son muy frecuentes.
Suelen ser retroperitoneales y faciles de diferenciar de un teratoma al observar que no tienen relación directa con el ovario.
- Los liposarcomas pélvicos son más frecuentes que los lipomas.
Puede resultar más dificil diferenciarlos de patología ovárica si el origen de la lesión es indeterminado.
Si observamos dientes,
tejidos dermoides o niveles líquido-líquido nos decantaremos por el teratoma.