INTRODUCCIÓN
Muchos agentes quimioterápicos pueden causar enfermedad pulmonar.
Existe un riesgo individual de desarrollar este tipo de complicaciones y entre los distintos factores de riesgo se han descrito algunos de mayor importancia como la preexistencia de enfermedad pulmonar,
el hábito tabáquico en el momento del tratamiento,
la función renal,
la exposición previa al Asbesto,
la edad,
el tratamiento con radioterapia previo,...
Hablamos en todo momento de una entidad clínica,
radiológica y histopatológica grave que se puede manifestar en forma de enfermedad pulmonar aguda (toxicidad aguda) o bien crónica (toxicidad retardada y toxicidad tardía)
En el momento actual no existen criterios universales para el diagnóstico de la toxicidad pulmonar,
y lamentablemente tampoco existen tests diagnósticos ni estudios anatomopatológicos que puedan confirmar con exactitud este diagnóstico.
Por esa razón el diagnóstico es fundamentalmente un diagnóstico de exclusión que nos obliga a descartar otros procesos que puedan coexistir en el paciente oncológico como los cambio post-radioterapia,
las infecciones por gérmens oportunistas o la progresión local o a distancia de la enfermedad de base.
La complejidad del diagnóstico es causa en muchas ocasiones de un infradiagnóstico y esa complejidad aumenta cuando los signos y los sintomas debutan después de finalizado el tratamiento o bien no mejoran una vez interrumpido este.
La clínica y los hallazgos radiológicos muchas veces reflejan los cambios histológicos subyacentes.
Pese a que menos del 10% de los pacientes que reciben tratamiento con fármacos quimioterapeuticos (2,3) desarrolla toxicidad pulmonar,
los oncólogos,
radiólogos,
pneumólogos y resto de clínicos deben estar familiarizados con esta entidad y realizar una correcta aproximación diagnóstica manteniendo una alta sospecha y detectando los posibles factores de riesgo que augmente la probabilidad de daño pulmonar quimioinducido.
PATRONES HISTOPATOLÓGICOS
La clínica y los hallazgos radiológicos de los pacientes afectados por quimiotoxicidad pulmonar muchas veces reflejan los cambios histológicos subyacentes.
Los cambios histológicos del parénquima pulmonar en la neumotoxicidad quimioinducida no són específIcos y pueden simular otras situaciones de distinta etiologia como las neumonias intersticiales o las enfermedades del colágeno.
Prácticamente todos los subtipos histopatológicos de la enfermedad intersticial pulmonar pueden observarse en la quimotoxicidad pulmonar:
El daño alveolar difuso (DAD),
la neumonia intersticial no específica (NINE), la neumonia intersticial usual (NIU),
la neumonia intersticial descamativa (NIC),
la neumonia organizativa criptogénica (NOC) la neumonia eosinofílica,
la neumonitis por hipersensibilidad y la enfermedad granulomatosa pulmonar.
Pese a que existe relación entre algunos fármacos y el mecanismo de daño pulmonar,
en general un mismo fármaco puede presentar distintos tipos de patrón histológico e incluso pueden desarrollarse varios en un mismo paciente.
HALLAZGOS RADIOLÓGICOS
La radiologia convencional,
pese a ser un estudio indicado de forma constante en el seguimiento del paciente oncológico,
puede ser poco sensible en fases precoces de toxicidad pulmonar (primeras semanas) y puede no detectar cambios sutiles del intersticio pulmonar.
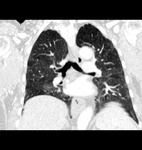
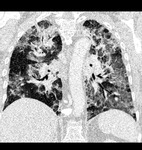
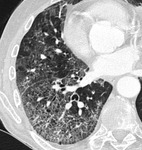
El TC de Alta Resolución es en la actulidad el mejor método no invaso para detectar la neumotoxicidad inducida por quimioterápicos.
Los hallazgos por TCAR en la quimiotoxicidad pulmonar se asemejan a los hallazgos habituales de la enfermedad intersticial pulmonar relacionada de distinta etiologia o las neumonias intersticiales idiopáticas.
Los hallazgos radiológicos más habituales pueden asociarse al patrón histológico subyacente a la toxicidad:
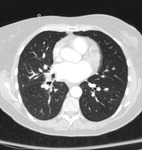
En fases iniciales el DAD se manifiesta típicamente en forma de áreas parcheadas o difusas de opacidades en vidrio deslustrado.
Posteriormente aparecen cambios fibrosantes progresivos en el parénquima pulmonar,
con marcada distorsión de la arquitectura pulmonar, bronquiectasias de tracción y en fases tardías la aparición de patrón en panal.
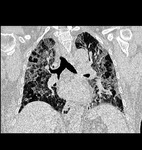
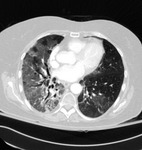
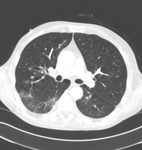
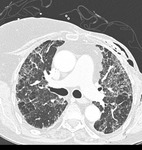
En el caso de la NINE el patrón predominante consiste en áreas parcheadas de vidrio deslustrado,
de distribución bilateral i de predominio basal,
que progresivamente pueden evolucionar a fibrosis i distorsión arquitectónica del parénquima
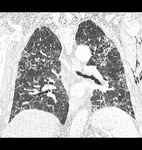
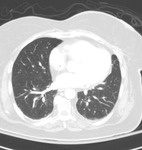
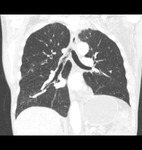
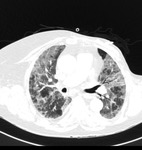
La NOC se caracteriza por la detección en el TCAR de consolidaciones pulmonares de morfologia nodular y mal definidas de distribución tanto aleatorioa tanto en los campos superiores como en los inferiores asocidas a nódulos centrolobulillares que conforman un patrón en "tree in bud"
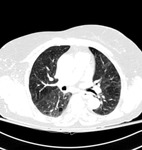
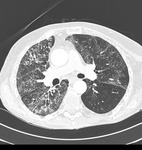
En casos de neumonia eosinofílica,
el hallazgo más habitual són las condensaciones de predomini periférico y en los lóbulos superiores.
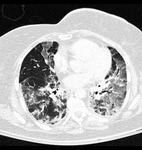
La hemorragia pulmonar difusa és una complicación infrecuente causada por el uso de agentes quimioterápicos,
con una elevada morbilidad y mortalidad asociada.
La presencia en el TCAR de una afectación bilateral difusa con áreas de vidrio esmerilado junto con engrosamiento de los septos interlobuillares,
en pacientes con una clínica de distres respiratorio agudo debe hacernos sospechar esta entidad