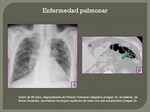
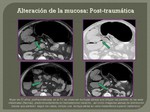
El gas extraluminal abdominal hace referencia a la presencia de gas fuera de la luz del tracto gastrointestinal.
Constituye un signo radiológico que acompaña a un amplio espectro de situaciones clínicas que pueden ser desde asintomáticas hasta potencialmente mortales.
La detección de gas extraluminal en abdomen es un signo muy importante en el diagnóstico y pronóstico de la patología abdominal urgente.
La presencia de aire libre extraluminal abdominal casi siempre se debe a una condición patológica importante resultando de gran utilidad la correlación clínica y el diagnóstico por imagen para determinar su localización y extensión y diferenciar las diversas causas que lo puedan originar (yatrógenas,
infecciosas,
isquémicas/necrosis y traumáticas...).
Según sea la forma de presentación del gas extraluminal,
el pronóstico y opciones terapeúticas pueden variar, siendo amplio el espectro de entidades y diagnósticos diferenciales que pueden realizarse y fundamental la distinción de causas benignas de aquellas que requieren un tratamiento urgente.
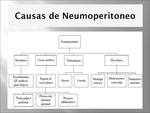
Hemos clasificado las causas de “gas extraluminal abdominal” en SIETE grandes grupos de acuerdo con su localización y morfología,
ya que dependiendo de su localización,
con frecuencia,
es posible determinar el origen del mismo: (Fig. 1).
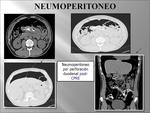
- Cavidad peritoneal: neumoperitoneo.
(Fig. 2).
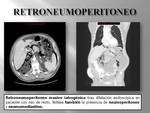
- Retroperitoneal: retroneumoperitoneo.
- Pared de víscera hueca: estomago,
intestino,
vesicula biliar,
vejiga
- Órgano sólido/visceral: hígado,
riñón,
bazo,
páncreas
- Vía biliar: areobilia/neumobilia.
- Sistema venoso porto-mesentérico: neumatosis portal.
- Abscesos.
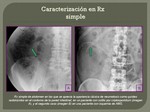
El abordaje de imagen inicial del gas extraluminal se hace con la radiografía convencional,
sin embargo,
la TC tiene mayor sensibilidad y aporta más información,
siendo fundamental la distinción entre causas benignas de aquellas potencialmente mortales que requieren tratamiento urgente.
En estos pacientes se debe considerar siempre la clínica,
ya que una misma apariencia radiológica puede tener significado diferente en pacientes con cuadros clínicos distintos.
El radiólogo general debe estar familiarizado con los hallazgos en imagen del “gas extraluminal” y conocer las situaciones clínicas que frecuentemente se relacionan con esta alteración y los mecanismos mediante los cuales puede aparacer el gas extraluminal.
Entre los mecanismos que pueden hacer que nos encontremos gas ectópico en un estudio radiologico se encuentran:
- Infecciones : gérmenes productores de gas y perforaciones secundarias a procesos infecciosos.
- Isquemia y necrosis.
- Traumatismos: neumoencéfalo,
neumotórax,
neumomediastino,
enfisema subcutaneo,
neumoperitoneo.
- Perforaciones por cuerpos extraños.
- Procedimientos diagnósticos y terapeúticos.
Es importante que el radiólogo,
en los diferentes tipos de modalidades de imagen,
lo busque de manera sistemática,
pues muchas veces su identificación,
especialmente cuando su cantidad es pequeña,
no resulta sencilla.
1.
GAS EN CAVIDAD PERITONEAL: Neumoperitoneo
- Aire libre en grandes cantidades: que suele poder identificarse en las Rx simples,
siendo la Rx PA de tórax en bipedestación y la Rx en decúbito lateral izquierdo con rayo horizontal las proyecciones más útiles.
(Fig. 3,
Fig. 4).
- Burbujas de gas en la grasa omental o mesentérica: son difíciles de detectar en las Rx simples y en la ecografía.
La ecografía puede ponerlas de manifiesto como puntos ecogénicos en áreas donde la grasa está alterada.
La TC es la técnica de elección para estas pequeñas burbujas,
y puede aumentar su sensibilidad usando la ventana de pulmón.
En procesos patológicos pueden aparecer inicialmente pequeñas burbujas de gas en mesenterio y evolucionar a un gran neumoperitoneo.
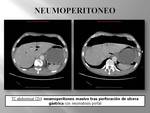
Las causas del neumoperitoneo son múltiples,
aunque generalmente es secundario a la perforacion de vísceras huecas (las más frecuentes las úlceras gástricas o duodenales),
cirugía o a un amplio abanico de procesos abdominales no quirúrgicos,
ginecológicos o intratorácicos.
(Fig. 5).
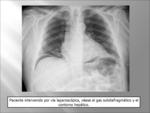
- Neumoperitoneo postintervención/iatrógeno: frecuente y no indica patología,
puede persistir unos días tras la intervención (cirugía,
drenaje,
histerosalpingografía...).
- Neumoperitoneo por perforación del tubo digestivo:
- La perforación de úlcera gastroduodenal es cada vez menos frecuente gracias al diagnóstico y tratamiento más precoz.
Sin embargo han aumentado las perforaciones del tracto gastrointestinal debidas a endoscopias.
(Fig. 6,
Fig. 7).
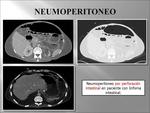
- La perforación del intestino delgado es poco común,
siendo sus causas la E.I.I tipo enfermedad de Crohn,
la obstrucción intestinal,
los cuerpo extraño (espinas,
huesos),
la isquemia intestinal.
- La perforación del colon es frecuente: por diverticulitis,
por perforación de una neoplasia,
por oclusión intestinal,
E.I.I.
tipo colitis ulcerosa,
por isquemia intestinal,
por una colonoscopia.
La perforación de colon tras una oclusión intestinal suele producir gran cantidad de neumoperitoneo,
sin embargo,
la perforación de una diverticulitis y la perforación del intestino delgado darían inicialmente pequeñas burbujas de gas.
(Fig. 8).
La presencia de neumoperitoneo tras un traumatismo cerrado abdominal suele indicar una perforación traumática del tubo digestivo,
aunque un barotrauma y la ventilación mecánica también pueden dar dicho hallazgo.
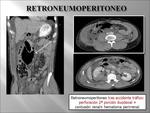
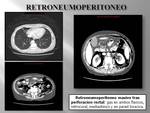
2. GAS RETROPERITONEAL. (Fig. 9).
Cuando la localización del gas es retroperitoneal el aire no se mueve con libertad con los cambios de posición del paciente,
al contrario que en el caso que su localización fuera intraperitoneal.
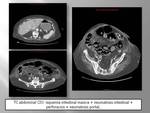
Las causas más frecuente de gas libre retroperitoneal (Fig. 10) son la perforación duodenal y rectal sin olvidar las causas iatrogénicas principalmente tras procedimientos endoscópicos.
(Fig. 11,
Fig. 12,
Fig. 13).
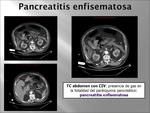
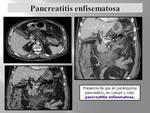
Otras causas son la pancreatitis enfisematosa y los abscesos retroperitoneales,
sólo que en estos casos el gas no proviene de la luz intestinal sino del metabolismo anaerobio de las bacterias causantes de estos cuadros. En estos casos la radiología convencional es menos sensible siendo necesario recurrir a los ultrasonidos o al TC,
siendo ésta la técnica de elección por su mayor sensibilidad,
especificidad y precisión,
así como por su inmediatez y por no ser una técnica operador dependiente.
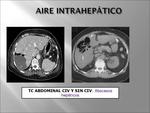
3. GAS EN EL PARÉNQUIMA DE ORGANOS SÓLIDOS.
Una colección localizada de gas en parénquima hepático puede ser producida por un absceso (Fig. 14), siendo menos frecuentes las lesiones penetrantes y la gangrena gaseosa.
Los abscesos hepáticos no siempre presentan gas en su interior,
suelen ser múltiples y de causa piógena,
aunque en nuestro país el quiste hidatídico infectado y el amébico pueden ocasionar abscesos hepáticos.
(Fig. 15). La Rx de abdomen y la ecografía pueden ser suficientes para su diagnóstico pero la TC define mejor su localización y extensión.
Las causas de la presencia de gas en páncreas son (Fig. 36) : la intervención endoscópica (esfinterotomía),
la formación de un absceso en una pancreatitis aguda,
una fístula entérica.
La TC es la técnica de elección ya que en la Rx y en la ecografía es difícil detectar gas en páncreas por interposición de asas (Fig. 18). La TC con contraste intravenoso optimiza el estudio para detectar la extensión y localización del gas,
la presencia de otras colecciones o abscesos y la necrosis pancreática.
(Fig. 37).
El gas en parénquima esplénico es muy infrecuente y puede producirse por un absceso,
como complicación de un traumatismo (hematoma abscesificado),
o tras un infarto esplénico.
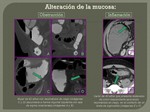
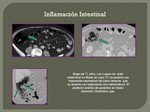
4. AIRE EN PARED DE VÍSCERA HUECA.
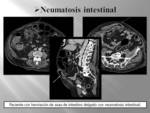
Neumatosis intestinal (Fig. 42) : se ha descrito como la agrupación de quistes radiolúcidos en el contorno de la pared intestinal. Puede aparecer nodularidad mucosa segmentaria,
asociada o no a neumoperitoneo o retroneumoperitoneo,
identificándose incluso gas en el sistema venoso mesentérico o en la vena porta.
(Fig. 23).
La neumatosis intestinal se ha atribuido al menos a 58 factores causales,
pudiendo clasificarlos en 4 grupos.
(Fig. 16).
Puede ser primaria o secundaria,
con necrosis (enterocolitis necrotizante en niños,
isquemia mesentérica en adultos) o sin necrosis (enfermedad inflamatoria intestinal,
enfermedades del tejido conectivo,
sépsis intrabdominal,
tratamiento con esteroides y citoestáticos,
transplante de órganos,
enfermedad péptica,
endoscopia digestiva o EPOC mal controlado).
(Fig. 21,
Fig. 22).
Todas estas causas provocan una alteración de la permeabilidad de la mucosa intestinal permitiendo el paso del gas al espacio intersticial disecando así la mucosa de las capas musculares. (Fig. 19).
La neumatosis puede ser objetivada en algunos casos en la radiología convencional (donde se aprecia el gas disecando al mucosa intestinal),
asociando este hallazgo en ocasiones a la visualización de gas portal (signo de mal pronóstico),
sin embargo es la TC con contraste la prueba más sensible para poner de manifiesto estos hallazgos y para filiar que entidad nosológica que los origina,
determinando así la necesidad o no de realizar una intervención quirúrgica urgente.
(Fig. 43).
Aunque las técnicas de imagen no permiten diferenciar las causas de esta entidad,
existen datos (localización y apariencia) para orientar la etiología.
(Fig. 44).
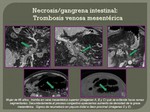
En la necrosis/gangrena intestinal,
la distribución del gas suele producirse con morfología de burbujas,
(Fig. 20), mientras que en etiologías de menor riesgo vital,
es más localizado disponiéndose de forma lineal o en racimos.
Cuando el origen es pulmonar,
la neumatosis es transitoria y poco relevante clínicamente,
incluso la asociada a neumoperitoneo y retroneumoperitoneo (Fig. 17) .
En el contexto de terapias inmunosupresoras utilizadas en los transplantes puede encontrarse neumatosis como hallazgo incidental.
En pacientes con SIDA,
puede ser una complicación de la enfermedad sin otra repercusión o asociarse a enfermedad inflamatoria intestinal (criptosporidiasis,
CMV)
Independientemente de la etiología,
la neumatosis intestinal presenta características radiológicas similares,
por lo que el conocimiento de su patogenia contribuye a una interpretación más correcta de los hallazgos del TC.
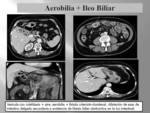
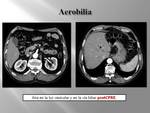
5. AEROBILIA/NEUMOBILIA. (Fig. 30).
Consiste en la presencia de gas en el sistema biliar intrahepático o extrahepático o en la vesícula biliar.
La presencia de gas en el hígado obliga a realizar un diagnóstico diferencial entre absceso hepático,
neumatosis portal y neumobilia.
Fig. 35).
El gas del absceso hepático suele presentarse como burbujas de gas localizadas en un área del parénquima.
Un aspecto útil para diferenciar la neumatosis portal de la neumobilia es su distribución: la neumatosis portal es aire en el sistema portal de distribución periférica; la neumobilia tiene una distribución central respetando las áreas subcapsulares y puede aparecer aire en el conducto hepático común o en colédoco que facilita su diagnóstico.
(Fig. 31).
Las causas de gas en vía biliar son múltiples:
a. Incompetencia del esfínter de Oddi, por el paso de una litiasis,
tras una esfinterotomía,
o por mala función en el anciano.
b. Postoperatorio, tras una colecistectomía,
colecistoenterostomía,
coledocoenterostomía,
CPRE (Fig. 32).
c. Fístula biliar espontánea, por paso de una litiasis desde la vesícula directamente al intestino,
por una úlcera perforante en conducto biliar común,
por una tumoración o traumatismo.
El paso de una litiasis biliar directa a tubo digestivo puede producir una obstrucción intestinal (íleo biliar),
cuyos hallazgos serían: presencia de gas en vesícula y/o vía biliar,
presencia de un cálculo en situación ectópica (en asas intestinales),
patrón de obstrucción intestinal proximal a la litiasis.
(Fig. 29).
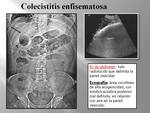
d. Gas en la vesícula biliar,
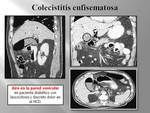
por las mismas causas o por una colecistitis enfisematosa.
La colecistitis enfisematosa es una forma de colecistitis aguda que suele asociarse a enfermedad alitiásica y a pacientes con diabetes o patología arteriosclerótica subyacente.
(Fig. 26).
El gas en la vesícula puede aparecer en su luz a modo de nivel hidroaéreo,
en la pared de forma lineal o como pequeñas burbujas,
o en casos más graves en el tejido perivesicular como signo de perforación de la misma.
En la Rx de abdomen se puede detectar como aire en hipocondrio derecho,
pero habría que hacer el diagnóstico diferencial con: interposición de asas,
absceso hepático,
gas retroperitoneal,
y con las causas de neumobilia ya mencionadas.
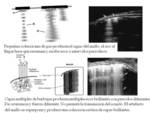
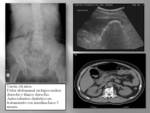
La ecografía es la técnica de elección para la valoración de la patología vesicular.
(Fig. 27). El gas intraluminal se puede ver como un foco hiperecogénico en la parte alta de la vesícula con reverberación posterior a modo de cola de cometa,
o como puntos ecogénicos en el interior de la vesícula que ascienden desde la parte declive de la misma durante la exploración (signo de la copa de champagne).
El gas en la pared puede verse como focos hiperecogénicos o como un área semicircular hiperecogénica con sombra gradual posterior que puede confundirse con una vesícula llena de cálculos o con la calcificación de la pared vesicular.
(Fig. 28).
Si existen dudas en el diagnóstico se ha de realizar una TC.
La TC sin contraste suele ser suficiente para su diagnóstico.
(Fig. 33,
Fig. 34 ).
6.
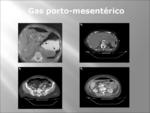
GAS EN SISTEMA PORTO-MESENTÉRICO (Fig. 24).
Se trata de la presencia de gas en el sistema venoso portal y mesentérico.
El gas venoso porto-mesentérico,
puede consistir en pequeñas inclusiones aéreas en las venas mesentéricas o bien extenderse a las ramas venosas portales intrahepaticas,
típicamente localizadas en la periferia del parénquima hepático.
Es un signo de enterocolitis necrotizante en el niño y de isquemia intestinal en el adulto,
aunque hay que tener en cuenta que aunque la presencia de gas portal venoso generalmente se debe a isquemia intestinal y/o necrosis intestinal,
este signo radiológico puede verse en una variedad de entidades de etiología no isquémica,
tipo trauma abdominal,
colangitis,
diverticulitis,
apendicitis,
sepsis,
neoplasias,
daño mucoso iatrogénico,
etc...(Fig. 45).
a. Sepsis o proceso séptico abdominal (pancreatitis,
colangitis,
diverticulitis,
apendicitis,
absceso abdominal,
tromboflebitis séptica de las venas porta y mesentéricas).
b. Distensión intestinal: por una obstrucción intestinal,
o por técnicas diagnósticas (colonoscopia,
gastroscopia,
enema opaco).
c. Lesión de la pared intestinal: E.I.I.,
gastroenteritis aguda,
úlcera gástroduodenal,
ingesta de corrosivos,
cirugía gastrointestinal.
d. Trasplante de hígado,
cateterización de vena yugular.
La neumatosis portal puede visualizarse en la Rx de abdomen y en la ecografía pero puede pasar desapercibido en dichas exploraciones.
La TC detecta fácilmente la neumatosis portal como imágenes lineales de baja atenuación (aire) de morfología tubular en el parénquima hepático,
de predominio periférico y en lóbulo hepático izquierdo.
También puede aparecer como burbujas de gas en vena porta y venas mesentéricas,
o como imágenes lineales en mesenterio dibujando las ramificaciones venosas mesentéricas.
La isquemia intestinal es la primera entidad en la que hay que pensar ante una neumatosis portal en el adulto.
Los signos en TC de isquemia son: la presencia de un trombo en vasos mesentéricos (AMS,
VMS) y sus ramas ,
la disminución de captación de contraste de la pared del intestino,
la presencia de gas intramural,
la neumatosis portal y mesentérica,
la isquemia de otros órganos,
y menos específicos: la dilatación,
el edema de pared,
la trabeculación de la grasa mesentérica,
neumoperitoneo y ascitis.
La neumatosis portal aislada en un caso de isquemia intestinal no indica peor pronóstico,
se ha asociado sólo a infarto parcial mural intestinal.
Sin embargo,
la neumatosis portal junto con la neumatosis intestinal tipo lineal sí se ha asociado altamente al infarto transmural intestinal,
lo que indica un peor pronóstico en la isquemia intestinal.(Fig. 25).
7.
ABSCESOS INTRAABDOMINALES: (Fig. 38).
Los abscesos pueden aparecer como complicación de un proceso abdominal: apendicitis y enfermedad de Crohn en pacientes jóvenes,
diverticulitis y neoplasias en pacientes mayores.
Lo más frecuente es que aparezcan como complicación tras cirugía abdominal,
y se localice en las zonas declives.
No todos los abscesos presentan gas en su interior,
pueden aparecer simplemente como colecciones de bordes anfractuosos,
pero si existe una colección con gas en su interior es altamente sugestiva de un absceso.
El gas en los abscesos es producido por las bacterias y puede presentarse en TC a modo de burbujas de gas o como un nivel hidroaéreo en una colección.
En la ecografía también se puede visualizar como un área de aumento de ecogenicidad o como una colección con ecos en su interior.
La ecografía es útil para la valoración de colecciones subfrénicas.
Los podemos clasificar segun su localización en:
A.
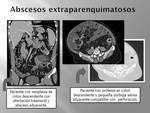
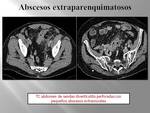
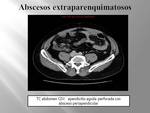
Extraparenquimatosos:
Complicaciones de apendicitis o diverticulitis perforadas,
de cirugías abdominales o peritonitis.
(Fig. 39 Fig. 40 Fig. 41).
Radiología simple: cuando existen hallazgos suelen ser sutiles: pequeñas colecciones de burbujas de gas (fácilmente confundibles con contenido intestinal o colónico), borramiento de la línea del psoas si son retroeritoneales o desplazamiento de órganos intraabdominales.
Ecografía: la presencia de "motas" de gas en el interior de una colección líquida compleja con efecto masa,
en un contexto clínico adecuado,
es altamente sugestiva de absceso.
TC: técnica más sensible y específica.
Permitirá determinar su localización exacta y su extensión.
Podrá identificarse gas en su interior y se identificará un anillo periférico realzado en los estudios con contraste.
Cuanto más viscoso sea el contenido de un absceso,
el gas tenderá más a localizarse en forma de burbujas hacia la zona más profunda,
mientras que en aquellos de contenido poco denso,
el gas se localizará hacia la parte más superior,
formando un nivel líquido o burbujas en la superficie.
B.
Intraparenquimatosos:
El parénquima de los órganos sólidos abdominales (hígado,
páncreas,
bazo,
y menos frecuentemente en riñones) también puede ser el lugar de asiento de lesiones abscesificadas.
En radiología simple podrán proyectarse sobre la silueta hepática áreas radiolucientes.
La ecografía demostrará la presencia de una lesión de bordes más o menos definidos y de ecogenicidad más o menos homogénea en el interior de la cual podrá identificarse la presencia de gas.
La TC es la técnica de elección para su estudio.
La apariencia varía desde cavidades llenas de líquido hipodenso con bordes bien definidos hasta masas de bordes mal delimitados de una densidad sólo algo menor que el parénquima normal.
En los estudios con contraste muchos mostrarán un realce periférico.
Cuando exista gas en el interior de una colección líquida se podrá hacer un diagnóstico de absceso con alta certeza..
Secundariamente,
un quiste simple intrahepático o renal pueden complicarse con una infección,
que en el caso de que sean secundarias a gérmenes productores de gas,
se verán llenos de contenido y con presencia de burbujas de aire.