Existe un amplio abanico de procesos que pueden englobarse dentro de las entidades enfisematosas abdominales,
que abarcan patologia infecciosa causada por microorganismos formadores de gas,
patología isquémica y algunas situaciones clínicas benignas.
Las infecciones enfisematosas abdomino-pélvicas están originadas por bacterias productoras de gas como Clostridium,
E.
coli,
Pseudomonas...,
que fermentan la glucosa y producen CO2 y nitrógeno.
Los factores de riesgo que influyen en el desarrollo de las mismas son variados y la mayoría suponen una situación propicia para el crecimiento del germen,
otros,
en cambio,
implican una mala respuesta del huésped.
Destacan: hiperglucemia,
hipovolemia,
alteración del equilibrio ácido-base,
obstrucción al flujo urinario,
aumento del pH de la bilis,
inflamación vesicular,
glicólisis pobre en los tejidos de los diabéticos,
respuesta inmune disminuida,
presencia de ateroesclerosis,
necrosis local de tejido….
El debut clínico de estas entidades suele ser insidioso,
pero es frecuente una rápida progresión a sepsis en ausencia de una terapia adecuada,
por lo que requieren un diagnóstico y tratamiento médico precoz y agresivo,
a menudo quirúrgico.
Son potencialmente mortales, por lo que su diagnóstico precoz es crucial, siendo la TCMD la prueba de imagen más sensible para su diagnóstico.
La presencia de gas en el parénquima de órganos sólidos,
o en la pared de vísceras huecas intraabdominales también puede estar en relación con otras entidades más benignas (fístulas,
iatrogenia…) que hay que considerar en el diagnóstico diferencial,
así como el contexto clínico del paciente (factores de riesgo).
La secuencia de estudio radiológico más habitual incluye en primer lugar la radiología simple y la ecografía,
modalidades de inicio para evaluar la patología abdomino-pélvica aguda,
y que nos permitirán detectar gas (a veces difícil de localizar por la interposición de asas intestinales) y alteraciones de los órganos (inflamación,
dilatación…).
En la ecografía,
los artefactos producidos por el gas impiden valorar otros hallazgos y es también difícil descartar otras causas de aire.
Por ello,
muchas veces vamos a precisar estudio de TCMD que es la prueba más sensible y específica en la detección de gas anómalo y servirá para la exacta localización anatómica del mismo,
para valorar la extensión y para descartar otras causas de aire no enfisematosas.
Hemos realizado una amplia revisión de los casos de infecciones intraabdominales abdominopélvicas que han ocurrido en nuestro centro desde 1999 hasta la actualidad.
El diagnóstico de infección se confirmó en todos los casos.
Mostramos imágenes de radiología convencional,
TCMD y ecografía de infecciones enfisematosas que afectan:
- Vesícula.
- Estómago.
- Páncreas.
- Tracto genitourinario.
- Intestino.
- Pared abdominal.
- Región perineal (gangrena de Fournier).
Ilustramos asimismo los posibles diagnósticos diferenciales consistentes en fuentes más benignas de gas (fístulas,
etc.),
que pueden manifestarse radiológicamente de forma similar.
1.
COLECISTITIS ENFISEMATOSA.
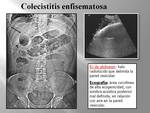
La colecistitis enfisematosa,
aunque suele ser la infeccion enfisematosa más frecuente,
es una rara entidad (1% colecistitis) que se caracteriza por la presencia de gas en la luz vesicular o en la pared (Fig. 1, Fig. 2) en ausencia de fístulas con el tracto digestivo,
siendo su presentación clínica indistinguible a la colecisitis aguda y,
en ocasiones,
engañosamente leve.
Dado su mayor número de complicaciones y elevada mortalidad,
es imprescindible que el radiólogo general conozca los signos radiológicos y su espectro de manifestaciones,
ya que son los estudios de imagen los que llevarán al diagnóstico de esta entidad.
(Fig. 3).
Es más frecuente en hombres 2/1,
entre 50-70,
con diabetes y ateroesclerosis.
El compromiso vascular de la arteria cística juega un papel importante y muchas veces es una enfermedad acalculosa con perforación vesicular.
Los gérmenes más frecuentes son Clostridium welchii y E.
coli.
La presentación clínica es insidiosa y su progresión rápida.
Existen tres estadios clinicos/radiológicos según dónde se detecte el gas:
Estadio 1.- Gas en la luz/interior de la vesícula. (Fig. 4).
Estadio 2.- Gas en la pared de la vesícula.
(Fig. 2 ,
Fig. 5).
Estadio 3.- Gas en los tejidos pericolecísticos.
El diagnóstico diferencial con las técnicas básicas,
será con el gas intestinal superpuesto,
el absceso hepático,
la fístula enterobiliar y el ileo biliar (Fig. 6), pero la TCMD nos permitirá una exacta localización y caracterización de la entidad.
En ecografía (Fig. 7) se detectarán ecos altos con artefacto de reverberación,
“sombra sucia”.
Un signo más específico pero menos frecuente es la existencia de focos ecogénicos en la luz de la vesícula,
similar a las “burbujas en la copa de champán”.
(Fig. 8,
Fig. 9). Existen falsos negativos si hay aire pericolecístico y no permite ver el interior de la vesícula,
si hay calcificación de la pared (vesícula en porcelana) o si es una vesícula con múltiples litiasis.
La TCMD es más sensible y específica detectando a veces,
neumobilia,
gas portal y neumoperitoneo.
La mortalidad es del 15% vs 4% de colecistitis no enfisematosa.
Tratamiento: Definitivo con colecistectomía.
Colecistostomía percutánea en pacientes graves.
2.
GASTRITIS ENFISEMATOSA.
Es el órgano menos afectado por las infecciones formadoras de gas.
Los gérmenes más frecuentes son Clostridium w.
y S.
aureus.
Los factores de riesgo son la ingestión cáustica,
abuso de alcohol,
cirugía,
trauma,
infarto gástrico.
La ingestión ácida produce una necrosis coagulativa y la ingestión alcalina una necrosis licuefactiva.
No hay predilección de sexo,
edad,
ni existencia o no de diabetes.
El diagnóstico se hace con la identificación de burbujas de gas en la submucosa en disposición moteada y acompañadas de un engrosamiento de pliegues gástricos por edema mucoso que puede ser difuso o localizado principalmente en la curvatura mayor gástrica.
(Fig. 10 ).
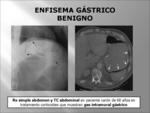
El diagnóstico diferencial se realizará con el enfisema benigno gástrico (Fig. 11) que ocurre enfermos con accesos de tos violenta,
vómitos o EPOC, sin engrosamiento de pliegues,
asintomáticos y con resolución espontánea,
abscesos en el saco menor y el bezoar gástrico.
La mortalidad alcanza el 60-80%.
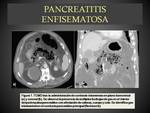
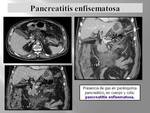
3. PANCREATITIS ENFISEMATOSA. (Fig. 12).
El páncreas en un órgano cuyo parénquima no debe contener gas en condiciones normales.
Las causas más frecuentes de la presencia de gas en el lecho pancreático son los abscesos,
pseudoquistes infectados,
procesos neoplásicos malignos,
fístulas entéricas,
divertículos duodenales y úlceras duodenales penetrantes.
La pancreatitis enfisematosa constituye una forma grave y muy poco frecuente de la pancreatitis aguda,
caracterizándose por una infección necrotizante de la glándula,
asociando una infiltración aérea del parénquima y del espacio peripancreático.
(Fig. 13).
Gran parte de las pancreatitis enfisematosas han sido atribuidas a bacterias gramnegativas,
siendo E.
Coli y Pseudomonas las más frecuentemente aisladas en cultivo.
Los organismos infecciosos pueden alcanzar el lecho pancreático de diversos modos: vía sanguínea,
linfática,
por medio de una fístula entérica o por reflujo a través de una ampolla de Vater patológica.
Los pacientes con pancreatitis enfisematosa generalmente presentan comorbilidades asociadas tales como: inmunosupresión,
diabetes mal controlada o insuficiencia renal crónica.
La detección de retroneumoperitoneo es clave en el diagnóstico de la infección enfisematosa del páncreas.
Aunque la identificación aislada de burbujas de gas no es un hallazgo específico de infección,
su presencia en un área de necrosis pancreática se considera un indicador positivo de microorganismos formadores de gas.
En radiografía simple puede identificarse un patrón aéreo moteado proyectado en epigastrio.
En el estudio ecográfico el gas intrapancreático se manifiesta como múltiples focos de alta ecogenicidad,
de morfología irregular y reverberación posterior.
No obstante,
la TCMD es el método de elección para la detección de gas parenquimatoso,
su localización anatómica y extensión (Fig. 14 ). Aunque la administración de contraste intravenoso no es necesaria para la visualización del gas,
permite una correcta valoración de las potenciales complicaciones asociadas,
incluyendo la necrosis glandular y la formación de abscesos.
(Fig. 15).
Aunque tradicionalmente la pancreatitis enfisematosa constituye una indicación quirúrgica urgente,
los últimos estudios realizados señalan que un manejo conservador con drenaje percutáneo,
tratamiento antibiótico agresivo y suporte nutricional puede constituir una alternativa válida,
ya que no se obtienen diferencias significativas entre ambos tratamientos en cuanto a la incidencia de fallo orgánico,
mortalidad o formación de colecciones intraabdominales.
En cualquier caso,
el pronóstico de una necrosis pancreática infectada es extremadamente grave,
presentando unas tasas de mortalidad muy elevadas,
cercanas al 50 %.
Por tanto,
el papel de las técnicas de imagen es crucial para alcanzar un diagnóstico precoz que permita la instauración inmediata de las medidas terapéuticas oportunas,
ya que la mortalidad aumenta del 4 al 50% si la pancreatitis se complica con abscesos y/o sobreinfección enfisematosa.
Se debe realizar diagnóstico diferencial con el reflujo duodenal,
la instrumentación endoscópica y la fístula entérica.
4. INFECCIONES URINARIAS ENFISEMATOSAS.
Las infecciones enfisematosas de las vías urinarias constituyen un
pequeño porcentaje de todas las infecciones que se presentan en estas vías; además,
se pueden desarrollar en cualquier parte de éstas: en el parénquima renal (nefritis enfisematosa),
en la pelvis y los cálices (pielitis enfisematosa),
en el uréter (uretritis enfisematosa) o en la vejiga (cistitis enfisematosa).
Estas infecciones suelen progresar rápidamente y pueden ser fatales,
con tasas de mortalidad reportadas entre el 70% y el 90%.
Los factores de riesgo para las infecciones urinarias enfisematosas son: la diabetes mellitus,
nefrolitiasis,
vejiga neurogena,
la obstrucción urinaria,
riñón poliquístico,
enfermedad renal crónica e infecciones urinarias de repetición y en pacientes inmunosuprimidos.
Son más frecuentes en mujeres,
con una proporción de 5,9:1,
debido a que la mujer es más propensa a tener infecciones de vías urinarias,
y mayor afectación en el riñón izquierdo (67%),
que en el derecho (25%).
Además,
tienen mayor incidencia en la sexta y la séptima décadas de la vida.
Los gérmenes como E.
Coli ( 69%),
Klebsiella (29%),
Proteus mirabilis,
Cándida,
Pseudomonas son los más frecuentemente detectados.
La clínica incluye el fracaso renal,
la hiperglucemia y el shock.
Existen tres tipos : pielonefritis ( la más frecuente),
pielitis y cistitis.
A.
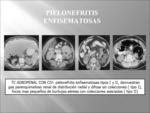
PIELONEFRITIS ENFISEMATOSA: es una infección rara,
grave y formadora de gas en el parénquima renal y áreas adyacentes,
lo que da como resultado la presencia de gas en el parénquima renal,
sistemas colectores o tejido perinéfrico.
Su presentación clínica es indistinguible de una pielonefritis aguda grave y sus manifestaciones clínicas no se correlacionan con la cronicidad de la inflamación.
Este diagnóstico puede sospecharse luego de una pobre respuesta al tratamiento antibiótico.
Algunos autores han descrito dos tipos clínicos:
- Tipo 1,
que tiene un curso fulminante,
con una necrosis progresiva,
trombosis intravascular y microabscesos con formación de gas.
La mortalidad en este caso es del 70%-90%,
y en los que sobreviven el riñón no va a ser funcional.
- Tipo 2, hay un curso insidioso,
con acumulaciones líquidas perirrenales y gas loculado.
Su mortalidad es mucho menor,
18%.
PIELONEFRITIS ENFISEMATOSAS (Fig. 20,
Fig. 21)
Tipo I= detección de gas moteado pero sin colecciones fluidas.
Tipo II= detección de burbujas o gas loculado en parénquima o sistema colector con colecciones liquidas renales o perirrenales.
Con tratamiento conservador se puede pasar del tipo I al II,
pero a veces se precisa directamente tratamiento quirúrgico.
(Fig. 23).
En las pruebas de imagen encontraremos burbujas de gas en la fosa renal,
orientadas radialmente correspondiendo a las pirámides,
colecciones de aire excrescentes en la fascia de Gerota,
que implica extensión perirrenal o necrosis renal.
Podemos identificar tambien nefrogramas persistentes en UIV,
con retraso en la excreción del contraste,
dilatación de vía excretora,
detección de litiasis,
necrosis local,
formación de abscesos,
etc.
Al hacer el diagnóstico de pielonefritis enfisematosa,
se deben tener en cuenta otros diagnósticos diferenciales de causas de gas en las vías urinarias (Fig. 17 ):
1.
Iatrogenia: se resuelve en corto tiempo después del procedimiento.
2. Postrauma: es raro,
no tiene significado patológico y no se conoce su causa.
3.
Intratumoral: consecuencia de la embolización y necrosis posttratamiento.
B.
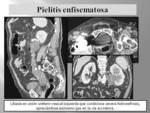
PIELITIS ENFISEMATOSA (Fig. 22): la detección del gas está limitado al sistema excretor,
no afectando el parénquima renal,
aunque el gas normalmente es secundario a la infección coexistente en el riñón o en la vejiga.
El diagnóstico diferencial se debe establecer con el reflujo de aire tras instrumentación o en la cirugía uro-intestinal.
(Fig. 16).
C.
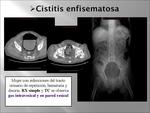
CISTISIS ENFISEMATOSA (Fig. 18,
Fig. 19): es una complicación rara de la infección del tracto urinario,
que se caracteriza por la presencia de gas intravesical y en la pared de la vejiga urinaria,
debida a la fermentación bacteriana.
(Fig. 24).
Aproximadamente el 50-80% de los pacientes es diabético y hay una mayor incidencia en mujeres (2/1).
Los hallazgos clínicos en esta entidad son inespecíficos: disuria,
piuria,
bacteriuria,
hematuria,
glucosuria y neumaturia (signo-sintoma más específico) y normalmente las pruebas de imagen (radiografía simple,
ecografía y/o tomografía computarizada) confirman el diagnóstico.
(Fig. 25).
Otros factores predisponentes incluyen las infecciones crónicas del tracto urinario, procesos obstrcutivos y la vejiga neurógena.
Los gérmenes más frecuentes son E.
Coli,
Enterobacter aerogenes,
Clostridium y hongos.
El diagnóstico diferencial debe realizarse en pacientes a los que se les ha realizado una instrumentación urológica (sondaje,
cistoscopia,
etc.), pacientes con fístulas entre la vejiga y las estructuras de vecindad (colon,
asas de intestino delgado y vagina en mujeres) debidas a procesos neoplásicos/inflamatorios o a RT previa, traumatismos,
neumatosis quística intestinal y de gas intrapelviano extravesical, por abscesos pélvicos,
por procesos ginecologicos,
como la gangrena gaseosa uterina y la vaginitis enfisematosa.
La resolución se logra con relativa facilidad con antibióticos parenterales,
control de la glucosa sanguínea,
hidratación y retirada de los restos vesicales con una sonda de Foley.
La cirugía está indicada en poco casos,
principalmente en los que progrese a cistitis necrosante grave y ante anomalias anatómicas.
5. GAS EN LA PARED INTESTINAL (NEUMATOSIS INTESTINAL). (Fig. 26,
Fig. 27).
Se ha descrito como la agrupación de quistes radiolúcidos en el contorno de la pared intestinal. Puede aparecer nodularidad mucosa segmentaria,
asociada o no a neumoperitoneo o retroneumoperitoneo,
identificándose incluso gas en el sistema venoso mesentérico o en la vena porta.
La neumatosis intestinal se ha atribuido al menos a 58 factores causales,
pudiendo clasificarlos en 4 grupos.
(Fig. 28).
Puede aparecer por causas patológicas que lesionan la pared intestinal como la isquemia intestinal,
la EII,
traumatismos,
la distensión abdominal,
neoplasias,
cirugía previa (Fig. 30); o por causas benignas como la neumatosis quística intestinal (múltiples quistes de gas en la pared del colon y del intestino delgado) idiopática o asociada a pacientes con EPOC.
(Fig. 29).
En recién nacidos prematuros la neumatosis intestinal se asocia a enterocolitis necrotizante.
El gas en la pared intestinal puede presentarse a modo de burbujas paralelas o como colecciones lineales.
Ésta diferente distribución en la isquemia intestinal puede tener implicaciones pronósticas como ha descrito Wiesner.
La neumatosis intestinal extensa y lineal está altamente relacionada con el infarto transmural,
sobre todo si se asocia a neumatosis portal.
(Fig. 31). Sin embargo,
la neumatosis a modo de burbujas y de forma aislada sólo se ha relacionado con infarto parcial mural.
Independientemente de la etiología,
la neumatosis intestinal presenta características radiológicas similares,
por lo que el conocimiento de su patogenia contribuye a una interpretación más correcta de los hallazgos del TC.
6. GAS EN LA PARED ABDOMINAL.
Es frecuente hallarlo en el paciente postquirúrgico en la zona de la incisión o adyacente a los tubos de drenaje,
sin ser patológico.
Los abscesosde la pared abdominal son otra causa de gas,
producidos como complicación de hematomas de pared o como complicación tras una cirugía abdominal o por un proceso patológico abdominal subyacente (E.I.I.,
apendicitis,
diverticulitis).
Las fístulas entero-cutáneas son otra causa de gas extraluminal,
pueden presentarse como complicación de una cirugía o de E.I.I.
Si el gas en la pared abdominal se presenta de forma lineal disecando planos,
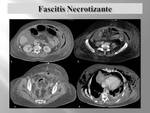
habrá que pensar en la FASCITIS NECROTIZANTE:
- Es una infección de partes blandas con afectación fascial profunda y necrosis 2ª de los tejidos subcutaneos.
- Su localizaciones más frecuentes son la pared abdominal,
las extremidades y el periné.
- Ocurre con más frecuencia en pacientes diabéticos,
alcohólicos,
inmunodeprimidos,
ADVP y con enfermedad vascular periférica.
- Etiología: trauma/heridas penetrantes,
complicaciones postoperatorias,
infecciones/úlceras cutaneas,
mordeduras y fíitulas colo-cutáneas.
- Se caracteriza por su progresiva y rápida diseminación.
- Producida por bacterias anaerobias formadoras de gas ,
en frecuente combinación con aerobios GRAM negativas,
(suele ser polimicrobiana).
- Se trata de una emergencia quirúrgica,
siendo dificil de reconocer en etapas tempranas,
con tasas de morbilidad y de mortalidad del 70-80%.
- La clínica es un cuadro tóxico con un dolor desproporcionado a la exploración abdominal y de su diagnóstico precoz depende la vida del paciente.
- Requiere un tratamiento agresivo de desbridación y limpieza quirúrgica así como tratamiento antibiótico.
- La TC juega un papel vital en el diagnóstico precoz permitiendo así un tratamiento más rápido.
(Fig. 32).
Un signo específico es la formación de gas en tejidos subcutáneos,
no presente en todos los casos.
Otros hallazgos son : engrosamiento fascial,
colecciones liquidas en las vainas fasciales,
edema en septos intermusculares y músculos y ausencia de realce de las fascias.
7. GANGRENA FOURNIER.
Es una fascitis necrotizante rápidamente progresiva que afecta a la región perineal,
perianal y genital.
Es mucho más frecuente en hombres con una proporción de 10/1,
diabéticos,
inmunodeprimidos por alcohol y SIDA.
Se trata de una infección polimicrobiana (clostridium,
streptococo y stafilococo).
La exploración física detecta eritema,
hinchazón genital,
formación de vesículas,
fluctuación,
etc...
Los estudios de imagen detectan aire intersticial,
enfisema subcutáneo y enfisema más profundo que se puede extender a canal inguinal,
pared abdominal anterior,
junto con engrosamiento fascial asimétrico,
desflecamiento de la grasa y colecciones líquidas.
La TC es la técnica idónea para valorar la extensión. (Fig. 33).
Constituye una verdadera emergencia quirúrgica y el tratamiento debe ser agresivo pues la mortalidad oscila entre el 21-70%.