El taponamiento cardíaco es una condición dentro del espectro de síndromes de compresión pericárdica.
Cuando se acumula material en la cavidad pericárdica o cuando el pericardio cicatriza o esta engrosado o inelástico,
uno de los tres síndromes de compresión pericárdica puede suceder:
Taponamiento cardíaco,
pericarditis constrictiva (resultado de fibrocicatrización y pérdida de elasticidad del pericardio) y una entidad mixta denominada pericarditis efusiva-constrictiva
El taponamiento cardíaco es un estado hemodinámico que resulta del la acumulación lenta o rápida de líquido,
pus,
sangre,
gas o tejido neoplásico benigno o maligno en la cavidad pericárdica.
Puede ser agudo o subagudo.
El incremento de volumen intrapericárdico resulta en aumento de la presión,
condicionando compresión del corazón,
lo cual restringe el llenado de las cavidades cardíacas,
con el resultado de severo deterioro hemodinámico y eventualmente reducción del rendimiento cardíaco.
La ecocardiografía es considerada la técnica de elección para la valoración del derrame pericárdico y el taponamiento.
Sin embargo en casos equívocos o cuando la ecocardiografía no es accesible,
estudios adicionales de imagen como el CT o la RM son necesarios,
pudiendo dar información adicional con la valoración total del tórax.
Anatomía pericardio:
Cavidad con doble pared.
Capa fibrosa externa y serosa interna.
La capa que recubre el corazón y parte de los grandes vasos es la visceral (epicardio).
La reflexión externa a la capa visceral es el pericardio parietal.
El espacio comprendido entre ambas capas es la cavidad pericárdica.
Contiene una pequeña cantidad de líquido (15-50ml),
producido por las celulas mesoteliales de la serosa.
Fisiopatología:
El taponamiento cardíaco está caracterizado por un descenso de los volúmenes intracardíacos y un incremento en las presiones de llenado diastólicas.
En condiciones fisiológicas la presión intrapericárdica es similar a la intrapleural,
y por tanto es negativa.
Inicialmente,
cuando aumenta el contenido líquido,
el espacio pericárdico se acomoda,
sin un incremento en la presión, sin compromiso de las cámaras cardíacas, hasta que el límite de la reserva volumétrica pericárdica es alcanzado.
Cuando este límite de elasticidad del pericardio es superado,
comienza el compromiso de las cámaras cardíacas,
se reduce la capacidad diastólica,
la entrada de sangre,
y se equiparan las presiones a nivel intracardíaco y pericárdico.
El resultado es una disminución de la presión arterial,
del flujo coronario y del gasto cardíaco.
Cuando el incremento de líquido en pericardio se produce lentamente,
es mayor la tolerancia al aumento de volumen,
sin consecuencias hemodinámicas.
Cuando el incremento de volumen es brusco,
menores cantidades de líquido incrementan rapidamente las consecuencias hemodinámicas.
La velocidad con que se acumula el líquido en el pericardio es por tanto un factor importante en el desarrollo del taponamiento.
Otro factor que puede incrementar los efectos del volumen de líquido pericárdico,
es la escasa distensibilidad del pericardio,
como en el caso de pericarditis constrictiva asociada al derrame.
Semiología clínica:
Aunque el taponamiento cardiaco es un diagnóstico clínico,
la mayoría de signos y síntomas son inespecíficos cuando son analizados individualmente.
No obstante el conjunto de signos y síntomas pueden ser altamente sugestivos de taponamiento cuando ocurren simultaneamente y en un contexto clínico adecuado.
Debido a la disminución de los volúmenes intracardíacos,
se reduce el gasto cardíaco y consecuentemente se produce mecanismos compensatorios para mantener el gasto y la presión arterial,
como estumulación simpaticomimética que aumenta la contractilidad cardíaca y produce taquicardia y vasocontricción.
El taponamiento clinicamente significativo produce hipotensión.
Cuando se desarrolla rapidamente,
el paciente presenta shock,
con congestión yugular (lo que lo diferencia de otros colapsos).
Signos de bajo gasto cardíaco y de perfusión periférica pobre: extremidades frías,
así como oidos y nariz,
cianosis periférica, debilidad muscular,
diaforesis. En casos graves disminución del estado de conciencia y shock cardiogénico.
La triada de ruidos cardíacos apagados,
hipotensión y distensión yugular,
es altamente sugestiva,
pero no está presente en todos los pacientes.
El pulso paradójico es un signo ominoso de colapso hemodinámico,
aunque se puede producir en otras entidades patológicas.
Dolor torácico sordo o constrictivo.
Disnea/ortopnea.
En caso de taponamiento cardíaco crónico predominan los síntomas de la enfermedad de base.
Disnea y dolor torácico continuos.
Signos de congestión venosa crónica como hepatomegalia,
ascitis y edema de partes blandas.
El electrocardiograma puede dar signos como taquicardia sinusal,
bajo voltaje,
alternancia eléctrica,
anomalías de la repolarización ventricular etc.
Cateter venoso central: aumento de la presión venosa central.
Cateter de Swan-Ganz: curvas de presión arterial etc.
Alteraciones de la presión arterial como convergencia y pulso paradójico.
Tratamiento:
Drenaje mediante pericardiocentesis guiada por ecografía o tac.
Incidentamente y en caso de emergencia como colapso circulatorio súbito puede realizarse sin guía radiológica.
El éxito de la pericardiocentesis guiada por ecografía es mayor en casos de derrames anteriores de más de 10mm de grosor.
El drenaje quirúrgico está indicado en casos de recidiva,
sangrado/coágulos o contenido purulento.
Los pacientes con derrame recurrente,
como en casos de neoplasia,
pueden requerir esclerosis pericárdica o pericardiotomia con comunicación pleural.
Causas de taponamiento cardíaco:
Taponamiento cardíaco agudo
Hemopericardio
Ruptura de la pared libre del ventrículo postinfarto de miocardio
Aneurisma aórtico roto a cavidad pericárdica
Disección aórtica al pericardio
Neoplasias
Tratamiento anticoagulante
Postoperatorio cirugía cardíaca
Pericarditis aguda: bacteriana,
vírica,
tuberculosa
Enfermedades del tejido conectivo
Taponamiento cardíaco crónico
Causas infecciosas:
Tuberculosis
Algunas parasitosis
Causa no infecciosa:
Urémico
Neoplásico
Mixedematoso
Postirradiación
Síndrome de Dressler
Síndrome postpericardiectomía
Quilopericardio
SEMIOLOGÍA RADIOLÓGICA
Radiografía de tórax
Derrame pericárdico:
Cambios rápidos en el tamaño del corazón
Sin trastornos de la vascularización pulmonar.
Sin edema pulmonar.
Corazón globuloso.
Senos cardiofrénicos agudos.
Ensanchamiento del pedículo vascular.
Banda de densidad de partes blandas en rx lateral delimitada por grasa epicárdica.
Neumopericardio a tensión:
Corazón rodeado por gas,
con pericardio bien delimitado por ambos lados.
En taponamiento el corazón disminuye su tamaño.
La rx puede mostrar además neumotorax o neumomediastino.
Pueden existir fenestraciones entre el espacio pleural y el pericardio,
con mecanismo de válvula.
Ecocardiografía
Es la técnica de elección en el diagnóstico de taponamiento cardiaco.
- Compresión de cámaras cardíacas.
- Plétora de vena cava inferior.
- Velocidad del flujo transvalvular paradójica (doppler).
- Compresión del tronco arterial pulmonar.
- Compresión de la vci torácica.
- Movimiento paradójico del septo interventricular
- Movimiento oscilatorio del corazón dentro del líquido.
Las paredes más delgadas/compresibles de las cámaras derechas son las primeras en comprimirse.
El colapso de la aurícula (más sensible para tp) y el ventrículo derechos (más específico) son los dos datos mas fiables de taponamiento en la ecocardiografía.
El colapso de la auricula dcha es más evidente en la diástole tardía o la sístole temprana (menos presión intracavitaria).
Menos habitual,
aunque altamente específico,
es el colapso de aurícula izda,
dándose solo circunstancialmente el colapso del vi.
Un signo ecocardiográfico importante de taponamiento es la dilatación o plétora de la vci.
Normalmente la vci disminuye su diámetro un 50% tras una inspiración profunda.
En el taponamiento la vci esta dilatada y no disminuye su diámetro tras la inspiración.
Sin embargo la plétora de la vci no es específico para taponamiento y puede darse en otras causas de aumento de la presión en la AD.
Otros signos ecocardiográficos sugestivos de tp cardíaco:
- Velocidad del flujo paradójica,
que consiste en variaciones anormalmente exageradas de las velocidades de llenado diastólico transtricuspidea y transmitral con la respiración.
- Indentación anterior a nivel de la unión de la ad y la vci.
- Compresión del tronco arterial pulmonar.
- Movimiento paradójico de los septo interauriculares e interventriculares,
durante la respiración,
condicionados por la falta de volumen de las cavidades cardíacas en relación al derrame pericárdico (las cavidades derechas se rellenan a expensas del colapso de las izquierdas y viceversa,
de ahí el movimiento de los septos).
Tac
Aporta información sobre el resto del tórax (derrame pleural,
atelectasia,
masas…)
Aporta información sobre las características del líquido basándose en sus valores de atenuación,
baja atenuación en derrame seroso por insuficiencia cardíaca,
fallo renal,
o derrame carcinomatoso no hemorrágico.
Alta densidad sugiere hemopericardio,
malignidad,
pus…; la densidad parecida a la grasa sugiere quilopericardio.
También distingue engrosamiento o nodularidad del pericardio,
que puede realzar con el contraste,
en contraposición al derrame.
Signos de tp cardíaco en tac:
- Dilatación de la vcs con diámetro igual o mayor que la aorta adyacente.
- Dilatación de la vci con diámetro mayor que el doble de la aorta abdominal adyacente.
- Linfedema periportal.
- Reflujo de contraste en vci o ácigos (y dilatación).
- Dilatación de la venas suprahepáticas o renales.
Estos signos no son específicos de taponamiento,
pero si compatibles en caso de que aparezcan juntos en caso de gran derrame pericárdico.
RM
Su papel es limitado,
ya que el diagnóstico precoz es vital y se utilizan prioritariamente la ecografía y el tac.
Mismos hallazgos que en tac y además:
Altamente sensible para detectar pequeños derrames.
Puede caracterizar el derrame:
Trasudado: hipointenso en T1,
DP,
SPE / hiperintenso en T2,
FSE,
gradiente.
Exudado,
proteinaceos y hemorragia: hiperintenso en T1 y en T2.
En hemorragia cambios con la evolución y la degradación de la sangre.
Estudio de la función cardíaca y el llenado diastólico.
***************
CASOS EN IMÁGENES.
Figuras 1 a 9.
Varón de 16 años,
que acude a urgencias en tres ocasiones en el plazo de 15 dias: la primera por dolor abdominal,
remitiendose al paciente a su domicilio tras prescripción de ranitidina; la segunda vez acude por dolor epigástrico,
nauseas y ansiedad (problemas familiares),
orientándose el diagnóstico como probables síntomas psicosomáticos y prescribiéndose ansiolíticos.
La tercera vez que acude a urgencias presenta dolor abdominal periumbilical y epigástrico de 16 dias de evolución,
edema con cianosis en abdomen y hemicuerpo izdo,
tos con expectoración blanquecina,
ortopnea intensa y disnea paroxística nocturna.
La saturación de O2 disminuye con el decúbito.
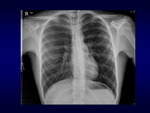
Semiología radiológica de urgencias: figuras 1 a 8.
El paciente se remite de urgencias a servicio de cirugía cardíaca.
Se diagnóstica insuficiencia cardíaca biventricular aguda y se indica cirugía de urgencias,
observandose en la misma hemopericardio a tensión,
extirpándose masa a nivel de pared inferior de VD con base amplia que se extiende hasta surco interventricular posterior,
infiltrando la pared en todo su espesor así como la base de implantación de músculo papilar posterior tricuspídeo y la arteria DP.
Así mismo se observan varias metástasis epicárdicas en cara lateral de VI.
Tras extirpar la masa principal se cierra el VD con parche de dacron y se reimplanta el músculo papilar triscupídeo.
Anatomía patológica: rabdomiosarcoma embrionario cardíaco.
Recidiva al cabo de nueve meses con metástasis en pared lateral de VI,
posterior a AD y anterior a vena pulmonar superior izda.
Figuras 10 a 13.
Varon de 15 años con fiebre,
dolor torácico y epigástrico.
Pericarditis aguda por Coxackie.
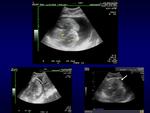
Ecocardiografía: gran derrame pericárdico septado,
disminución de los flujos aórtico y mitral con inspiración,
compresión de la pared libre de AD,
rectificación de la pared anterior del VD,
dilatación de vena cava inferior con mínima variación de calibre con la respiración.
Ecografia abdominal: dilatación de vena cava inferior y venas suprahepáticas,
edema perivesicular,
pulsatilidad de flujo femoral con inversión del mismo.
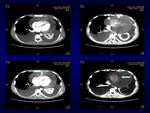
Tac: rectificación del contorno anterior-dcho del corazón.
Curvamiento o angulación del septo interventricular (traducción del movimiento paradójico del septo en la ecocardiografia).
Vena cava superior dilatada,
de similar calibre a aorta.
Edema periportal.
Dilatación de vena cava inferior (compárese con aorta) y venas suprahepáticas.
Patrón de atenuación hepática “atigrado” por congestión.
Figuras 14 a 16
Paciente con debilidad,
astenia y disnea progresiva.
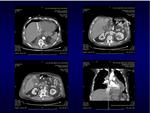
Tac: tep y signos de taponamiento cardiaco (VCS de similara calibre a aorta ascendente,
rectificacion de contornos de VD y AD,
dilatación de VCI y suprahepáticas con reflujo en las mismas,
edema periportal y perivesicular,
dilatación de venas renales y anasarca).
El paciente hace una parada cardiorespiratoria tras la realización del tac.
Figuras 17 y18
Paciente con mal estado general,
tos,
disnea,
dolor pleurítico,
anorexia,
nauseas y vómitos.
Neoplasia de pulmón estadio IV,
infiltración neoplásica del pericardio con citología del líquido pericárdico positiva para adenocarcinoma.
Ecocardiografía (no mostrada): colapso parcial de AD y VD,
corazón “bamboleante”,
variaciones de flujo aórtico y mitral con la respiración,
vena cava inferior dilatada sin variación de calibre con la respiración.
Rx de tórax: corazón globuloso; en rx lateral banda radiotrasparente retroesternal por grasa subepicárdica delimitando el liquido pericárdico anteriormente.
Tac: movimiento del corazón dentro del derrame pericárdico,
traduciendo el “bamboleo” visto en la ecocardiografía.
Edema perivesicular.
Dilatación de vena cava inferior y venas renales.
Figura 19.
Paciente con disnea de esfuerzo,
tos y expectoración blanquecina,
opresión torácica,
distensión abdominal.
Ecocardiografia (no mostrada): colapso parcial de cavidades derechas y cambios respiratorios de flujo de llenado a nivel mitral,
aórtico y tricuspideo.
Rx de tórax: corazón muy globuloso sin alteraciones vasculares asociadas; proyección lateral con banda radiotransparente retroesternal (grasa subepicárdica) delimitando el liquido pericárdico anteriormente.
Figura 20.
Paciente con signos ecocardiográfico discretos de taponamiento (compresión discreta de VD).
Rx de tórax: corazón globuloso.
Tac: pequeño grado de compresión sobre VD.
Figura 21.
Paciente con mal estado general,
astenia y anorexia.
Ecocardiografia (colapso parcial de AD y VD,
sin cambios de calibre en VCI durante la respiración).
Rx de tórax: corazón globuloso (y rx previa con corazón normal).
Figura 22.
Paciente con insuficiencia cardíaca y respiratoria,
anuria,
disnea,
edemas en extremidades inferiores.
Derrame pericárdico hemático en relación a coagulopatia por warfarina.
Ecocardiografía: colapso de VD en diástole y variación significativa del flujo tricuspideo y mitral con la respiración.
Figura 23.
Paciente con dolor precordial,
epigástrico,
espalda y brazo izquierdo,
sudoración,
mareo,
nauseas,
frialdad,
inestabilidad hemodinámica y oliguria.
Ecocardiografia (no mostrada): signos de taponamiento cardíaco.
Ecografía abdominal: derrame pericárdico importante y edema perivesicular.
Figura 24.
Paciente que ingresa por disnea y dolor torácico y epigástrico.
Anticuerpos postivos para coxiella,
resolución con drenaje y tratamiento antibiótico.
Ecardiografía: variaciones significativas del flujo aórtico y mitral con la respiración y signos de compromiso hemodinámico.
Tac: dilatación de VCI y reflujo de contraste en venas suprahepáticas.
Figura 25.
Diagnóstico diferencial.
Pericarditis constrictiva.
Paciente con clínica de insuficiencia cardíaca derecha.
Ecocardiografía (no mostrada): pericardio adyacente a cavidades derechas engrosado y calcificado.
Retroceso diastólico de flujo en venas suprahepáticas.
Insuficiencia tricuspídea.
Diagnóstico: pericarditis constrictiva.
Tac torácico: pericardio adyacente a cavidades derechas engrosado y calcificado,
dilatación de aurícula derecha,
ingurgitación venosa pulmonar,
infiltrados en vidrio deslustrado.
****************
APÉNCICE:
Con motivo del primer caso ilustrado en imágenes,
exponemos las principales etiologías de tumores cardíacos.
Tumores cardíacos primarios
Originados en miocardio o pericardio.
Incidencia estimada: <0,1% en estudios necrópsicos.
El 90% son benignos en el sentido de que no son invasivos,
si bien pueden producir alteraciones hemodinámicas graves debido a su localización.
Los tipos anatomopatológicos más frecuentes son:
a) Rabdomiomas (45-75%).
Son los tumores cardíacos más frecuentes en la infancia.
Generalmente son nódulos ventriculares múltiples.
b) Fibromas (6-25%).
Se dan en neonatos y lactantes,
siendo raros en niños mayores.
Son nódulos intramurales,
generalmente únicos,
localizados sobre todo en ápex de ventrículo izquierdo,
c) Mixomas (5-10%,
más frecuentes a mayor edad).
Suelen ser tumores únicos de aurícula izquierda (75%) o derecha (25%),
generalmente pedunculados y frecuentemente calcificados.
d) Teratomas intrapericárdicos (2-10%).
Masas únicas con múltiples quistes,
frecuentemente unidas a la base del corazón.
e) Sarcomas: son los tumores primarios malignos más habituales.
Proceden de es-tructuras musculares,
fibrosas o vasculares.
El más frecuente es el angiosarcoma.
Tumores cardíacos secundarios
Más frecuentes que los primarios.
Habitualmente afectan a miocardio y pericardio.
Suelen ser extensiones de linfomas,
neoplasia de pulmón,
metástasis…