1.
INTRODUCCIÓN.
Las glándulas suprarrenales son un lugar muy frecuente de patología.
Su localización en el retroperitoneo dificulta una correcta exploración clínica,
por lo que las diferentes técnicas de imagen de las que disponemos hoy en día (fundamentalmente TC y RM) se han convertido en una herramienta básica y fundamental en la detección,
caracterización y planificación quirúrgica de la mayoría de las lesiones adrenales,
siendo muy pocos los casos en los que se requieren procedimientos diagnósticos invasivos para un diagnóstico definitivo.
2.
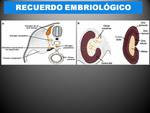
RECUERDO EMBRIOLÓGICO.
La glándula suprarrenal se desarrolla a partir de dos componentes:
a) Porción mesodérmica que forma la corteza
b) Porción ectodérmica que origina la médula.
Durante la quinta semana de desarrollo las células mesoteliales situadas en la raíz del mesenterio comienzan a proliferar y se introducen en el mesénquima subyacente,
donde formarán la corteza fetal.
Después del nacimiento la corteza fetal experimenta una regresión rápida,
excepto su capa más externa que se diferencia en la zona reticular.
La corteza adquiere su estructura característica en la pubertad.
Mientras se está formando la corteza fetal parte de las células de la cresta neural dan lugar a las células de la médula de la glándula o células cromafines,
que en el embrión se encuentran muy dispersas aunque en el adulto se localizan únicamente en la médula (FIG.
3)
3.
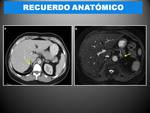
ANATOMÍA DE LAS GLÁNDULAS SUPRARRENALES.
Las glándulas suprarrenales son órganos pares localizados en el retroperitoneo sobre los riñones y envueltos en la fascia perirrenal
Anatómicamente ambas glándulas tienen un brazo medial y otro lateral,
que se extiende en dirección posterior a partir de un surco central.
Tienen una longitud craneocaudal entre 2-4 cm y sus extremos no deben de superar los 10 mm de grosor (FIG.
4).
4.
TÉCNICAS DE IMAGEN.
A)TC:
Por su sensibilidad y disponibilidad es la técnica de elección para el estudio de la patología suprarrenal (FIG.
5).
B) RM:
Modalidad de segunda línea,
si los resultados de la TC no son diagnósticos.
También se utiliza como modalidad primaria en casos de hallazgo incidental en RM solicitada por otra causa.
(FIG.6 Y FIG.7)
La espectroscopia-RM se ha convertido en los últimos años en una herramienta útil en el diagnóstico de los metabolitos,
fundamentalmente para la caracterización de los feocromocitomas.
C) US:
La ecografía es una técnica operador-dependiente y la visualización de las glándulas suprarrenales viene condicionada por factores tales como el hábito corporal,
la experiencia del explorador y el equipo disponible,
por lo que su sensibilidad y especificidad para la detección de patología es variable.
No obstante es una herramienta útil en el estudio inicial de una lesión suprarrenal en niños y mujeres embarazadas.
D)PAAF:
Permite diferenciar tejido adrenal de no adrenal,
aunque su rentabilidad es escasa en la diferenciación de adenomas/ carcinomas.
Las principales indicaciones son:
- Lesiones que aumentan de tamaño.
- Hallazgos radiológicos equívocos.
- Alta sospecha de metástasis en un paciente con tumor primario conocido ( ante un incidentaloma sin tumor primario conocido su indicación es escasa dada la baja frecuencia de metástasis,
las complicaciones y los falsos positivos)
- Siempre que el diagnóstico definitivo modifique la conducta terapéutica.
E) PET-TC con 12-fluorodesoxiglucosa:
Su principal utilidad es identificar masas suprarrenales en pacientes oncológicos.
5.CARACTERIZACIÓN DE LAS PRINCIPALES LESIONES ADRENALES
La detección inicial de una lesión en las glándulas suprarrenales (GSR),
obliga al radiólogo a plantearse tres cuestiones (FIG.
8)
En ausencia de datos que sugieran la existencia de un tumor funcionante secretor nos encontramos ante un INCIDENTALOMA SUPRARRENAL y el siguiente paso será intentar definir si la lesión ante la que nos enfrentamos cumple o no criterios de benignidad/ malignidad (FIG.
9)
A continuación se mostrarán los hallazgos más típicos por imagen de las principales patologías tanto benignas como malignas de las glándulas suprarrenales (FIG.
10)
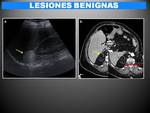
5.1 PATOLOGÍA TUMORAL BENIGNA
A) ADENOMA:
- Son las lesiones más comunes (0.14-7%),
generalmente asintomáticas y detectadas de manera casual.
- Una minoría son hiperfuncionantes,
responsables de trastornos endocrinos como el Sd de Cushing o de Conn.
- Se caracterizan histológicamente por la presencia de células claras con abundantes lípidos intracitoplasmáticos (grasa microscópica) separado por tejido fibrovascular,
característica que permite caracterizarlos por TC y RM.
- Hallazgos: (FIG.11,
FIG.12 y FIG.13)
B)MIELOLIPOMA:
- Tumor poco frecuente ( < 1% autopsias),
de naturaleza benigna y no funcionante.
- Si bien en la mayoría de las ocasiones son descubiertos de manera casual,
ocasionalmente pueden producir síntomas por hemorragia o efecto de masa si la lesión es grande y hasta un 10% pueden presentar trastornos endocrinos ( Sd de Cushing,
Sd de Conn).
-Está formado por cantidades variables de grasa y tejido hematopoyético.
- Si identificamos una lesión adrenal con grasa macroscópica en la TC sin contraste (<-20UH),
no es necesario realizar otras pruebas ni controles,
ni cirugía (salvo riesgo de sangrado >10cm)
- Hallazgos: ( FIG.14,
FIG.15,
FIG.16)
c)QUISTES:
- Son poco comunes,
demostrándose en el 0,1% de las autopsias.
- Generalmente son no funcionantes y unilaterales.
- El tipo más frecuente es el quiste endotelial (45%),
de predominio linfangiomatoso,
típicamente pequeño y asintomático.
Un 39% son pseudoquistes (secuela de una hemorragia suprarrenal antigua).
Las lesiones quísticas restantes de las glándulas suprarrenales son los quistes parasitarios y los quistes epiteliales verdaderos.
- Hallazgos: (FIG.17,
FIG.18,
FIG.19)
- Los quistes suprarrenales carecen de significado patológico y su resección quirúrgica es innecesaria si se puede establecer su diagnóstico por imagen.
Los quistes complicados pueden confundirse con tumores malignos,
ya que presentan en ocasiones valores de atenuación altos,
pared gruesa hipercaptante y septos,
siendo útil en estos casos la PAAF.
D) FEOCROMOCITOMA:
- Tumor poco frecuente de la médula suprarrenal productor de catecolaminas.
- Los pacientes con Neurofibromatosis,
síndrome de Von Hipel-Lindau y neoplasias endocrinas múltiples tienen mayor incidencia de feocromocitomas.
- La mayoría son sintomáticos (HTA paroxística y refractaria).
- Se sabe que:
- 10% extraadrenales (paraganglioma).
- 10% malignos.
- 10% asintomáticos.
- 10% bilaterales.
- El diagnóstico depende de la detección de una masa suprarrenal en un contexto clínico y analítico adecuado (elevación de los niveles séricos o urinarios de catecolaminas,
o de los niveles en orina de ácido vanilmandélico o metanefrina)
-Hallazgos (FIG.20,
FIG.21,
FIG.22 y FIG.23)
-Tratamiento: quirúrgico.
E) HEMANGIOMA:
- Tumores poco frecuente,
normalmente benignos.
- Pueden alcanzar tamaño >10cm.
- En la TC: lesiones bien definidas,
de densidad partes blandas,
que muestran un realce heterogéneo y periférico,
objetivándose una zona central hipodensa.
- RM: hipointenso y heterogéneo en T1 e hiperintenso en T2.
- Típico: presencia de flebolitos.
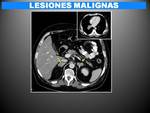
5.2 PATOLOGÍA TUMORAL MALIGNA
A) CARCINOMA SUPRARRENAL.
- Neoplasia maligna agresiva infrecuente (incidencia anual 1/millón/año).
-10% bilaterales.
- Distribución bimodal (pico inicial en la población pediátrica y un segundo entre 40-50 años).
- Puede ser asintómatico aunque los pacientes suelen presentar dolor abdominal o síntomas derivados de la hiperproducción hormonal ( Sd de Cushing,
Sd de Conn o virilización).
- Mal pronóstico: >12 cm,
hemorragia tumoral,
índice mitótico elevado.
- Hallazgos: (FIG.24,FIG.25,
FIG.26,
FIG.27).
B) METÁSTASIS:
- Es la lesión maligna más común de las glándulas suprarrenales( pulmón,
mama,
riñón,
intestino,
páncreas y melanoma)
- Frecuentemente son bilaterales (valorar la presencia de signos o síntomas de enfermedad de Addison para realizar tratamiento hormonal).
- Hallazgos: (FIG.28 y FIG.29)
- Pueden presentar hallazgos similares a los adenomas atípicos,
por lo que ante un paciente con tumor primario conocido sin enfermedad metastásica que presenta una masa suprarrenal sin pérdida de señal en la imagen con cambio químico:
- Puede realizarse un nuevo control en 6 meses: la estabilidad de la lesión descarta afectación metastásica.
Si por el contrario se produce crecimiento será compatible con enfermedad metastásica.
- Si no existen controles previos se puede realizar un TC con contraste en fase tardía.
- Valorar realización de PET/biopsia.
C)LINFOMA:
- Las glándulas suprarrenales se pueden afectar ocasionalmente por el linfoma,
siendo el tipo más frecuente la forma difusa del LNH.
Esta afectación puede aparecer como presentación de la enfermedad o en el seguimiento.
- Hallazgos (FIG.30)
5.3 MISCELANEA
A)HIPERPLASIA
-Aumento de tamaño bilateral de las glándulas suprarrenales (>10mm),
manteniéndose la forma y valores de atenuación e intensidad de señal en TC y RM sin cambios respecto a la glándula normal.
- Se ve habitualmente en pacientes con Síndrome de Cushing.
- Puede ser difusa o nodular.
- Hallazgos (FIG.31).
B)HEMORRAGIA SUPRARRENAL:
- Puede ocurrir en tres contextos diferentes:
- Hemorragia neonatal: es la más frecuente debido al gran tamaño de la glándula en este periodo y a su mayor propensión a lesionarse en el parto.
- Hemorragia del adulto no traumática: sepsis,
grandes quemados,
hipotensión,
tratamiento ACO…
- Traumatismo severo
- Hallazgos:
- La hemorragia suprarrenal se ve como una masa uni o bilateral de unos 3 cm.
En caso de hemorragia severa mostrará altos valores de atenuación en la TC sin contraste (50-90UH),
que disminuyen con el tiempo al igual que el tamaño de la masa.
- En la RM: hiperintenso en T1 en fase subaguda
- Ver FIG.32
C)INFECCIONES:
- Los procesos inflamatorios de las suprarrenales son infrecuentes,
siendo la mayoría de los casos secundarios a la existencia de una enfermedad granulomatosa crónica (TBC,
histoplasmosis o blastomicosis).
- La afectación granulomatosa puede tener distintas apariencias en función del momento de evolución de la enfermedad,
aunque en la mayoría de los casos hay un agrandamiento bilateral de las glándulas.
- Cuando la infección se hace crónica,
se produce atrofia y calcificación de las mismas.
A continuación incluimos un algoritmo diagnóstico para el manejo de las lesiones incidentales en las glándulas suprarrenales (FIG.
33)