1.
REVISIÓN DE LA ANATOMÍA DEL COMPLEJO ESTABILIZADOR DE LA PATELA MEDIANTE DIBUJOS Y ESQUEMAS.
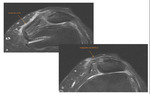
Entender la anatomía funcional y los mecanismos básicos de la articulación femoropatelar es fundamental para comprender la biomecánica en la inestabilidad de la patela y para ofrecer tratamientos dirigidos a estabilizar la misma.
El funcionamiento normal de la articulación femoropatelar está basado en estabilizadores pasivos (huesos y ligamentos) y estabilizadores activos (músculos extensores).
El músculo cuádriceps es el estabilizador dinámico de la articulación femoropatelar.
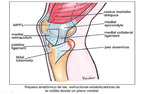
El surco troclear y el ligamento femoropatelar medial (complejo estabilizador medial) forman parte de los estabilizadores pasivos.
Al principio de la flexión de la rodilla, sólo la parte distal de la superficie articular de la patela está en contacto con el aspecto superior del surco troclear femoral.
Un correcto encaje de la tróclea es fundamental para la estabilidad femoropatelar.
El surco femoral debe de ser suficientemente profundo y la tróclea lateral suficientemente alta para asegurar una tracción segura durante la flexión de la rodilla.
Cuando la patela está encajada en el surco troclear,
la patela esta sostenida por la tensión de las partes blandas y por el aspecto lateral de la tróclea.
Conforme va aumentado la flexión de la rodilla incrementa la superficie de contacto patelar y en una flexión a 90º,
el polo proximal de la patela está en contacto con la parte más distal del surco troclear.
De esta forma,
la faceta lateral de la patela se articula con el apecto lateral de la tróclea y la faceta medial de la patela se articula con el aspecto medial de la tróclea.
Muchos pacientes presentan una tercera faceta patelar,
una pequeña área del borde medial de la patela que se articula con el aspecto lateral del cóndilo medial femoral pasados los 90º de flexión de la rodilla.
Los ligamentos estabilizadores mediales previenen el desplazamiento lateral de la patela durante la flexión.
Los más importantes son el retináculo patelar medial y el ligamento femoropatelar medial (LFPM).
Fig. 1
En la práctica clínica es muy difícil diferenciar uno del otro y en la práctica radiológica,
es difícil,
y se han publicado varios estudios que intentan describir y diferenciar estas estructuras.
El LFPM es una estructura medial que se inserta en el borde supero medial de la patela,
aproximadamente unos 6mm por debajo del borde superior.
Se origina a lo largo del aspecto anterior del cóndilo femoral y tiene una longitud media de 5-6cm.
El borde inferior se localiza cerca de la porción media de la patela.
(5).
Es el que contrarresta más del 50% de las fuerzas que recaen sobre la patela.
Se han publicado diferentes estudios con el intento de explicar la anatomía del LFPM y del retináculo patelar.
Muchos los unen y los describen como complejo estabilizador medial y otros intentar ir más allá y diferenciarlos. Warren and Marshall (1) describieron al LFPM como una estructura trilaminar.
La capa superficial (capa I) está formada por la fascia profunda crural y fascia del vasto medial.
La capa intermedia (capa II) incluye las fibras superficiales del ligamento colateral medial y las fibras del ligamento oblicuo posterior.
En esta capa encontramos al LFPM,
que a nivel de su inserción en la patela se mezcla con las fibras del retináculo medial.
La capa profunda (capa III) corresponde la cápsula articular,
junto con las fibras profundas del ligamento colateral medial, fibras del ligamento meniscotibial y meniscofemoral.Fig. 2
Berna Dirim at Parviz Haghihi publicaron en el año 2008 (3),
un estudio sobre cadáveres en el cual describían los detalles anatómicos del complejo estabilizador medial de la patela,
formado por el retináculo medial,
el ligamento femoropatelar medial (LPFM),
el ligamento patelotibial medial y el ligamento patelomeniscal.
En este estudio se describió que el ligamento femoropatelar presentaba una morfología bilaminar en su inserción patelar superior,
formada por el curso paralelo de las fibras externas del LFPM y las fibras internas de la fascia del músculo vasto medial oblicuo.
A nivel medio de la rodilla,
tiene una morfología trilaminar donde la fascia crural se entrecruza con la del músculo vasto medial oblícuo.
En la práctica diaria diferenciar estas estructuras es altamente complejo,
pero se debe de intentar.
El retináculo patelar medial y el LFPM en las secuencias axiales potenciadas en T2 spin –eco o en gradiente y se identifican como una banda de baja señal.
La inserción femoral del LFPM es fina y puede pasar desapercibida.
2.
SIGNOS RADIOLÓGICOS DE LA LUXACIÓN DE LA PATELA
La luxación lateral aguda de la patela es una entidad frecuente en gente joven y atletas,
y es más frecuente en mujeres en la segunda década.
Presenta una incidencia del 2-3% entre las lesiones de rodilla.
El mecanismo más frecuente en una primera luxación de la patela es un rodilla flexionada con rotación interna,
con el pie fijado al suelo y componente en valgo.
Un traumatismo aislado rara vez produce luxación,
a no ser que existan factores de riego asociados.
La RM es la prueba de elección en el estudio de esta entidad.
Tiene una alta sensibilidad en la detección de roturas capsulares,
ligamentosas,
cartilaginosas,
lesiones óseas y en la evaluación de variantes anatómica que pueden contribuir de forma crónica a la inestabilidad patelar.
FACTORES DE RIEGO EN LA INESTABILIDAD PATELAR (2)
- Patela alta.
- Displasia troclear.
- Displasia del cóndilo femoral lateral.
- Surco trocelar poco profundo.
- Vasto medial oblícuo insuficiente.
- Laxitud articular.
- Cirugía previa
- Firmeza de las estruturas laterales (retináculo lateral o de la banda iliotibial).
2.1.
LA PATELA ALTA
Se considera el principal factor en la desalineación patelo-femoral.
Ocurre cuando la patela está muy superior a la fosa troclear y cuando el tendón rotuliano es muy largo. El grado de flexión tiene que ser mucho mayor para que la patela encaje en la tróclea,
en comparación con una rodilla normal.Fig. 3
En las secuencias sagitales de RM se puede valorar el índice Insall-Salvati: la longitud del tendón rotuliano medido en su aspecto posterior desde el vértice de la patela hasta su inserción en la tuberosidad anterior tibial,
dividido por la longitud cráneo- caudal de la rotula.
PHR ( patelar height ratio) = A/B.
En condiciones normales la ratio es de 1,1 (desviación estándar de 0,1). Por lo tanto,
se considera patológico índices mayores a 1,3.
2.2.DISPLASIA TROCLEAR
Es el factor de riesgo principal en la inestabiliad patelofemoral.
El aplanamiento de la superficie troclear proximal y la pérdida de concavidad del surco troclear distal,
favorecen la luxación de la patela al inicio de la flexión.
(1,
2).
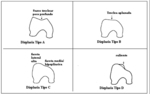
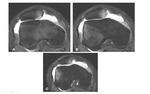
Dejour et al describieron 4 tipos diferentes de displasia troclear,
que podemos evaluar mediante las secuencias axiales y sagitales de RM.
- Displasia tipo A: forma del surco troclear se mantiene pero es poco profunda.
- Displasia tipo B: tróclea aplanada y/o incluso convexa.
- Displasia tipo C: asimetría de facetas trocleares.
Faceta lateral muy alta y faceta medial hipoplásica.
- Displasia tipo D: como la C más un puente vertical entre ambas facetas (identificado en secuencias sagitales.)Fig. 4Fig. 5
Mediante RM también podemos evaluar la displasia troclear evaluando los siguientes parámetros:
- Ángulo troclear.
- Inclinación lateral troclear.
- Asimetría de las facetas.
- Profundidad del surco troclear.
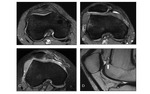
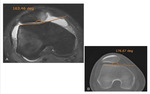
1.Ángulo troclear: lo evaluaremos en la imagen axial obtenida a 3cm de la interlínea articular. En condiciones normales es de 136º +/- 11º.
Ángulos mayores de 150º indican aplanamiento del surco troclear.Fig. 6
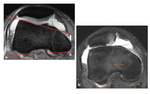
2.Ángulo de inclinación lateral troclear: lo evaluaremos en la imagen axial obtenida a 3cm de la interlínea articular (4).
El ángulo es aquel formado por la línea trazada a nivel del hueso subcondral de la faceta troclear lateral y la tangencial que conecta los dos aspectos posteriores de los cóndilos femorales.
(Sensibilidad de 93%,
especificidad del 87%).
Ángulos menores a 11º son indicativos de displasia troclear. Fig. 7
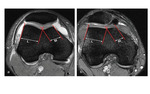
3.Asimetría de las facetas: lo evaluaremos en la imagen axial obtenida a 3cm de la interlínea articular (4).
Es una ratio de la medida de longitud de la faceta medial troclear respecto la lateral. (Sensibilidad de 100% y especificidad de 96%).
Medial/lateral x100 %.
Menor de una 40%,
es indicativo de displasia.Fig. 8
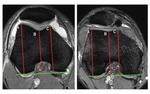
4.Profundidad del surco troclear: lo evaluaremos en la imagen axial obtenida a 3cm de la interlínea articular (4).
Si es igual o menor de 3mm,
es indicativo de displasia femoral.
(Sensibilidad de 100 % y especificidad de 96%).
(A+C/2)-B
Se traza una línea que une ambos aspectos posteriores de cóndilos femorales.
Se traza la perpendicular a punto más alto del cóndilo femoral lateral (A),
la perpendicular al punto más alto del cóndilo femoral medial (C),
y la perpendicular al punto más profundo del surco troclear (B).Fig. 9
2.3.
DISTANCIA DESDE EL TUBÉRCULO TIBIAL AL SURCO TROCLEAR
La posición del tubérculo tibial es crucial para contrarrestar la fuerza inferolateral que recae sobre la patela durante la flexión.
En condiciones normales la tuberosidad tibial está vertical respecto al surco femoral de manera q el vector de fuerza presenta una dirección inferior.
Si hay una excesiva lateralidad del tubérculo tibial,
la patela es empujada lateralmente durante la flexión.
Valores entre 15-20mm se consideran borderlines.
Valores de más de 20mm,
casi siempre asocian inestabilidad patelar.
Hay equipos de resonancia que permiten realizar dicha medida.
En nuestro centro esto se calcula con el estudio rotacional de rodilla mediante TC.
3.
RM: HALLAZGOS RADIOLOGICOS EN LA LUXACIÓN DE PATELA
- LESIONES DE LOS ESTALIZADORES MEDIALES DELA PATELA.
- DEFECTOS PATELARES.
- DEFECTOS DEL CÓNDILO FEMORAL LATERAL.
- DERAME ARTICULAR.
- OTROS HALLAZGOS
- HEMORRAGIA Y/O EDEMA DEL VASTO MEDIAL OBLÍCUO
- CUERPOS LIBRES INTRARTICULARES.
- LESION DE LIGAMENETO LATERAL INTERNO Y /O MENISCO INTERNO.
3.1.
LESIONES DE LOS ESTALIZADORES MEDIALES DE LA PATELA.
Entre el 70-100% de los pacientes presentan rotura del LFPM y del retináculo medial: diferenciar el uno del otro es muy difícil en RM,
sobretodo a nivel de su inserción en la patela ya que las fibras se entrecruzan por lo que lo consideraremos una unidad funcional.
Estudios de RM presentan una sensibilidad del 80% en la detección.
Se debe intentar precisar el punto de la rotura:
A.
Tercio anterior: a nivel de la inserción patelar.
El 70% de las roturas suceden a dicho nivel.
B.
Tercio medio.
C.
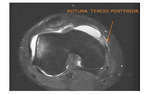
Tercio posterior: A nivel de la inserción femoral.
El 25% de las roturas suceden a dicho nivel.
Se acompañan generalmente de avulsión del epicóndilo femoral medial,
lo cual,
es un factor predisponente a la inestabilidad crónica.
También es importante intentar describir si la rotura es completa (un tercio de los casos) o parcial (dos tercios de los casos).
(1)
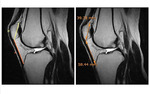
Imagen STIR axial: se evidencia pérdida de continuidad del complejo estabilizador medial a nivel de su inserción femoral.Fig. 10
3.2.
DEFECTOS PATELARES
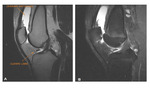
Después de la rotura de los ligamentos estabilizadores mediales,
la rótula puede no recolocarse en su sitio y valoraremos la subluxación de la patela,
que se encuentra fuera del surco troclear. Se puede calcular el ángulo de inclinación patelar (Patelar tilt).
En RM encontramos edema óseo del aspecto medial de la patela y del cóndilo lateral femoral.
En más del 50% de los casos encontramos lesiones condrales y osteocondrales.
En importante describir el tamaño,
porque aquellas que son mayores de 1cm2 requieren cirugía precoz.Fig. 11
3.3.
DEFECTOS EN CÓNDILO LATERAL FEMORAL
Entre el 80-100 % casos presentan edema óseo,
resultado del contragolpe de la patela.
Encontramos imágenes hiperintensas en secuencias T2 e hipointensas en T1. Con el tiempo el edema óseo desaparece,
y puede que encontremos otros signos que sugieran luxación.
La fractura horizontal del cóndilo femoral se identifica como una línea hipointensa en T1 rodeada de un aumento de señal en T2.
En un 40% de los casos podemos encontrar lesiones osteocondrales en el aspecto anterolateral o mediolateral del cóndilo femoral lateral.
3.4.
DERRAME ARTICULAR
No es un signo específico y puede estar asociado a otras entidades.
Suele aparecer en los casos de luxación aguda de la patelar.
En los pacientes con luxación recidivante no se suele evidenciar,
porque es un tema más de laxitud ligamentosa que de lesión aguda.
Se considera derrame articular niveles de más de 4mm en el receso suprapatelar en la línea media de el plano sagital o más de 10mm en aspecto más lateral del plano sagital.
3.5.
OTROS HALLAZGOS
- Edema o hemorragia del músculo vasto medial oblicuo.
- Cuerpo libres intraarticulares.
- Lesión de menisco.
- Lesión del ligamento colateral medial. Fig. 12
4.
INDICACIONES DE LA TÉCNICA QUIRÚRGICA
Muchos autores recomiendan un tratamiento conservador de entrada basado en el fortalecimiento de la musculatura de la rodilla y cadera durante 6 meses. Si fracasa el tratamiento rehabilitador o recidiva la luxación patelar,
se decide tratamiento quirúrgico.
(8)
El objetivo de la cirugía es estabilizar la rótula mediante la reconstrucción del ligamento femoropatelar medial.
(9)
La demostración mediante RM de rotura del complejo estabilizador medial de la patela (retináculo medial y LFPM) y la ausencia de displasia troclear y/o desalineación ósea,
indicaría la reconstrucción del LFPM.
(8).
Las indicaciones de la cirugía se reservan para la luxación o subluxación crónica recurrente de la rótula. La cirugía de entrada es para los casos de luxación de patela que presentan fractura osteocondral con cuerpo libre de más de1 cm2 y rotura del complejo estabilizador medial.
(1)
Las contraindicaciones serían: luxación primaria de rotula; rodilla valga con ángulo Q de más de 15º; reconstrucción previa del LCA con tendón del semitendinoso; infección articular; inestabilidad neurogénica con deficiencia de la musculatura isquiotibial (9).
Para algunos autores,
los resultados a largo plazo se empobrecen si existen signos de condromalacia previa patelar,
por lo que hay autores que desestiman dicha técnica si existe condromalacia patelar.
(10)
Se ha descrito diferentes formas de reconstrucción usando plastias autólogas (de semimembranoso,
de cuádriceps,
gracilis…etc) o sintéticas.
No existen evidencias concluyentes de que unas sean mejores que las otras.
(e).
En nuestro centro se usaron injertos de tendón semitendinoso.
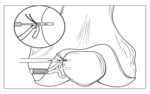
Mediante artroscopia se accede y revisa la articulación,
se extraen los cuerpos libres condrales si los hubiese y se libera el ligamento femoropatelar lateral.
Se obtiene la plastia del tendón semitendinoso.
Se realiza una incisión medial en la patela,
realizando dos túneles en polo proximal.
Se dobla la plastia que se fija a la patela y al cóndilo femoral mediante tornillos biodegradables de 8mm x 25mm.
Se cierra por planos.Fig. 13
5.
CORRELACIÓN DE LOS HALLAZGOS POSTQUIRÚRGICOS MEDIANTE ECOGRÁFIA Y RM,
VENTAJAS E INCOVENIENTES
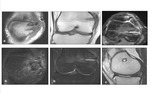
Para la evaluación postquirúrgica de la reconstrucción del ligamento femoropatelar medial usamos una RM de bajo campo,
Hitachi 0,4 Teslas.
Obtenemos secuencias potenciadas en T1 y T2 axiales,
sagitales y coronales para la evaluación completa de la rodilla y axiales potenciadas en STIR y T1 para la valoración anatómica de la plastia.
La plastia presenta un recorrido horizontal desde el epicóndilo medial femoral hasta el borde medial de la patela.
Observaremos la plastia hipointensa en todas las secuencias de resonancia,
con edema de partes blandas alrededor,
en relación a cambios postquirúrgicos.
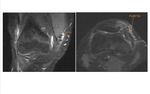
En las secuencias axiales y sagitales podemos identificar el recorrido,
la longitud,
la isometricidad y señal de la plastia.
También nos va a permitir valorar los anclajes óseos en la patela.
Las secuencias axiales y coronales nos permiten la valoración del anclaje femoral.
Los estudios presentan artefactos ferromagnéticos que dificultan la valoración del injerto y alteran su señal,
por lo que en algunos casos no se puede definir si la plastia presenta roturas intrasustancia o degeneración de la misma. Para compensar los artefactos ferromagnéticos utilizamos secuencias T1 y STIR.Fig. 14 Fig. 15 Fig. 16
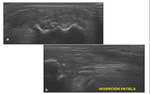
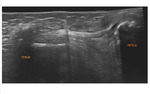
En los casos de duda mediante uso de RM se puede completar el estudio mediante la realización de una ecografía de partes blandas.
La accesibilidad a la plastia (situación poco profunda,
prácticamente en el tejido celular subcutáneo) y la alta resolución de los equipos ecográficos actuales,
permiten un estudio morfológico de la misma.
Las imágenes obtenidas presentan la misma morfología que cualquier otro tendón del organismo.
Identificaremos un cordón hiperecogénico,
laminar,
con un grosor homogéneo.Fig. 17 Fig. 18
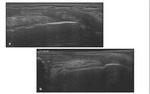
Se pueden obtener imágenes continuas,
que representan la longitud de la plastia desde el epicóndilo al aspecto medial de la patela.Fig. 19
La zona de los anclajes,
que por resonancia magnética no se podían valorar correctamente,
es visualizada sin dificultad mediante ecografía permitiéndonos descartar lesiones a dicho nivel.