La sarcoidosis es una enfermedad inflamatoria crónica de etiología desconocida caracterizada por la presencia de granulomas no caseificantes de células epitelioides en prácticamente cualquier órgano.
La afectación del pulmón y de los ganglios linfáticos e hiliares es la más frecuente (90% de los pacientes) y supone la principal causa de morbimortalidad asociada.
Los hallazgos clínicos más frecuentes son síntomas respiratorios ( tos,
disnea, hiperreactividad bronquial),
fatiga,
sudores nocturnos,
pérdida de peso y eritema nodoso.
No obstante,
hasta el 50% de los casos de sarcoidosis son asintomáticos y sus alteraciones detectadas incidentalmente en la radiografía de tórax.
Los test de función pulmonar típicamente demuestran un patrón ventilatorio restrictivo con volúmenes disminuídos y disminución de la difusión de monóxido de carbono.
Si existe afectación endobronquial puede observarse un patrón obstructivo.
El curso clínico varía.
Aproximadamente dos tercios de los pacientes con sarcoidosis permanecen estables o experimentan remisión 10 años después del diagnóstico.
El 20% de los pacientes desarrolla enfemerdadcrónica que les conduce a fibrosis pulmonar y menos de un 5% de los pacientes muere a causa de la sarcodiosis.
La muerte por sarcoidosis es generalmente el resultado de una fibrosis pulmonar extensa e irreverstible con fallo respiratorio asociado o afectación cardiaca o neurológica.
La sarcoidosis es un proceso multisistémico mediado por la inmunidad.
La explicación más aceptaqda es que se trata de una respuesta del sistema inmunitario desencadenada por agentes medioambientales específico en la que intervienen macrófagos alveolares activados y células T.
La sarcoidosis se caracteriza por la formación de granulomas no caseificantes con un núcleo central de histiocitos,
células epitelioides y células gigantes multinucleadas rodeadas de linfoticos,
células plasmáticas y cantidades variables de fibroblastos y colágeno en la periferia.
Los granulomas en el parénquima pulmonar tienen una distribución característica en relación con los vasos linfáticos en el espacio intersticial peribroncovascular,
y con menor extensión,
en los septos interlobares (distribución linfangítica)
Los lóbulos superiores se afectan de forma severa.
- CLASIFICACIÓN DE SILTZBACH
Define 5 estadíos de la sarcoidosis:
estadío 0: radiografía normal
estadío 1: linfadenopatía
estadío 2: linfadenopatía y enfermedad pumonar
estadío 3: afectación pulmonar
estadío 4: fibrosis pulmonar.
El diagnóstico de sarcoidosis se establece en base a hallazgos clínicos y radiológicos y evidencia histológica de granulomas no caseificantes en uno o más órganos en ausencia de
posibles organismos causantes.
Se excluyen los granulomas de causa conocida y las reacciones sarcodosis-like.
EL USO DE LA TC DE ALTA RESOLUCIÓN
La TC de alta resolución puede ser particularmente útil para distinguir la inflamación activa de la fibrosis irreversible en pacientes estadío 2 o 3.
Los nódulos,
opacidades en vidrio deslustrado y las opacidades alveolares sugieren inflamación granulomatosa que puede responder al tratamiento.
En contraste,
los quistes en panal,
las bullas y las bandas septales,
distorsión,
pérdidad e volumen y las bronquiectasias de tracción son indicativas de fibrosis irreversible.
La TCAR puede ser útil para verificar el diagnóstico de sarcoidosis en pacientes con manifestacioines clínicas atípicas o hallazgos radiológicos atípicos.
En un contexto clínico adecuado,
la observación de hallazgos típicos de sarcoidosis y su distribución anatómica es muy específica de sarcoidosis.
No obstante,
ante manifestaciones atípicas hay que realizar un amplio diagnóstico diferencial: tuberculosis,
infecciones granulomatosas,
silicosis,
malignidad y neumoconiosis.
- CORRELACIÓN RADIOPATOLÓGICA
Los nódulos perivasculares y el engrosamiento del intersticio peribroncovascular se corresponden con granulomas.
Los nódulos pleurales o subpleurales se correlacionan con granulomas adyacentes a la pleura visceral.
Las opacidades en vidrio deslustrado representan la acumulación de múltiples granulomas con o sin fibrosis,
en los septos alveolares alrededor de los pequeños vasos.
Los nódulos parenquimatosos grandes (mayores de 1 cm) representan granulomas coalescentes.
El signo del bronquiolograma aéreo en el interior de áreas de consolidación en TC corresponde con dilatación bronquiolar y fibrosis circundante.
PATRONES TÍPICOS
El patrón más común es el aumento de tamaño de ganglios linfáticos hiliares y paratraqueales derechos,
de bordes bien definidos,
de forma bilateral y simétrica.
La afectación hiliar bilateral,
única o en combinación con la adenomegalia mediastínica ocurre en el 95% de los pacientes con sarcoidosis.
Los ganglios del mediastino medio (paratraqueales izquierdos,
subcarinales y ventana aortopulmonar),
ganglios prevasculares o ambos,
se afectan en aproximadamente el 50% de los casos.
El agrandamiento hiliar bilateral puede ser hallazgo de infección o de malignidad.
No obstante,
en ausencia de síntomas específicos,
la sarcoidosis es la causa más frecuente de adenomegalia hiliar bilateral.
En estos pacientes no es necesaria la confirmación histológica,
aunque en caso de empeoramiento de los hallazgos radiológicos o signos y síntomas específicos,
debería realizarse biopsia.
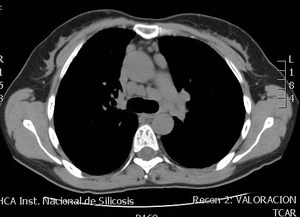
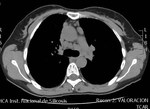
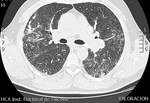
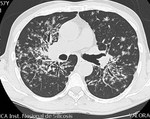
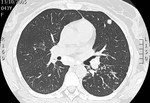
Fig. 1: TCAR. Múltiples adenopatías mediastínicas en el espacio prevascular y espacio pretraqueal retrocavo.
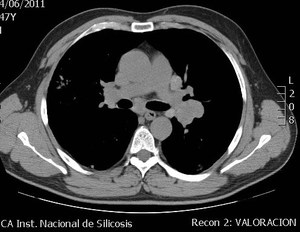
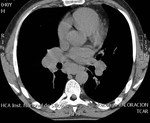
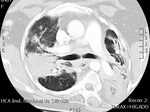
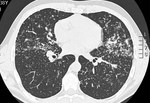
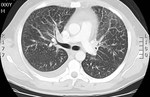
Fig. 2: Corte axial de TCAR que muestra adenomegalias subcarinales e hiliares bilaterales.
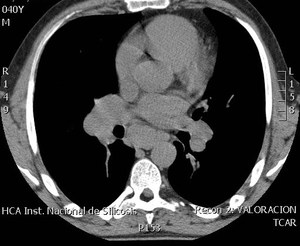
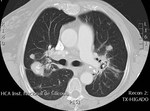
Fig. 3: Corte axial de TCAR que muestra adenomegalias subcarinales e hiliares bilaterales.
PATRONES ATÍPICOS
Los patrones atípicos de linfadenopatía ocurren más a menudo en pacientes mayores de 50 años.
El agrandamiento de los ganglios linfáticos puede ser asimétrico o en localización atípica,
por ejemplo,
en la cadena mamaria interna,
regiones paravertebrales o región retrocrural.
Ante estos hallazgos debermos incluir en nuestro diagnóstico diferencial el linfoma y la tuberculosis.
La afectación hiliar unilateral aislada,
generalmente del lado derecho se ve en menos del 5% de los casos.
La afectación de los ganglios mediastínicos sin afectación hiliar es aún más rara.
Ocasionalmente las adenopatías pueden calcificar.
Esto se relaciona con el tiempo de evolución de la enfermedad: ocurre en el 3% de los pacientes a los 5 años y en el 20% de los pacientes a los 10 años.
Las calcificaciones que ocurren en la silicosis pueden ser indistinguibles de las que se observan en la tuberculosis o en la histoplasmosis.
Las calcificaciones en cáscara de huevo también pueden observarse en la silicosis.
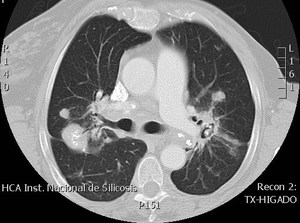
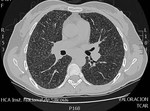
Fig. 4: TCAR. Adenopatías calcificadas en el espacio pretraqueal en paciente con sarcoidosis.
Patrón nodular de distribución peribroncovascular y subpleural que tienden a la conglomeración formando masas.
- MANIFESTACIONES PARENQUIMATOSAS
PATRONES TÍPICOS
MICRONÓDULOS DE DISTRIBUCIÓN PERILINFÁTICA
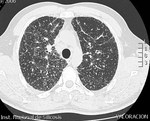
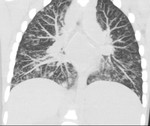
El patrón más común de afectación parenquimatosa de la sarcoidosis es un patrón micronodular de distribución perilinfática (75-90% de los casos) .
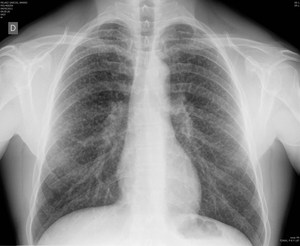
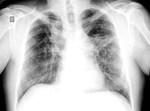
Fig. 5: Radiografía de tórax PA que muestra un patrón micronodular difuso y bilateral, más profuso en lóbulos superiores, en relación con sarcoidosis.
La TCAR muestra nódulos redondeados,
bien definidos,
de pequeño tamaño (2-4mm) de distribución bilateral y simétrica predominantemente en campos medios y superiores.
Lo habitual es que los nódulos se encuentren en el intersticio peribroncovascular y meno a menudo en los septos interlobulares.
Los micronódulos pueden coalescer y formar nódulos de mayor tamaño.
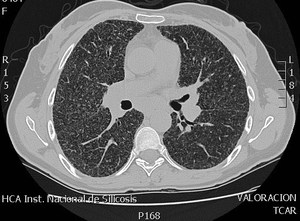
Fig. 6: Patrón micronodular bilateral y difuso, de distribución peribroncovascular compatible con sarcoidosis.
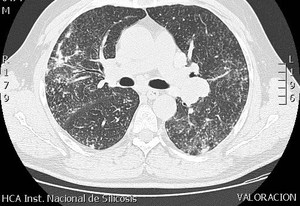
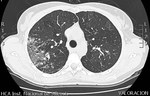
Fig. 7: TCAR. Patrón micronodular de distribución peribroncovascular y abundante nodulación subpleural,con tendencia a la conglomeración.
Adenopatías infracarinales.
Los granulomas sarcoideos frecuentemente condicionan engrosamiento nodular o irregular del intersticio peribroncovascular.
CAMBIOS FIBRÓTICOS
En la mayoría de los pacientes,
los granulomas sarcoideos se resuelven espontánemante con el tiempo.
En aproximadamente un 20% de los pacientes llega a desarrollarse fibrosis pulmonar produciendo opacidades lineales,
bronquiectasias por tracción y distorsión arquitectural,
de distribución parcheada,
generalmente en campos medios y superiores.
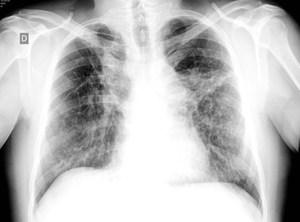
Fig. 8: Radiografía PA de tórax que muestra masas pulmonares en campos medios y superiores que condicionan tracción y distorsión del parénquima pulmonar así como formación de bullas. Hallazgos en relación con cambios fibróticos por sarcoidosis.
OPACIDADES PERIHILIARES BILATERALES
Son áreas de consolidación con márgenes irregulares,
mal definidos que se extienden desde el hilio hacia la periferia,
con o sin broncograma aéreo formadas por múltiples opacidades nodulares confluentes.
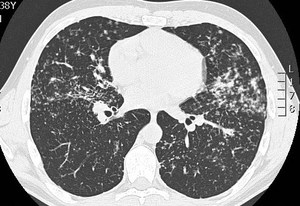
Fig. 9: Patrón intersticial micronodular centrilobulillar y subpleural así como áreas reticulares bilaterales y difusas con mayor afectación de regiones perihiliares. Hallazgos compatibles con sarcoidosis estadío III.
MANIFESTACIONES PARENQUIMATOSAS ATÍPICAS:
NÓDULOS PULMONARES Y MASAS
Se observan en el 15-25% de los pacientes.
En la TC aparecen como opacidades irregulares mal definidas,
de 1 a 4 cm de diámetro que representan la coalescencia de granulomas intersticiales.
Típicamente son múltiples y bilaterales,
de localización perihiliar o periférica.
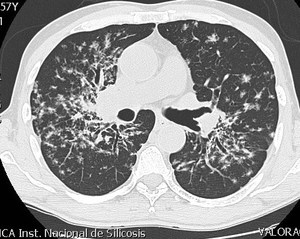
Fig. 10: TCAR que muestra un patrón intersticial, con presencia de nódulos espiculados, de distribución peribroncovascular y subpleural, de predomino en campos medios y superiores. Se asocia a bronquiectasias por tracción y adenopatías en hilio derecho. Hallazgos compatibles con sarcoidosis como primera posibilidad.
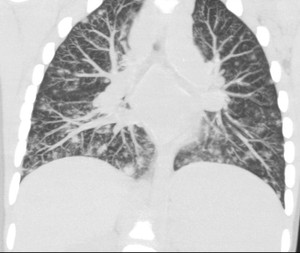
Fig. 11: Imagen coronal en proyección de máxima intensidad con ventana de pulmón que muestra un patrón micronodular bilateral y difuso, de distribución peribroncovascular, con nódulos de mayor tamaño.
Pueden presentar broncobrama y raramente están cavitados.
A menudo pueden observarse nódulos satélites de menor tamaño en la periferia de estas masas dando lugar al signo de la "galaxia sarcoidea".
Este hallazgo puede observarse en otras enfermedades granulomatosas y en neoplasias.
Recientemente se ha descrito otro signo en la TC,
el "racimo sarcoideo" que consiste en múltiples micronódulos a lo largo de vasos linfáticos,
en localización subpleural,
en zonas periféricas de campos medios y superiores.
Ocasionalmente,
las lesiones parenquimatosas coalescen dando lugar a masas consistentes en conglomerados anormales de vasos y bronquios perihiliares rodeados de tejido fibroso peribroncovascular .
Estas masas son bilaterales en lóbulos medios y superiores y pueden imitar lesiones de fibrosis masiva progresiva.
Pueden observarse en silicosis,
beriliosis,
tuberculosis y talcosis.

Fig. 4: TCAR. Adenopatías calcificadas en el espacio pretraqueal en paciente con sarcoidosis.
Patrón nodular de distribución peribroncovascular y subpleural que tienden a la conglomeración formando masas.
Raramente puede observarse una masa pulmonar única o un nódulo único .
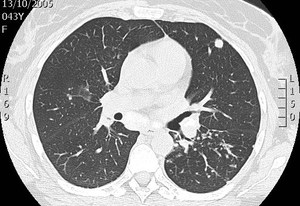
Fig. 12: Corte axial de TCAR. Micronódulos en ambos parénquimas pulmonares de distribución asimétrica , con imágenes nodulares de mayor tamaño en trono al centímetro.
Se apreciaban múltiples adenopatías mediastínicas calcificadas.
CONSOLIDACIÓN PARCHEADA EL ESPACIO AÉREO
Se observa en el 10-20% de los pacientes con sarcoidosis.
Generalmente es bilateral y simétrica en campos medios y superiores.
Pueden contener broncograma aéreo y presentan bordes imprecisos con patrón nodular hacia la periferia.
Se conoce como la forma acinar o alveolar de la sarcoidosis y puede simular neumonía,
tuberculosis o bronquiolitis obliterante organizada.
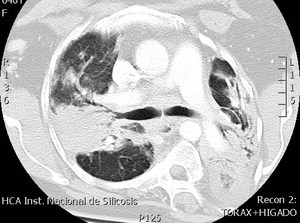
Fig. 13: Corte axial de TCAR. Consolidaciones parenquimatosas bilaterales de predominio perihiliar, parcheados, con áreas de broncograma aéreo asociado a nódulos perifércos de pequeño tamaño bilaterales. Se asocia a distorsión del parénquima pulmonar. Hallazgos compatibles con sarcoidosis.
OPACIDADES PARCHEADAS EN VIDRIO DESLUSTRADO
Resultan de la confluencia de múltiple nódulos granulomatosos y lesiones fibróticas intersticiales que puden causar compresión de la vía aérea pero no ocupación del espacio alveolar como ocrurre en la alveolitis.
Tienen bordes mal definidos y pueden presentar broncograma aéreo.
El diagnóstico diferencial se realiza con el carcinoma broncoalveolar, linfoma,
neumoconiosis,
neumonía y bronquiolitis obliterante organizada.
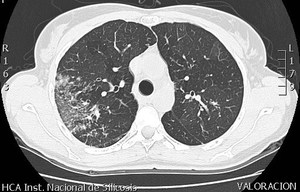
Fig. 14: Corte axial de TCAR en paciente con sarcoidosis que muestra un aumento de densidad parcheado de predominio periférico y en lóbulos superiores con densidad en vidrio deslustrado. Se apreciaba asimismo, engrosamiento del intersticio y algunas imágenes nodulares en árbol en brote.
OPACIDADES LINEALES RETICULARES
Se produce por engrosamiento de septos interlobulares e intralobulares.
Se observa en las zonas subpleurales de campos medios y superiores.
Puede simular linfangitis carcinomatosa.
No obstante,
la linfangitis carcinomatosa presenta mayor extensión y afectación más severa de los septos interlobares y del espacio subpleural que la que puede observarse en el linfoma o en la sarcoidosis.
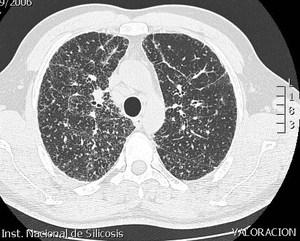
Fig. 15: TCAR.Patrón mixto, con engrosamiento del intersticio difuso de características lineales, así como nodulares con engrosamiento de septos periféricos y engrosamiento del intersticio axial.
CAMBIOS FIBRÓTICOS
Quistes,
bullas y enfisema paracicatricial representan estados avanzados de sarcoidosis.
Predominan en zonas medias y superiores y siguen distribución perihiliar.
PATRÓN MILIAR
Es muy raro en la sarcoidosis (menos del 1% de los casos) y cuando se presenta el diagnóstico diferencial es muy amplio (tuberculosis,
neumoconiosis,
metástasis,
histoplasmosis,
histiocitosis).
AFECTACIÓN DE LA VÍA AÉREA
Los hallazgos radiológicos más frecuentes de la afectación de la vía aérea son el patrón en mosaico,
atrapamiento aéreo,
alteraciones traqueobronquiales y atelectasias.
Patrón en mosaico: se refiere a la densidad heterogénea del parénquima en las imágenes de TC obtenidas en inspiración.
En la sarcoidosis es el resultado de la afectación de la vía aérea por granulomas o fibrosis que conducen a la obstrucción de la vía.
Atrapamiento aéreo: se caracteriza por áreas de densidad disminuída en los cortes realizados en espiración.
Es un hallazgo común aunque inespecífico.
No se correlaciona con el estadío de la enfermedad.
Alteraciones traqueobronquiales: pueden observarse zonas de estenosis,
irregularidad,
distorsión y áreas focales de bronquiectasias.
Atelectasias: son el resultado de la obstrucción de bronquios lobares o segmentarios por granulomas.
AFECTACIÓN PLEURAL
La afectación pleural en la sarcoidosis es rara (1-4%).
Puede manifestarse como exudado o trasudado pleural,
quilotórax,
hemotórax,
neumotórax,
engrosamiento pleural y raramente calcificaciones pleurales.
El derrame pleural generalmente es mínimo y se resuelve en 2 o 3 meses.
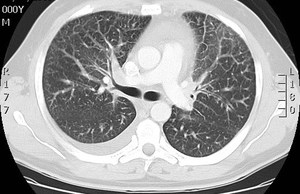
Fig. 16: Engrosamiento del intersticio perivascular de ambos campos vasculares asociado a una tenue granulación cisural y adenopatías paratraqueales y prevasculares en paciente con sarcoidosis.
El estudio muestra pequeño derrame pleural derecho.
El neumotórax ocurre como secuela de enfermedad bullosa (en pacientes con cambios fibróticos),
rotura de blebs o necrosis de granulomas sarcoideos subpleurales.