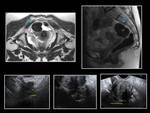
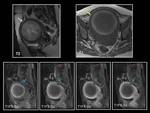
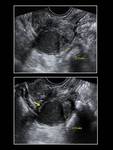
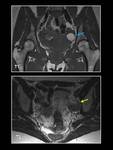
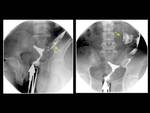
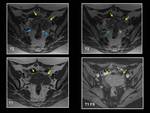
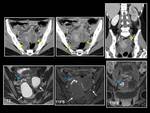
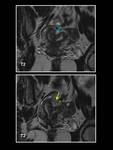
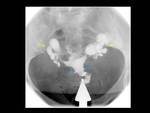
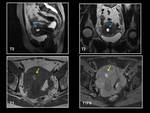
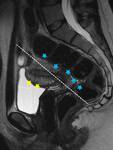
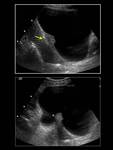
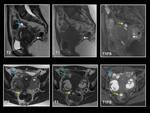
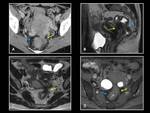
INTRODUCCIÓN
La patología ginecológica benigna tiene una elevada prevalencia y constituye una de las causas más frecuentes de consulta médica tanto ambulatoria como urgente.
Los síntomas son muy variados,
desde dolor pélvico,
síntoma más frecuente y inespecífico hasta shock hipovolémico por ruptura de un embarazo ectópico.
En ocasiones los hallazgos pueden detectarse de forma incidental.
Una exhaustiva historia clínica (edad,
fase del ciclo menstrual…),
un análisis de laboratorio (hemograma,
marcadores tumorales,
prueba de embarazo,
etc.) y una estrecha relación con el servicio de ginecología son esenciales para poder correlacionar los hallazgos en las diferentes técnicas de imagen.
A menudo la patología benigna puede simular malignidad,
por lo que es importante conocerla y así poder evitar errores diagnósticos.
La ecografía (abdominal y transvaginal) es la técnica de elección en el diagnóstico inicial y permite,
en un gran porcentaje de casos,
establecer el diagnóstico.
Sin embargo,
cuando la ecografía no es concluyente,
podemos recurrir a otras técnicas de imagen como la TC en los casos urgentes,
por ser una técnica rápida y accesible o bien la RM o la histerosalpingografía,
en la patología no urgente.
Presentamos una amplia variedad de patología benigna ginecológica,
sus manifestaciones típicas y atípicas con diferentes técnicas de imagen.
PATOLOGÍA GINECOLÓGICA BENIGNA
LESIONES QUÍSTICAS NO TUMORALES
QUISTES FUNCIONALES
Son aquellos que se originan por fallos en la maduración del óvulo,
en la ovulación o en la regresión del cuerpo lúteo.
Se distinguen tres tipos: quiste folicular,
quiste de cuerpo lúteo y quiste hemorrágico.
- Quiste Folicular
Los quistes foliculares son las estructuras quísticas más frecuentes que podemos encontrar en ovarios sanos.
Se originan cuando se produce un fallo en la expulsión del óvulo del folículo dominante,
por lo que es más frecuente detectarlos en mujeres premenopáusicas.
También pueden visualizarse en el periodo fetal y durante la perimenopausia,
como consecuencia de una elevación de los niveles de estrógenos.
Hablamos de quiste folicular y no de folículo cuando el tamaño de este es superior a 3 cm.
Este tipo de quistes se suelen descubrir de forma incidental y se resuelven de forma espontánea en uno o dos ciclos.
La persistencia de los mismos durante varios ciclos plantea el diagnóstico diferencial con neoplasias quísticas de ovario.
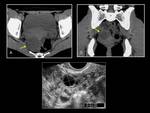
En la ecografía se presentan como masas anecoicas de pared fina sin septos ni polos sólidos.
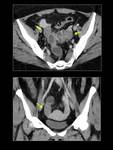
En la TC aparecen como masas homogéneas,
hipodensas de pared fina (Fig. 1),
sin captación de contraste.
En RM se comportan como quistes simples.
En ocasiones pueden romperse o sangrar dando lugar a una clínica aguda.
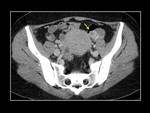
- Quiste del Cuerpo Lúteo
Los quistes del cuerpo lúteo se originan cuando hay falta de regresión o sangrado excesivo del cuerpo lúteo después de la ovulación.
Suelen ser únicos y su tamaño oscila entre 2,5 y 6 cm.
Si el diámetro del quiste es inferior a 2,5 cm se considera que se trata de un cuerpo lúteo normal (Fig. 2).
A diferencia de los quistes foliculares,
los quistes del cuerpo lúteo presentan una pared más gruesa,
irregular e hipervascular que estos.
En ecografía Doppler la vascularización periférica se conoce como “anillo de fuego o corona vascular”.
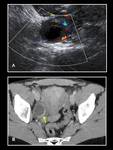
En la TC se presenten como nódulos hipodensos en el interior del ovario con pared hipercaptante (Fig. 3). Pueden presentar,
aunque no siempre,
cierto grado de hemorragia,
por lo que en estos casos se muestran hiperintensos en las secuencias T1 y simulan endometriomas.
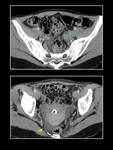
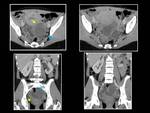
En ocasiones pueden romperse y originar una clínica de abdomen agudo (Fig. 4).
-Quiste Hemorrágico
Tanto los quistes foliculares como los del cuerpo lúteo pueden sangrar y dar lugar a un quiste hemorrágico.
El sangrado puede ser asintomático y descubrirse de forma casual al realizar una prueba de imagen,
o bien originar una clínica aguda.
Generalmente suelen ser únicos y desaparecen en uno o dos ciclos a diferencia de los endometriomas que persisten.
En ecografía se visualizan como masas heterogéneas con ecos en su interior y cierto grado de refuerzo posterior (Fig. 5).
En RM suelen ser hiperintensos en las secuencias T1 con o sin supresión grasa,
hipointensos en T2 y no se realzan tras la administración de contraste.
QUISTES PARAOVÁRICOS
Los quistes paraováricos no derivan del ovario si no del tejido mesotelial,
paramesonéfrico o mesonéfrico,
por lo que se localizan típicamente en el mesosalpinx o ligamento ancho.
La visualización de ambos ovarios normales y la estabilidad de la lesión durante las diferentes fases del ciclo menstrual es la clave para su diagnóstico.
Ecográficamente se presentan como quistes uniloculares de pared fina.
En la TC simulan quistes funcionales.
En la RM se comportan como los quistes simples,
hipointensos en T1 y hiperintensos en T2 sin captación periférica de contraste.
Generalmente son asintomáticos.
En raras ocasiones estos quistes pueden ser causa de dolor abdominal agudo por ruptura,
torsión o sangrado.
QUISTES DE INCLUSIÓN PERITONEAL
Los quistes de inclusión peritoneal también se denominan peudoquistes peritoneales (según los anatomopatólogos) o síndrome adherencial (según los ginecólogos).
Se originan como consecuencia de un fallo en la reabsorción del líquido peritoneal que se produce en los ovarios de mujeres premenopáusicas y que además presentan adherencias pélvicas,
secundarias a cirugía previa,
traumatismos,
enfermedad inflamatoria pélvica,
endometriosis,
etc.
El líquido se acumula porque el peritoneo dañado no lo puede reabsorber y se forma una masa quística que puede englobar al ovario.
En función del grado de adherencias la masa será más o menos compleja por lo que el diagnóstico diferencial se plantea con quistes paraováricos,
hidrosalpinx e incluso con tumores quísticos del ovario (Fig. 6). Tanto en la ecografía como en la RM se comportan como lesiones quísticas simples o multitabicadas con paredes finas o engrosadas difíciles de distinguir de otras entidades.
LESIONES QUÍSTICAS TUMORALES
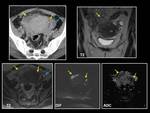
TERATOMA
El 96% de los teratomas son teratomas quísticos maduros,
también llamados quistes dermoides.
El teratoma quístico maduro es el tumor benigno de ovario más frecuente en la infancia y en mujeres de < 45 años.
Puede ser bilateral en el 15-20% de los casos.
Deriva de las células germinales pluripotenciales y se compone de tejidos procedentes de las 3 capas germinales (endodermo,
mesodermo y ectodermo) por lo que puede contener huesos,
dientes,
pelos,
cartílago,
piel,
músculo y grasa entre otros componentes.
La mayoría de quistes dermoides son asintomáticos.
La complicación más frecuente es la torsión del ovario por el tumor,
la cual determina una clínica aguda.
El aspecto en las diferentes técnicas de imagen es muy variado en función del porcentaje de elementos que lo constituyan.
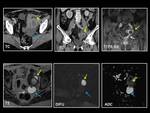
Ecográficamente encontramos dos formas de presentación características: masa quística con un nódulo hiperecogénico en su interior (nódulo de Rokitansky) constituido por pelos,
calcificaciones o hueso (Fig. 7) y masa quística compleja con septos y polos sólidos en su interior.
La clave diagnóstica está en detectar por TC o RM la presencia grasa en el interior de la lesión.
En raras ocasiones este tumor benigno puede malignizar.
CISTOADENOMA
El cistoadenoma representa el 50% de los tumores benignos del ovario.
Se distinguen dos tipos: cistoadenoma seroso y cistoadenoma mucinoso.
El cistoadenoma seroso se puede diferenciar del cistoadenoma mucinoso en que suele ser una lesión quística de tamaño variable,
unilocular o bilocular,
con paredes finas.
Hasta un 20% de los casos puede ser bilateral.
En cambio el cistoadenoma mucinoso suele ser de mayor tamaño y más frecuentemente multiloculado,
aunque de paredes finas también.
Es bilateral solo en un 5% de los casos.
En ecografía se presentan como masas quísticas con uno o múltiples septos finos o alguna pequeña proliferación papilar.
En la TC se presentan como lesiones hipodensas de paredes finas,
uniloculadas o multiloculadas (Fig. 8).
En la RM se presentan como lesiones quísticas uni o multiseptadas pudiendo variar su intensidad en función si están complicados,
han sangrado.
El cistoadenoma mucinoso en función de los septos y la cantidad de mucina que contenga puede presentar un aspecto característico,
aunque no patognomónico “en vidriera”.
LESIONES SÓLIDAS TUMORALES
LEIOMIOMA
Los leiomiomas también denominados miomas son los tumores más frecuentes del aparato genital femenino.
Son tumores benignos que crecen a expensas de la capa muscular del útero.
Afectan a un 20% de las mujeres de >30a.
Su aparición y crecimiento está favorecida por los estrógenos.
Según su localización distinguimos miomas subserosos,
intramurales y submucosos.
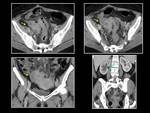
Los miomas submucosos improntan en la cavidad endometrial y pueden confundirse con lesiones endometriales en la HSG (Fig. 9).
Los miomas subserosos pediculados pueden simular neoplasias sólidas de ovario (Fig. 10).
La imagen de los miomas es muy variable en función de los diversos cambios histopatológicos que pueden presentar: degeneración (hialina,
quística,
mixoide y roja),
hemorragia,
necrosis y calcificación.
Las manifestaciones clínicas de los miomas son muy variadas,
pueden ser asintomáticos,
producir metrorragias,
anemia,
etc.
Ocasionalmente pueden presentar una clínica de abdomen agudo por torsión o degeneración roja. La torsión es más frecuente en los miomas subserosos. La degeneración roja consiste en un infarto hemorrágico masivo del mioma secundario a la obstrucción del drenaje venoso periférico.
Este tipo de degeneración es más frecuente durante el embarazo o con el uso de anticonceptivos orales.
En RM cuando el mioma ha sufrido una degeneración roja se presenta como una masa heterogénea hiperintensa,
con un halo hipointenso en las secuencias T2.
En las secuencias T1 este halo será hipointenso si la hemorragia es aguda o hiperintenso si la hemorragia es subaguda.
En ninguna secuencia se visualizará captación de contraste (Fig. 11).
Los miomas sin los cambios histopatológicos anteriormente descritos se presentan en ecografía como masas hipoecoicas sólidas y en RM se presentan típicamente como masas de bordes bien definidos,
hipointensos respecto al miometrio en las secuencias T2 y con intensa captación de contraste.
FIBROMA,
TECOMA Y FIBROTECOMA
Son los tumores sólidos más frecuentes del ovario.
Aunque el concepto de masa sólida y componente sólido en los tumores de ovarios es criterios de malignidad,
el fibroma,
el tecoma y el fibrotecoma son la excepción.
Los tecomas y fibrotecomas pueden liberar estrógenos por lo que pueden asociarse a hiperplasia endometrial y carcinoma de endometrio.
En ecografía se presentan como lesiones inespecíficas,
heterogéneas con refuerzo acústico posterior.
En la TC se presentan como masas sólidas con escasa captación (Fig. 12).
Por RM característicamente son hipointensos en las secuencias T2 y con señal intermedia o hipoinensos en T1.
Tras la administración de contraste no presentan captación o esta es leve debido al alto contenido en colágeno.
El diagnóstico diferencial de estos tumores se establece con los miomas subserosos.
Un signo clave que apoya el diagnóstico de mioma subseroso es la visualización de vasos con vacío de señal entre el miometrio y la masa (“flow void sign”).
Una forma rara de presentación es el síndrome de Meig (ascitis y derrame pleural asociado a tumores benignos del ovario).
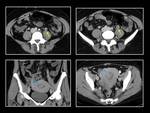
ENDOMETRIOSIS
La endometriosis consiste en la presencia de tejido endometrial (estroma y glándulas),
fuera de la cavidad endometrial.
Esta entidad solo afecta a mujeres en edad reproductiva.
Según su localización distinguimos: endometrioma si el tejido endometrial se localiza en el ovario,
adenomiosis si el tejido endometrial se localiza en el miometrio y endometriosis profunda cuando el tejido endometrial ectópico se localiza en cualquier órgano intraabdominal que no sea el útero ni los ovarios.
Clínicamente se presenta en un contexto clínico de esterilidad o dolor pélvico crónico aunque también puede manifestarse con otros síntomas según los órganos afectos e incluso incidentalmente en mujeres asintomáticas.
La ecografía es la técnica de elección en el diagnóstico de endometriosis ovárica y vesical pero es la RM la técnica más adecuada para valorar la extensión y la afectación de otros órganos.
-Endometrioma o Endometriosis ovárica
Constituyen la forma más frecuente de endometriosis.
En un 30% de los casos la afectación es bilateral.
También se les conoce como “quistes de chocolate” debido al aspecto macroscópico que presentan por sangrados cíclicos.
Con las diferentes técnicas de imagen su aspecto es muy variado ya que depende del momento del sangrado.
Son los “grandes simuladores” y debemos incluirlos en el diagnóstico diferencial de prácticamente todas las lesiones quísticas anexiales.
Ecográficamente la imagen típica corresponde a un quiste con ecos finos en su interior y pequeños focos hiperecogénicos en la pared (Fig. 13),
aunque esto no es patognomónico y puede observarse en otras entidades.
Otras formas de presentación son lesiones quísticas simples que pueden confundirse con quistes foliculares,
masas quísticas multiloculadas con engrosamiento mural que pueden simular lesiones malignas e incluso masas hiperecogénicas aparentemente sólidas que plantean el diagnóstico diferencial con teratoma quístico u otro tipo de lesiones sólidas.
En RM variaran su aspecto dependiendo del momento en el que se produjo el sangrado y según la cantidad y organización de los coágulos.
Cuando la hemorragia es recurrente los endometriomas se presentan típicamente como lesiones hiperintensas T1 con y sin supresión grasa e hipointensas con degradado en T2 “T2 shading sing” (Fig. 14).
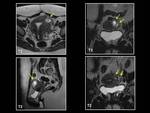
Los endometriomas pueden romperse produciéndose paso de sangre a la cavidad pélvica lo que puede originar adherencias en pelvis (Fig. 15) y síndrome adherencial (Fig. 16 y Fig. 17).
-Adenomiosis
Se caracteriza por la presencia de tejido endometrial ectópico en el espesor del miometrio y se asocia a una hipertrofia del tejido miometrial circundante. Puede ser difusa,
focal o presentarse como masa (polipoide,
intramural o subserosa),
en este caso se denomina Adenomioma.
La adenomiosis puede diagnosticarse mediante ecografía,
RM y en algunas ocasiones mediante HSG.
Ecográficamente la adenomiosis tiene muchas formas de presentación: útero aumentado de tamaño,
áreas hipoecoicas intramiometriales de diferentes tamaños o incluso como quistes en miometrio.
En la RM la imagen típica de adenomiosis corresponde a un engrosamiento focal o difuso de la línea de unión (mayor de 12 mm) en el interior del cual pueden visualizarse pequeños focos hiperintensos en las secuencias T2 que corresponden a tejido endometrial ectópico con dilatación glandular (Fig. 18).
Cuando el tejido endometrial ectópico sangra,
las secuencias T1 muestran áreas o focos hiperintensos.
Otras formas de presentación de la adenomiosis en RM son estriaciones y quistes miometriales.
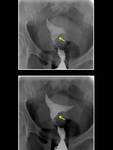
En la HSG la adenomiosis puede manifestarse como imágenes de adición lineales o saculares en la superficie de la cavidad endometrial (Fig. 19).
El adenomioma se presenta en RM como una masa de bordes bien definidos cuya intensidad variará en función del grado de sangrado y del tiempo de evolución (Fig. 20).
- Endometriosis profunda
Se define como tejido endometrial ectópico que infiltra la superficie peritoneal penetrando en el espacio retroperitoneal o en la pared de los órganos pélvicos > 5 mm.
Según la distribución de la lesiones distinguimos un compartimento anterior: vejiga urinaria,
uréteres pélvicos y serosa anterior de la pared uterina (plica vesicouterina) y un compartimento posterior: fondo de saco de Douglas,
serosa posterior de la pared uterina,
ligamentos uterosacros,
tabique rectovaginal,
recto y sigma (Fig. 21). Las manifestaciones clínicas de la endometriosis profunda varían en función de los órganos afectados.
Cuando afecta a la vejiga urinaria tiene preferencia por la pared posterior y la cúpula.
Los síntomas suelen ser: dolor en hipogastrio,
síndrome miccional de larga evolución,
hematuria cíclica (solo un 30%),
etc.
En la ecografía se suele presentar como un engrosamiento mural focal o difuso que simula una neoplasia de vesical (Fig. 22).
La edad de la paciente (mujeres en edad fértil) y la presencia de hematuria o disuria cíclica son datos clave para sospechar el diagnóstico de endometriosis vesical,
aunque no siempre están presentes.
Si la afectación es ureteral o intestinal,
la endometriosis puede ocasionar ureterohidronefrosis u obstrucción intestinal.
A excepción de la endometriosis vesical,
la endometriosis profunda no suele visualizarse por ecografía,
en cambio la RM es muy sensible para detectarla.
En RM,
la endometriosis profunda tiene diferentes formas de presentación: focos hiperintensos en las secuencias T1 (traducen nódulos hemorrágicos),
áreas hipointensas con pequeños focos quísticos en T2 (traducen tejido endometrial ectópico con dilatación glandular) (Fig. 23) y áreas hipointensas de bordes espiculados que traccionan los órganos adyacentes (corresponden a tejido fibrótico).
Esta última forma de presentación puede simular implantes peritoneales metastásicos o sobreestadificar procesos neoplásicos concomitantes adyacentes (Fig. 24).
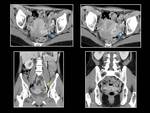
ENFERMEDAD PÉLVICA INFLAMATORIA (EPI)
La EPI consiste en la infección del tracto genital superior femenino (endometrio,
trompas y ovarios) secundaria a la infección de los genitales externos.
Los gérmenes implicados suelen serla Neisseria Gonorrhoeaeyla Chlamydia Trachomatis,
aunque entre un 30-40% son polimicrobianas.
Otros gérmenes implicados que no debemos olvidar son el Actinomyces Israelii y el Micobacterium Tuberculosis.
Los factores de riesgo que predisponen a la EPI son: promiscuidad sexual,
nivel socioeconómico bajo,
uso de DIU e instrumentalización pélvica.
La clínica es muy inespecífica y en ocasiones muy leve.
En cambio las complicaciones,
si no se trata de forma precoz,
pueden ser muy graves: infertilidad,
elevado riesgo de embarazo ectópico,
recidiva y dolor pélvico crónico.
La ecografía es la primera técnica que debemos utilizar ante la sospecha clínica de EPI.
Los hallazgos ecográficos que podemos encontrar son: engrosamiento del endometrio (endometritis),
un aumento de tamaño de los ovarios (ooforitis),
dilatación tubular o en sarcacorcho de las trompas con o sin material ecogénico en su interior (piosalpinx/hidrosalpinx) y en situaciones más graves puede formarse un absceso tuboovárico.
La TC se utiliza en casos de clínica dudosa o en casos diagnosticados que no responden al tratamiento.
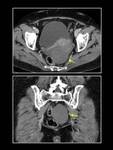
En la TC podemos visualizar hipercaptación del endometrio (endometritis),
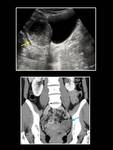
engrosamiento e hipercaptación de la pared de las trompas (salpingitis) aumento de tamaño de los ovarios con aspecto poliquístico (ooforitis) (Fig. 25),
engrosamiento de los ligamentos uterosacros y aumento de densidad de la grasa pélvica.
En los casos de piosalpinx se visualiza dilatación de las trompas que adquieren una morfología tubular o serpentiforme y que presentan material hipodenso en su interior e hipercaptación de la pared.
La TC identifica la presencia de abscesos tuboováricos con mayor facilidad que la ecografía (Fig. 26).
La presencia de gas en este tipo de abscesos no suele ser frecuente y su presencia puede orientar hacia un origen no ginecológico del proceso.
(Fig. 27).
Si no se realiza un tratamiento a tiempo se pueden originar complicaciones posteriores como adherencias pélvicas y síndrome adherencial,
dolor pélvico crónico,
esterilidad,
etc.
Una característica de la EPI y de la endometriosis en fase crónica es la visualización del complejo tuboovárico en una localización atípica,
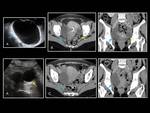
unido intimamente al útero o envolviendolo,
constituyendo una imagen "en trebol" ( Fig. 28).
Si la EPI es producida por gérmenes como el Actinomyces Israelii o el M.
tuberculosis la infección puede ser clínicamente silente durante mucho tiempo y en el momento del diagnóstico,
el proceso puede simular una neoplasia maligna de ovario o tubo digestivo.
Los abscesos tuboováricos por Actinomyces se manifiestan como masas sólidas o sólido-quísticas donde el componente sólido se realza de forma intensa o en forma de pequeñas captaciones anulares tras la administración de contraste.
La EPI por Actinomyces suele asociarse a un importante componente inflamatorio-fibrótico pélvico que suele afectar al recto y sigma simulando un proceso neoplásico ( Fig. 29 ).
El diagnostico de EPI se suele establecer con la historia clínica y la ecografía,
aunque en los casos en los que hay absceso tuboovárico que simula neoplasia de ovario la RM puede ayudar en el diagnóstico ( Fig. 30).
El absceso tuboovárico se caracteriza por presentarse como una masa quística de paredes gruesas e irregulares hipointensas en T1 e hiperintensas en T2,
que captan contraste.
El contenido del absceso puede ser ligeramente hiperintenso en T1 y en T2 debido a la presencia de cierto componente hemorrágico o debris.
LESIONES VASCULARES
TROMBOSIS DE LA VENA OVÁRICA
La trombosis de la vena ovárica es una urgencia médica que puede presentarse después del parto,
de una cirugía o de un trauma pélvico,
como complicación de una EPI o de un tratamiento quimioterápico o bien secundaria a la presencia de un tumor.
Entre el 80-90% de los casos se afecta la vena ovárica derecha,
esto puede ser debido a que el flujo retrógrado de la vena ovárica izquierda prevenga el estasis y la infección ascendente.
El diagnóstico puede realizarse por ecografía,
TC y RM aunque es la TC la técnica de elección.
La imagen tomográfica característica es la de un defecto de repleción en el interior de la vena ovárica ( Fig. 31).
SÍNDROME DE CONGESTIÓN PÉLVICA
El síndrome de congestión pélvica es una compleja enfermedad,
mal diagnosticada y poco conocida que afecta hasta un 10 % de las mujeres.
No se conoce bien su etiología y se caracteriza por la presencia de varices de las venas ováricas y de otras venas de la pelvis (hipogástricas,
pudendas,
etc.).
Este síndrome se asocia frecuentemente a varices en las extremidades inferiores y ovarios poliquísticos.
Su principal síntoma es el dolor crónico en la pelvis (>6 meses).
Ecográficamente se observan venas pélvicas tortuosas con un diámetro mayor de 5-6 mm,
flujo lento y venas arcuatas miometriales dilatadas que comunican con las venas varicosas de la pelvis.
Por TC y RM los criterios diagnósticos incluyen la presencia de venas pélvicas dilatadas y tortuosas alrededor del útero y los ovarios (>4 mm) y dilatación de las venas ováricas (>8 mm) (Fig. 32).
En ocasiones puede verse afectación del plexo venoso paravaginal.
TORSIÓN DE OVÁRIO
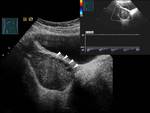
La torsión de ovario consiste en el cese total o parcial del aporte vascular al ovario.
El flujo sanguíneo pueda estar comprometido a pesar de detectarse señal Doppler dentro del ovario.
La ausencia de flujo sanguíneo dentro del pedículo de la masa torsionada se ha relacionado con necrosis ovárica.
La causa más común de torsión de ovario es la presencia de masas quísticas anexiales,
las cuales se encuentran en 50 % de los casos.
Es más frecuente la torsión del ovario derecho que el del izquierdo.
La torsión de ovarios normales,
sin masas asociadas puede ocurrir en niñas preadolescentes.
El diagnóstico se basa principalmente en la sospecha clínica.
Los síntomas fundamentales son dolor,
náuseas,
vómitos,
leucocitosis y febrícula.
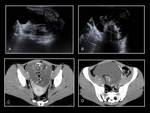
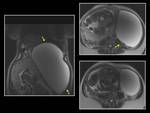
Los hallazgos por imagen corresponden a un aumento de tamaño del ovario (> 5cm) y la visualización de los folículos en su periferia (Fig. 33) .
La ecografía es más sensible que la TC en el diagnóstico de torsión de ovario ya que visualiza estos hallazgos y puede detectar la presencia o ausencia de flujo.
En la TC el ovario torsionado se visualiza como una masa heterogénea e hipocaptante de >5 cm y también identifica causa de la torsión.
PATOLOGÍA GINECOLÓGICA BENIGNA EN EL EMBARAZO
El embarazo es un periodo en el que se puede detectar la patología ginecológica benigna anteriormente descrita.
Pero hay un tipo de patología benigna propia del embarazo que también debemos conocer: embarazo ectópico, endometrioma decidualizado,
luteoma del embarazo y quiste folicular solitario lutenizante del embarazo.
EMBARAZO ECTÓPICO
Se define como embarazo ectópico a la implantación del óvulo fecundado fuera de la cavidad uterina.
En las últimas décadas se ha elevado su incidencia debido al aumento de los factores de riesgo comola EPI,
endometriosis,
cirugía tubárica,
tratamientos de infertilidad y gestación en primíparas añosas.
La localización más frecuente del embarazo ectópico es la trompa (98%) y otras localizaciones menos habituales son el intersticio (segmento miometrial de la trompa),
el cérvix,
las cicatrices por cesárea,
el cuerno uterino rudimentario y la cavidad abdominal.
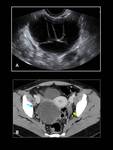
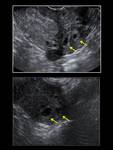
El hallazgo característico de embarazo ectópico es la visualización del saco gestacional fuera de la cavidad endometrial.
En la ecografía se manifiesta como una pequeña estructura anecoica con un grueso anillo hiperecoico (Fig. 34) y en la RM se manifiesta como una imagen nodular hiperintensa con una pared gruesa en las secuencias T2 (Fig. 35).
ENDOMETRIOMA DECIDUALIZADO
En raras ocasiones,
durante el embarazo,
los cambios hormonales pueden llegar a producir cambios morfológicos en los endometriomas que pueden simular neoplasias de ovario.
Estos cambios son debidos a la decidualización del tejido endometrial ectópico por la acción de la progesterona ,
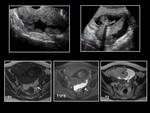
de manera que el endometrioma se transforma. La imagen ecográfica típica de la decidualización de un endometrioma consiste en la aparición de proliferaciones o excrecencias papilares en el interior de una masa quística,
en ausencia de septos y líquido libre.
El estudio Doppler color revela un aumento de la vascularización en las proliferaciones,
con IR bajo.
En RM las profiferaciones papilares se visualizan hipertintensas en T2 (Fig. 36). Después del embarazo estos cambios desaparecen y el endometrioma recupera su aspecto característico.
Este proceso suele ser asintomático,
aunque en alguna ocasión puede conducir a una hemorragia masiva debido a la ruptura de vasos pélvicos.
LUTEOMA DEL EMBARAZO
El luteoma del embarazo es una lesión sólida que se origina por la acción de la gonadotrofina coriónica (HCG) sobre el parénquima ovárico que es reemplazado por una proliferación de células estromales luteinizantes.
Un 25% de los luteomas produce andrógenos que pueden ser causa de virilización en la madre y en el feto femenino.
En la ecografía aparecen como masas hipoecoicas heterogéneas muy vascularizadas,
hallazgo que los diferencia de los tumores sólidos de ovario que suele ser hipovasculares.
Regresan de forma espontánea 2-3 semanas después del parto.
QUISTE FOLICULAR SOLITARIO LUTEINIZADO DEL EMBARAZO
Durante el embarazo y el puerperio,
puede llegar a visualizarse un folículo quístico solitario de gran tamaño (hasta 25 cm),
denominado Quiste Folicular Gigante Solitario Luteinizado (QFGSL).
Se origina debido al estimulo hormonal continuo de la gonadotrofina coriónica (HCG) sobre un folículo en desarrollo.
Generalmente es unilateral,
unilocular y de pared fina. Tanto en la ecografía como en la RM se comporta como un quiste simple sin septos ni componentes sólidos.
(Fig. 37).
Es una lesión muy poco frecuente pero es interesante conocerla ya que puede complicar el embarazo,
el parto y el puerperio y simular una neoplasia de ovario.
BIBLIOGRAFÍA
1.
Douglas L.
Brown,
Kika M.
Dudiak,
Faye C.
Laing.
Adnexal Masses: US Characterization and Reporting.Radiology 2010;254: 342-354
2.
Izumi Imaoka,
Akihiko Wada,
Yasushi Kaji,
Takafumi Hayashi,
Michiharu Hayashi,
Michimasa Matsuo,
Kazuro Sugimura.Developing an MR Imaging Strategy for Diagnosis of Ovarian Masses.
RadioGraphics 2006; 26:1431–1448
3.
Kristina A.
Siddall,
Deborah J.
Rubens.
Multidetector CT of the Female Pelvis.
Radiol Clin N Am 43 (2005):1097-1118
4.
Penelope L.
Moyle,
Masako Y.
Kataoka,
Asako Nakai,
Akiko Takahata,
Caroline Reinhold,
Evis Sala.
Nonovarian Cystic Lesions of the Pelvis.
RadioGraphics 2010; 30:921–938
5.
Ken Tamai,
Takashi Koyama,
Tsuneo Saga,
Aki Kido,
Masako Kataoka,
Shigeaki Umeoka,
Shingo Fujii,
Kaori Togashi.MR Features of Physiologic and Benign Conditions of the Ovary.
Eur Radiol (2006) 16: 2700–2711
6.
Genevieve L.
Bennett,
Chrystia M.
Slywotzky,
Giovanna Giovanniello,
Gynecologic Causes of Acute Pelvic Pain: Spectrum of CT Findings.RadioGraphics 2002; 22:785–801
7.
Andrew W.
Potter,
Chitra A.
Chandrasekhar.US and CT Evaluation of Acute Pelvic Pain of Gynecologic Origin in Nonpregnant Premenopausal Patients.RadioGraphics 2008; 28:1645–1659
8.
Ewa Kuligowska,
Linda Deeds,
Kang Lu.
Pelvic Pain: Overlooked and Underdiagnosed Gynecologic Conditions.
RadioGraphics 2005; 25:3–20
9.
Hervé Dahan,
Lionel Arrivé,
Dominique Wendum,
Hubert Ducou le Pointe,
Hocine Djouhri,
Jean-Michel Tubiana.
Retrorectal Developmental Cysts in Adults: Clinical and Radiologic-Histopathologic Review,
Differential Diagnosis,
and Treatment.
RadioGraphics 2001; 21:575–584
10.
Mayumi Takeuchi Kenji Matsuzaki.
Adenomyosis: Usual and Unusual Imaging Manifestations,
Pitfalls,
and Problem-solving MR Imaging Techniques.Radiographics January-February 2011 31:1 99-115
11.
Chiara Del Frate,Rossano Girometti,Marco Pittino,Giovanni Del Frate,
Massimo Bazzocchi,
Chiara Zuiani.
Deep Retroperitoneal Pelvic Endometriosis:MR Imaging Appearancewith Laparoscopic.
RadioGraphics 2006; 26:1705–1718
12.
Spencer,
JA and Weston MJ.
Imaging in endometriosis Imaging,
15 (2003),
63–71
13.
Chamié LP,
Basbalg R,
Mendes Alves Pereira R,
Warmbrand G,
Serafini PC.
Findings of Pelvic Endometriosis at Transvaginal US,
MR Imaging,
and Laparoscopy.
RadioGraphics 2011;31:E77-E100
14.
TT Zacharia and MJ O’neill.
Prevalence and dsitribution of adnexal findings suggesting endometriosis in patients with MR diagnosis of adenomyosis.
The British Journal of Radiology 2006;79:303-307
15.
Maurizio Barbieri,
Edgardo Somigliana,
Silvia Oneda,Manuela Wally Ossola,
Barbara Acaia and Luigi Fedele.Decidualized ovarian endometriosis in pregnancy: a challenging diagnostic entity.
Human Reproduction,
Vol.24; 1818–1824,
2009
16.
Ken Tamai,
Takashi Koyama,
Kaori Togashi.
MR Features of Ectopic Pregnancy.
European Society of Radiology 2007
17.
Ken Tamai,
Takashi Koyama,
Kaori Togashi,
Nobuko Morisawa,
Toshitaka Fujiwara,
Takashi Koyama.
MR Imaging Findings of Adenomiosis:Correlation with Histopathologic Features and Diagnostic Pitfalls.RadioGraphics 2005;25:21-40
18.
Margaret Yacobozzi,
Dustin Nguyen,
Dmitry Rakita.
Adnexal Masses in Pregnancy.
Semin Ultrasound CT MRI 33:55-64
19.
Mayumi Takeuchi,
Kenji Matsuzaki,
Hiromu Nishitani.
Manifestations of the Female Reproductive Organs on MR Images:Changes Induced by Various Physiologic States.RadioGraphics 2010;e39
20.
Seung Eun Jung,
Jae Mun Lee,
Sung Eun Rha,
Jae Young Byun,
Jung Im Jung,
Seong Tai Hah.
CT and MR Imaging of Ovarian Tumors with Emphasis on Differential Diagnosis.
RadioGraphics 2002; 22:1305–1325.