La isquemia mesentérica es una entidad con una muy alta mortalidad (50-90%),
que aumenta en frecuencia con la edad del paciente y requiere diagnóstico y tratamiento precoz.
Ésta puede tener múltiples etiologías por oclusión arterial y/o venosa o no oclusivas y se manifiesta con hallazgos clínicos,
de laboratorio y radiológicos que varían enormemente según la causa,
extensión y duración del insulto que la origina.
Puede imitar varias enfermedades intestinales y confundirse con condiciones clínicas y radiológicas no isquémicas como enfermedades inflamatorias,
infecciosas, tumorales,
etc.
con diferente pronóstico y tratamiento.
A pesar de la seriedad y frecuencia de esta entidad,
el diagnóstico clínico y radiológico sigue representando un reto.
Los hallazgos comunes son poco específicos y los específicos son poco comunes.
ANATOMÍA Y FISIOLOGÍA:
El aporte vascular del intestino delgado y colon procede de 3 arterias ramas de aorta abdominal:
- Tronco celíaco → esófago distal – duodeno descendente (2ª porción)
- Arteria mesentérica superior (AMS) → duodeno transverso y ascendente (3ª y 4ª porción) – flexura esplénica
- Arteria mesentérica inferior (AMI) → flexura esplénica – recto.
Anastomosis entre los sistemas,
los más importantes entre AMS y AMI: arcada de Riolano y arteria marginal de Drummond.
El retorno venoso es a cargo de las venas mesentérica superior e inferior,
ésta última drena en la vena esplénica y juntas forman la vena porta.
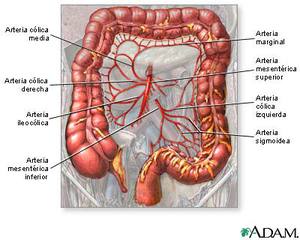
Fig. 1: Esquema de circulación esplácnica con las ramas principales y circulación colateral.
References: A.D.A.M Health Solutions
Existe unas zonas de menos vascularización,
áreas de límite entre ambas circulaciones que es donde suele verse afectado “watershed"
- Flexura esplénica
- Unión ileocecal
- Uniñon rectosigma.
En circunstancias normales,
el intestino recibe el 20% del gasto cardíaco que asciende hasta el 35% en la fase prosprandial (variando según los alimentos ingeridos con un ascenso rápido ante carbohidratos y uno más lento y más largo con grasas y proteínas).
En situaciones de estrés y lucha puede bajar hasta el 10%, todo esto por la autoregulación de la perfusión intestinal que es mediada por respuesta miogénica ante la bajada de tensión y por agentes humorales y neurales como la vasopresina y angiotensina II. Por debajo de los 40 mm Hg,
la intestinal falla y es sobrepasada por la regulación central,
con una correspondiente hipoperfusión intestinal.
El daño inicial de la isquemia intestinal puede ser sólo leve con afectación de necrosis superficial limitado a la mucosa (con o sin submucosa y áreas focales de la muscularis) o grave y posiblemente mortal con necrosis continua de todas las capas de la pared intestinal,
lo que se denomina infarto transmural.
Las lesiones púramente isquémicas iniciales son seguidas de una respuesta inflamatoria debida a mediadores producidos por neutrófilos,
plaquetas,
mastocitos en la circulación esplácnica,
que dañan y contribuyen a la necrosis de la pared intestinal.
Como consecuencia,
la barrera mucosa se rompe y se pierde la resistencia a la invasión bacteriana,
que lleva a bacteriemia y sepsis.
Por tanto aparte de las complicaciones locales como hemorragia,
perforación intestinal,
formación de absceso y peritonitis puede también haber efectos sistémicos incluyendo la supresión de médula ósea,
fallo miocárdico y renal,
hemoconcentración,
acidosis y coagulación intravascular diseminada con fallo multiorgánico.
ETIOLOGÍA Y PATOGÉNESIS:
La isquemia intestinal puede estar causada por oclusiones de arterias o venas así como por redudción no oclusiva de la persusión intestinal.
La oclusión de AMS debida a trombosis o embolismo es responsable del 60-70% de los casos,
la trombosis venosa del 5-10% y las condiciones no oclusivas del 20-30%.
Oclusión de arteria mesentérica ( proximal o distal)
- Trombosis (origen) (20-30%) o tromboembolismo (distal)(40-50%)
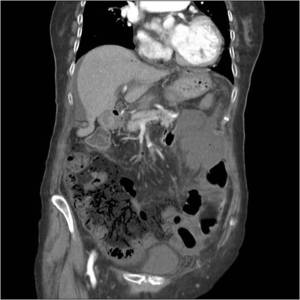
Fig. 15: Mismo paciente que figura 8, isquemia intestinal de causa arterial por trombosis de la misma. Se identifica defecto de repleción en arteria mesentérica superior y neumatosis intestinal con gas en sistema portomesentérico.
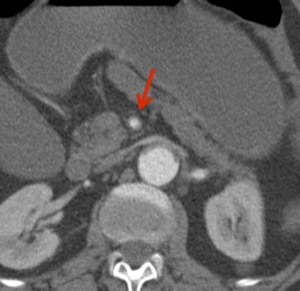
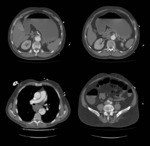
Fig. 17: Mismo paciente que figura 5, disección de aorta de tipo B e isquemia intestinal con extensión de disección a arteria mesentérica superior, señalado con flecha roja.
- Ateroesclerosis
- Émbolo de colesterol
- Cirugía aórtica,
stent etc
- Embolización terapéutica de hemorragia GI
- Displasia fibromuscular (raro)
- Vasculitis (Takayasu, PAN,
Kawasaki,
LES,
púrpura de S-H,
granulomatosis de Wegener,
sdrme Churg-Strauss,
Buerger,
Behçet…)
Oclusión venosa mesentérica (proximal o distal) (5-15%)
- Trombosis venosa
- Estado de hipercoagulabildad
- Neoplasias infiltrativas.
- Inflamación
- Infección abdominal.
- Flebitis de venas intramurales (raro)
Mecánico
- Estrangulación con o sin trombosis venosa mesenterérica
- Distensión pronunciada
- Colitis isquémica por endoscopia o enemas (raro)
Inflamación
- Pancreatitis,
apendicitis,
diverticulitis,
peritonitis…
Bajo flujo o vasoespasmo
- Shock hemorrágico, cardiogénico o séptico.
- Fallo cardíaco,
arritmia cardíaca
- Deshidratación,
stress
- IRC en hemodiálisis
- Drogas (digital,
adrenalina,
antihipertensivos,
cocaina, heroína)
- Feocromocitoma
Otras
- Irradiación,
trauma,
lesión corrosiva
- Inmunodepresión,
quimioterapia
- Adyacente a tumores intestinales
- Carcinoides,
carcinomas,
leiomiomas.
PATOLOGÍA:
La isquemia intestinal aguda tiene tres estadíos según afectación de las diferentes capas:
ESTADÍO I: Colitis o enteritis isquémica reversible
- Caracterizado por necrosis,
erosiones y ulceraciones de la mucosa y/0 hemorragias
- Pueden curar espontáneamente sin dejar secuelas.
ESTADÍO II:
- Extensión a pared intestinal con necrosis de la submucosa y capas musculares.
- Con la reparación local puede haber cambios fibróticos.
ESTADÍO III: Necrosis transmural
- Necrosis transmural de la pared intestinal.(600-750 ml 30-120 min antes del
- Asociado a una alta mortalidad.
Requiere intervención quirúrgica inmediata.
TÉCNICA DE ESTUDIO: TC
El TC ha desmostrado tener una alta sensibilidad y especificidad próxima a la angiografía por lo que es la técnica de elección cuando se sospecha isquemia intestinal.
La administración de contraste oral (600-750 ml 30-120 min antes de la exploración) y rectal (400-800 ml) positivo o neutro así como la administración de contraste intravenoso (100-150 ml a una concentración de 300-370 mg de iodo por ml a un flujo de 2-5 ml/s) son necesarios.
TC abdominopélvico en vacío seguido de una fase angiográfica arterial a los 30 seg y una fase portal a los 60 s.
El contraste oral positivo está indicado en los casos de obstrucción intestinal donde es ventajoso para delinear la capa interna del asa en casos de marcada hipoatenuación de la pared intestinal.
El agua tiene más ventajas para determinal la captación de contraste en casos con mínimo engrosamiento de pared intestinal.
El contraste intravenoso es necesario para demostrar la presencia de trombo en las artrias o venas mesentéricas.
La adquisición de la fase en vacío es necesaria para identificar calcificaciones vasculares,
coágulos intravasculares de alta atenuación y la hemorragia intramura y diferenciar esta última de la hiperemia intramural tras administración de contraste intravenoso.
Sin embargo,
muchos pacientes con isquemia intestinal aguda y especialmente los más graves,
puede no ser capaces de beber adecuadamente antes de la exploración.
Además puede no ser significativo por posible ileo adinámico.
Otros tienen fallo renal y alteración electrolítica con lo que no se puede utilizar CIV.
Por todo esto,
el protocolo depende en gran parte al estado clínico del paciente.
HALLAZGOS RADIOLÓGICOS:
Los hallazgos radiológicos de la isquemia intestinal son muy heterogéneos y variables y dependen ampliamente de la patogénesis (oclusión arterial,
venosa o no oclusiva),
la gravedad de la isquiema intestinal (afectación de mucosa superficial o necrosis intestinal transmural),
la localización (intestino delgado o colon) ,
la perforación y la presencia y el grado de hemorragia o superinfección sobreañadidas.
Estos factores contribuyen a la apariencia en TC y ayudan a explicar el solapamiento con enfermedades no isquémicas del intestino delgado y colon.
La interpretación radiológica debe de analizar la pared intestinal fijándose en grosor,
atenuación parietal y dilatación luminal así como en los vasos mesenterícos,
el mesenterio y otros órganos.
PARED INTESTINAL:
GROSOR PARIETAL:
El grosor parietal normal varía de 3 a 5 mm dependiendo en el grado de distensión intestinal.
El engrosamiento parietal no es específico de la isquemia aunque sí es frecuentemente observado causado por edema mural,
hemorragia o sobreinfección del asa.
Normalmente observado en oclusión venosa mesentérica,
oclusión en asa cerrada,
colitis isquémica y oclusión arterial tras reperfusión.
Normalmente 8-9 mm y normamente menor de 1,5 cm,
En la isquemIa o infarto arterial exclusiva ,
la pared se vuelve más fina por ausencia de flujo arterial,
edema o hemorragia,
así como por pérdida del tono muscular.
Pared en "papel de fumar".
ATENUACIÓN PARIETAL:
Siempre valorar en fase en vacío y tras administración de CIV.
TC en vacío:
- Baja atenuación → edema: oclusión arterial tras reperfusión,
oclusión venosa,
oclusión en asa cerrada y colitis isquémica.
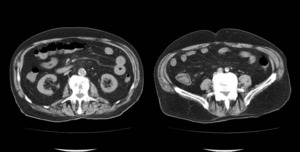
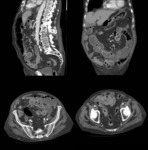
Fig. 11: Varón de 85 años que acude a urgencias por cuadro de hemorragia digestiva baja y dolor abdominal difuso con peritonismo. Se realiza TC abdominopélvico en vacío evidenciando engrosamiento parietal difuso, predominantemente íleon sugestivo de edema parietal por isquemia mesentérica. Se decide cirugía que evidencia isquemia parcheada no transmural de un segmento extenso de yeyuno e íleon, decidiendo no resecar. El paciente sufre empeoramiento progresivo y fallece 2 días después por fallo multiorgánico.
- Alta atenuación → hemorragia intramural e infarto hemorrágico.
TC tras administración de CIV:
- Captación disminuida o ausente → oclusión arterial sin reperfusión: altamente específico (96%) pero poco sensible.
Puede ser demostrado por ecografía doppler.
- Pobre captación del borde antimesentérico del asa es sugestivo de isquemia no oclusiva.
- Halo o signo de la diana → hiperperfusión o hiperemia de la mucosa asociado con edema mural: oclusión arterial tras reperfusión,
isquemia no oclusiva y oclusión venosa ,
oclusión a en asa cerrada y colitis isquémica.
- Hiperemia sin hiperperfusión: oclusión venosa mesentérica
- Hiperperfusíon: isquemia no oclusiva o por oclusión arterial tras reperfusión.
- Captación prolongada del contraste por reducción de la perfusión arterial y venosa: obstrucción en asa cerrada,
isquemia no oclusiva y asa en shock.
DILATACIÓN DE LA LUZ INTESTINAL:
Dilatación intestinal por ileo adinámico.
La acumulación de líquido ocurre por aumento de las secreciones en la oclusión venosa y oclusión en asa cerrada.
Poco dilatado: oclusión arterial exclusiva → los enterocitos no pueden producir líquido.
VASOS MESENTÉRICOS,
MESENTERIO Y ASCITIS:
Los émbolos o trombos intra arteriales o en las venas suelen visualizarse en los TC con contraste.
Ingurgitación venosa → congestión de retorno venoso: oclusión venosa,
obstrucción en asa cerrada.
Trabeculación de grasa mesentérica y asictis
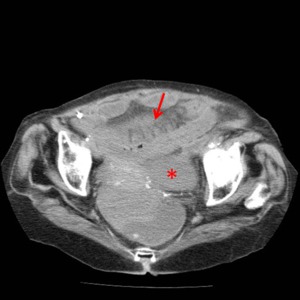
Fig. 16: Mismo paciente que figura 6 donde se evidencia dilatación de asas de intestino delgado, ingurgitación de vasos mesentéricos y trabeculación de la grasa (flecha roja) y líquido ascítico (*).
- Trasudación de líquido por aumento de la presión venosa: oclusión venosa y obstrucción en asa cerrada.
- Colitis isquémica: por sobreinfección
- Oclusión arterial → aparece exclusivamente ante infarto transmural: información de la gravedad de la isquemia intestinal.
NEUMATOSIS INTESTINAL Y GAS PORTOMESENTÉRICO:
En el caso de isquemia mesentérica,
normalmente incida infarto transmural,
sobre todo si asociado a gas portomesentérico.
La neumatosis puede verse como simples burbujas de aire en la pared intestinal o amplios anillos disecando la pared intestinal.
El gas portomesentérico puede verse como burbujas gaseosas en los vasos mesentéricos o extenderse a las ramas portales hepáticas,
normalmente visualizados en la periferia del hígado.
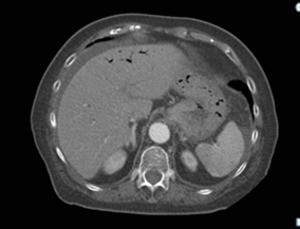
Fig. 14: Mismo paciente que figura 8. Se identifica gas en interior de sistema portal intrahepático, de predominio periférico a diferencia de neumobilia.
- DD neumobilia y gas en porta: Neumobilia a más de 2 cm de cápsula hepática,
tiende a concentrarse en hilio hepático vs gas en porta en la que las colecciones son más pequeñas,
más numerosas y vistas en periferia hepática.
CARACTERÍSTICAS RADIOLÓGICAS SEGÚN CAUSAS:
|
Características
|
Oclusión arterial
|
|
Incidencia
|
60-70% de IMP
|
|
Presentación
|
Aguda
|
|
Factores de riesgo
|
Arritmia,
IAM,
enf valvular,
ateroesclerosis,
hTA prolongada
|
|
Pared intestinal
|
Adelgazamiento,
sin cambio,
o engrosamiento tras reperfusión.
Neumatosis si infarto
|
|
Atenuación sin CIV
|
No característico
|
|
Captación de pared TC + CIV
|
Disminuída,
ausente,
“target o diana” o alta con reperfusión
|
|
Dilatación intestinal
|
No aparente
|
|
Vasos mesentéricos
|
Defectos arteriales,
oclusión arterial,
diámetro de SMA > SMV, portomesenteric gas si isquemia.
|
|
Mesenterio
|
No alteración de la grasa hasta infarto.
Indicativo de gravedad.
|
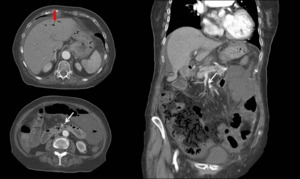
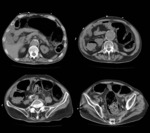
Fig. 8: Mujer de 86 años que acude por dolor abdominal de 24 horas de evolución de inicio brusco asociado a hemorragia digestiva alta. Leucocitosis con neutrofilia y elevación de reactantes agudos. Se realiza TC abdmoniopélvico tras administración de CIV y se evidencia defecto de repleción en arteria y venas mesentéricas superiores señalados con flechas blancas y engrosamiento parietal con ausencia de realce en asas de intestino delgado desde unión duodenoyeyunal en relación con necrosis intestinal. Además se observa extensa neumatosis, neumoperitoneo y gas portomesentérico. Ante el diagnóstico de isquemia mesentérica con necrosis intestinal se decide actitud conservadora, la paciente fallece 2 días después por fallo multiorgánico.
|
Características
|
Oclusión venosa
|
|
Incidencia
|
5-10% de IMP
|
|
Presentación
|
Subaguda
|
|
Factores de riesgo
|
HTP,
hipercoagulopatía venosa,
fallo derecho cardíaco
|
|
Pared intestinal
|
Engrosamiento
Neumatosis si infarto.
|
|
Atenuación sin CIV
|
Baja con edema,
alta con hemorragia
|
|
Captación de pared TC + CIV
|
Disminuída,
ausente (si infarto) diana o aumentada
|
|
Dilatación intestinal
|
Moderada a prominente
|
|
Vasos mesentéricos
|
Defectos venosos,
ingurgitación venosa.
Gas portomesentérico.
|
|
Mesenterio
|
Alteración de la grasa por ascitis
|
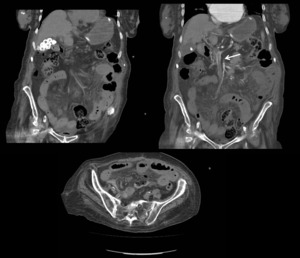
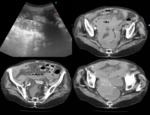
Fig. 7: Mujer de 89 años que acude a urgencias por dolor abdminal difuso de 2 días de evolución con leucocitosis y elevación de reactantes de fase aguda. Ante sospecha de isquemia mesentérica se realiza TC abdominopélvico en vacío y tras administración de contraste intravenoso donde se evidencia marcado edema del meso y engrosamiento parietal de asas de intestino delgado, en la hélice con CIV se observa defecto de repleción en vena mesentérica superior en relación a isquemia mesentérica de etiología venosa. Colelitiasis biliar múltiple.
|
Características
|
Oclusión mecánica,
estrangulación
|
|
Incidencia
|
10% de OID
|
|
Presentación
|
Aguda
|
|
Factores de riesgo
|
Cx abdominal previa,
hernias,
malrotación intestinal
|
|
Pared intestinal
|
Engrosamiento
|
|
Atenuación sin CIV
|
Baja con edema,
alta con hemorragia
|
|
Captación de pared TC + CIV
|
Disminuída,
ausente,
diana o aumentada
|
|
Dilatación intestinal
|
Prominente (rellena con fluído)
|
|
Vasos mesentéricos
|
Sin defectos,
ingurgitación venosa
|
|
Mesenterio
|
Alteración por ascitis,
“whirl sign” (remolino)
|
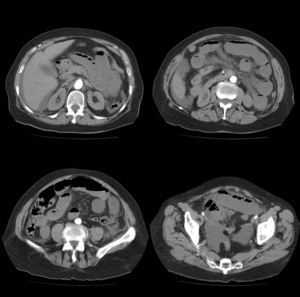
Fig. 9: Mujer de 78 años con antecedentes de histerectomía y hernioplastia inguinal bilateral acude a urgencias por cuadro suboclusivo y dolor abdominal difuso. Se realiza TC abdominopélvico tras administración de CIV y se evidencia dilatación de asas de intestino delgado sin cambio de calibre ni defectos de repleción en arteria ni vena mesentéricas. Ante emporamiento clínico y peritonismo se decide cirugía con resección de fragmento de 120mm de yeyuno por isquemia intestinal. Evolución favorable de 5 días con empeoramiento posterior por lo que se decide cirugía observando isquemia intestinal difusa con peritonismo y se decide cierre. La paciente fallece en 2 horas.
|
Características
|
No oclusivo
|
|
Incidencia
|
20% de IMP
|
|
Presentación
|
Agudo o subagudo
|
|
Factores de riesgo
|
Hipovolemia,
hTA, rendimiento cardiaco bajo,
digoxina,
agonistas α adrenérgicos
|
|
Pared intestinal
|
Sin cambios o engrosamiento tras reperfusión
|
|
Atenuación sin CIV
|
No característico
|
|
Captación de pared TC + CIV
|
Disminuída,
ausente,
de distribución heterogénea.
|
|
Dilatación intestinal
|
No aparente
|
|
Vasos mesentéricos
|
No defecto,
constricción arterial.
|
|
Mesenterio
|
No alteración hasta infarto mesentérico.
|
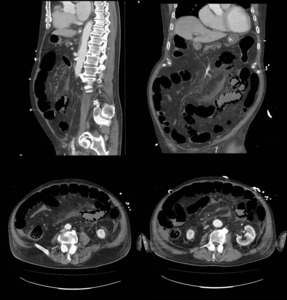
Fig. 13: TC abdominopélvico tras administración de CIV del mismo paciente que fig. 12, 3 días después, evidenciando dilatación de asas de intestino delgado, con ausencia de realce parietal, sin defectos de repleción en arterias mesentéricas. Placa de ateromatosis con estenosis significativa en raíz de AMS. Neumatosis intestinal marcada y burbujas de aire ectópico. Hallazgos correspondientes a isquemia intestinal, el paciente falleció 12 horas después.
PITFALLS:
Hay 3 “pitfalls” principales detectando isquemia intestinal en TC:
- Segmento de colon con isquemia mucosa superficial puede reaccionar con espasticidad → Distensión luminal por contraste oral y rectal puede ayudar al diagnóstico.
- Isquemia en un segmento colónico muy distendido con un espesor parietal de 3-5 mm,
que sería normal para un colon menos distendido.
- Malinterpretar dilatación intestinal y niveles aire líquido en una isquemia intestinal como íleo o pseudoobstrucción,
sobre todo si no hay engrosamiento parietal à acaso q exista causas de oclusión venosa primaria o secundario,
no se debe esperar engrosamiento parietal.
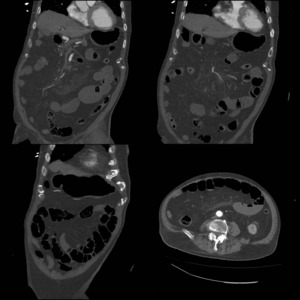
Fig. 12: Varón de 89 años con múltiples factores de riesgo cardiovascular, que en postoperatorio de bypass femoropoplíteo izquierdo comienza con dolor abdominal difuso. Se realiza AngioTC abdominopélvico observando distensión de asas de intestino delgado sin cambios de calibre ni causa obstructiva ni defectos de repleción en arterias mesentéricas. Los hallazgos son sugestivos de ileo intestinal sin poder descartar isquemia.

Fig. 13: TC abdominopélvico tras administración de CIV del mismo paciente que fig. 12, 3 días después, evidenciando dilatación de asas de intestino delgado, con ausencia de realce parietal, sin defectos de repleción en arterias mesentéricas. Placa de ateromatosis con estenosis significativa en raíz de AMS. Neumatosis intestinal marcada y burbujas de aire ectópico. Hallazgos correspondientes a isquemia intestinal, el paciente falleció 12 horas después.
Los hallazgos de isquemia intestinal pueden confundirse con otros de causa no isquémica,
sobre todo si ocurre en segmentos cortos y atípicos como por ejemplo:
- Infarto cecal aislado → tiflitis
- Isquemia de ilion terminal o isquemia segmentaria intestinal → enfermedad de Crohn
- Pancolitis isquémica → colitis infecciosa o ulcerosa.
- Proctosigmoiditis isquémica → infecciosa o inflamatoria (diverticulitis)
La causa más frecuente de confusión de enfermedad de causa no isquémica con isquemia intestinal es la presencia de neumatosis intestinal y gas portomesentérico,
cuyas causas pueden variar desde infeciosas,
inflamatorias,
neoplásicas,
iatrogénicas y asma entre otras cosas:
|
CAUSAS BENIGNAS de neumatosis intestinal
|
|
Pulmonar
|
Asma,
bronquitis,
enfisema,
fibrosis pulmonar,
presión positiva fin expiración (PEEP),
fibrosis quística
|
|
Enfermedades sistémicas
|
Esclerodermia,
Lupus sistémico,
SIDA
|
|
Intestinal
|
Estenosis pilórica,
pseudoobstrucción/obstrucción intestinal,
enteritis,
úlceras,íleo adinámico,
EII,
leucemia,
divertículo yeyunal perforado,
enfermedad de Wipple,
parásitos intestinales,
enfermedades del colágeno (especialmente esclerodermia),
diverticulitis
|
|
Iatrogénico
|
Enema de bario,
bypass yeyunoileal,
yeyunostomía,
anastomosis postquirúrgica,
endoscopia
|
|
Medicamentos
|
Corticoides,
quimioterapia,
lactulosa,
sorbitol,
voglibose
|
|
Transplantes
|
Médula ósea,
riñón,
hígado,
corazón,
pulmones,
enfermedad injerto contra huésped (EICH)
|
|
Neumatosis primaria
|
Idiopático (hasta el 15% de casos que normalmente incluyen el colon),
neumatosis cistoides intestinal
|
|
CAUSAS CON RIESGO DE MORTALIDAD de neumatosis intestinal
|
|
Isquemia intestinal
|
|
Enfermedad vascular mesentérica
|
|
Obstrucción intestinal con estrangulación (asa cerrada)
|
|
Enteritis
|
|
Colitis
|
|
Ingestión de agentes corrosivos
|
|
Megacolon tóxico
|
|
Trauma
|
|
Transplante de órganos (especialmente de médula ósea)
|
|
Enfermedad vascular del colágeno
|