El ovario normal tiene un volumen de 9,8±5,8cm3.
Desde los 9 años deben visualizarse en la ecografía.
Pueden tener múltiples folículos,
que serán con la pared lisa y fina,
anecoicos,
redondos u ovalados y sin flujo Doppler apreciable.
En la fase estrogénica(menstruación) los folículos son menores de 5mm y pueden no verse.
Tras la menstruación los folículos vuelven a crecer.
Hacía el 10º día uno de ellos se hace dominante.
Es normal que éste mida hasta 2,5-3cms y contiene el ovocito maduro.
Cuando se rompe libera el ovocito y se convierte en el cuerpo lúteo.
En este momento o se da la fecundación o comienza la degeneración.
En los tratamientos de fertilidad pueden observase numerosos folículos mayores de 2cms.
Si hay una estimulación en exceso se produce el síndrome de hiperestimulación ovárica,
donde el ovario puede medir hasta 20cms y filtrase líquido de los folículos generando ascitis.
A la hora de valorar una masa ovárica lo más importante es diferenciar si es benigna o maligna.
El grosor de las paredes,
tamaño,
vascularización,
la presencia de tabiques o de polos sólidos son elementos importantes que orientan sobre su naturaleza.
(Imagen 1)

Fig. 1
En cuanto a los métodos de imagen,
la ecografía es el primero a elegir.
Tiene una sensibilidad del 100% y una especificidad del 83%.
(Imagen 2).
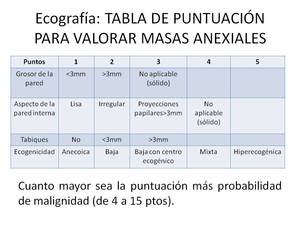
Fig. 2
La TC tiene como principal función estadificar neoplasias que hayan sido descubiertas mediante ecografía o RM.
La RM se usa cuando tras la ecografía quedan dudas acerca de la lesión.
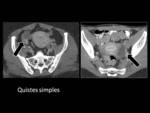
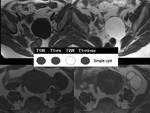
Los quistes simples son las lesiones más comunes.
El seguimiento dependerá de su tamaño.
Los quistes foliculares suelen ser uniloculares y menores de 3cms.
Su tendencia es regresar espontáneamente.
(Imagen 3)
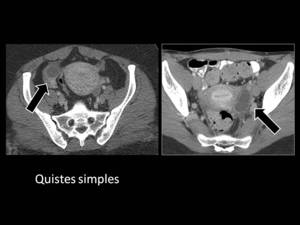
Fig. 3
( Imagen 4)
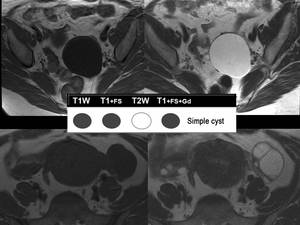
Fig. 4
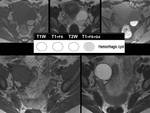
Los quistes del cuerpo lúteo son por falta de reabsorción del mismo.
Pueden ser mayores,
tener la pared más gruesa,
flujo periférico y ser más heterogéneos.
Un cuerpo lúteo con focos de sangrado puede ser difícil de distinguir de un tumor,
por lo que se recomienda seguir y ver si regresa.
(Imagen 5).

Fig. 5
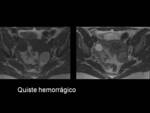
Los quistes hemorrágicos se producen por el sangrado de un quiste funcional o bien el cuerpo lúteo.
Suele resolverse en 8 semanas.
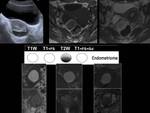
A veces pueden ser difíciles de diferenciar de los endometriomas.
Es de gran ayuda seguir su evolución.
(Imagen 6)
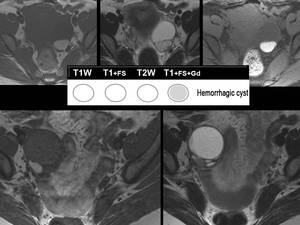
Fig. 6
( Imagen 7)
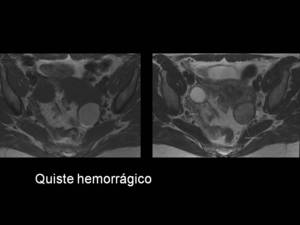
Fig. 7
( Imagen 8)

Fig. 8
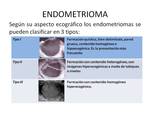
Los endometriomas pueden mostrar diversas presentaciones que debemos conocer.
(Imagen 9)
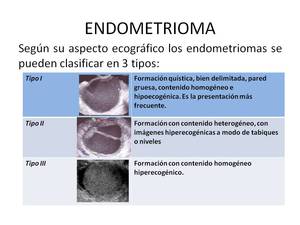
Fig. 9
Pueden presentar septos internos,
niveles líquido- líquido o ser multiquísticos.
Un 1% de ellos maligniza,
generalmente tumores mayores de 9cm y en mujeres mayores de 45 años.
(Imagen 10)
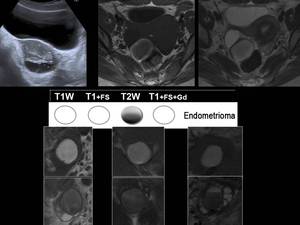
Fig. 10
( Imagen 11)
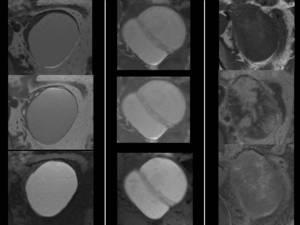
Fig. 11
(Imagen 12)

Fig. 12
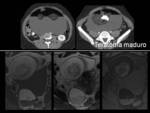
El teratoma maduro presenta elementos de las 3 capas germinales.
Característicamente contiene grasa y suele ser de gran tamaño al diagnóstico.
Son heterogéneos y pueden estar compuestos por otros elementos como pelo o calcio (dientes).
Están presentes desde el nacimiento.
Si no se resecan requieren control ecográfico anual.
(Imagen 13)
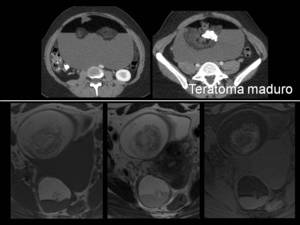
Fig. 13
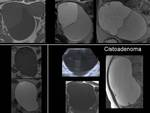
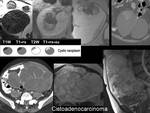
Los cistoadenomas representan el 40% de los tumores benignos de ovario.
Pueden ser serosos o mucinosos.
(Imagen 14)
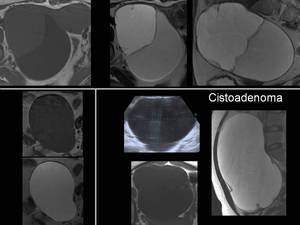
Fig. 14
Se diferencian de los cistoadenocarcinomas en que no suelen tener proyecciones papilares y en su distinta forma de vascularización.
Los cistoadenocarcinomas suelen presentar invasión peritoneal al diagnóstico.
Son multiloculares,
más heterogéneos y tienen proyecciones papilares.
(Imagen 15)
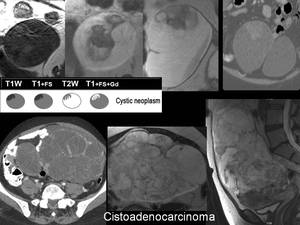
Fig. 15