Introducción
La ecografía renal en sus distintas modalidades (escala de grises,
doppler pulsado y doppler color),
es una técnica ampliamente utilizada en el ámbito hospitalario para el estudio de pacientes con enfermedades renales e hipertensión.
La modalidad B o escala de grises apenas ha variado desde los años 70 y únicamente da información anatómica,
por lo que se trata de una técnica insuficiente.
El estudio doppler color da algo más de información,
ya que permite estudiar y localizar mejor tanto las arterias renales principales como las ramas intrarrenales.
Sin embargo no da información hemodinámica.
El modo power color surgió más tarde.
Tiene mayor sensibilidad al flujo lento y en vasos de menor calibre,
además de menor dependencia del ángulo doppler,
por lo que se puede utilizar en casos complicados o dudosos.
El doppler pulsado,
en la década de los 90,
fue la técnica que creó grandes expectativas para el estudio de la patología arterial renal.
Sin embargo,
con el tiempo se vio que tiene una serie de dificultades técnicas que hacen que no sea un estudio sencillo ni reproducible en muchos casos,
por lo que empezó a surgir cierto escepticismo a la hora de su uso en el diagnóstico de estenosis de la arteria renal.
El avance tecnológico de los ecógrafos permitió que volviera a tenerse en cuenta como método de screening en grupos seleccionados de pacientes.
Indicaciones
Una de las indicaciones principales de la ecografía doppler de arterias renales es el estudio de la estenosis de la arteria renal.
Esta patología se asocia a dos síndromes fundamentales: La hipertensión renovascular y la nefropatía isquémica que termina por producir insuficiencia renal.
La hipertensión renovascular tiene una incidencia de aproximadamente un 1-5%,
incidencia que aumenta con la edad,
la diabetes,
la presencia de enfermedad obstructiva en miembros inferiores o coronarias,
etc…
La estenosis de la arteria renal es la causa del 5% de los casos de hipertensión arterial y del 10-20% de los casos de nefropatía crónica.
La estenosis de arterias renales tiene dos causas fundamentales:
- Aterosclerosis: Suele producirse en pacientes de edad media o avanzada y se asocia a factores de riesgo cardiovascular.
Asienta principalmente en el ostium y centímetros proximales de la arteria renal principal y puede ser bilateral hasta en un 20-30% de casos.
- Displasia fibromuscular: Suele afectar a mujeres jóvenes,
y asienta fundamentalmente en el tercio medio y distal de la arteria renal principal.
Las indicaciones del doppler arterial renal en este contexto son limitadas y se ciñen a aquellos pacientes que son susceptibles de padecer estenosis de la arteria renal (Tabla 1).
Anatomía
Haciendo un breve recuerdo anatómico,
las arterias renales nacen a ambos lados de la aorta por debajo de la arteria mesentérica superior (aproximadamente a 1-2 cm de la salida de ésta).
Normalmente la arteria renal izquierda tiene un origen más inferior que la derecha.
Transcurren por detrás de las venas renales principales,
y una vez en el hilio se dividen en las ramas anteriores y posteriores (prepiélicas y retropiélicas) que a su vez dan las ramas segmentarias,
interlobares y arcuatas.
Técnica de exploración
Para un adecuado estudio doppler de las arterias renales hay que tener en cuenta lo siguiente:
- En condiciones ideales el paciente debe acudir en ayunas de 8 horas.
- Debe seleccionarse un transductor óptimo,
con una frecuencia de entre 3.5 y 5 MHz.
Pueden ser convexos o sectoriales.
- Deben ajustarse adecuadamente una serie de parámetros técnicos:
- PRF o frecuencia de repetición del pulso: Tiene que ser la mínima posible sin que llegue a producirse aliasing.
- Ganancia: La más alta posible sin que se produzca ruido de fondo.
- Filtro de pared: El más bajo posible.
- Tamaño de la muestra: En arterias intrarrenales debe de ser de 2-4 mm.
- Ángulo doppler: Se debe corregir no sólo en las arterias renales principales,
sino también en las ramas intrarrenales.
Una vez ajustados los parámetros del estudio,
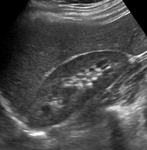
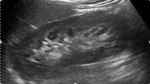
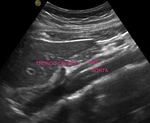
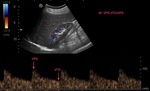
se comienza la exploración en escala de grises (modo B) para estudiar la anatomía renal.
En este modo se valora el tamaño y la morfología renal,
el grosor y la ecogenicidad del parénquima,
y si existe patología concomitante como dilatación de la vía excretora u otras lesiones (tumores,
litiasis…) (Figuras 1 y 2).
El hecho de que existan alteraciones morfológicas en los riñones puede orientarnos a la existencia de enfermedad renal,
aunque no siempre que existe enfermedad renal se produce repercusión morfológica.
Los factores anatómicos que pueden hacernos sospechar enfermedad renal son:
- Asimetría en el tamaño renal (diferencias de 1.5-2 cm entre un lado y el contralateral)
- Adelgazamiento de la cortical (menor de 1 cm)
- Aumento de ecogenicidad del parénquima.
Una vez estudiados los factores anatómicos en modo B,
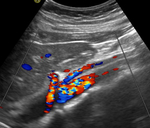
se estudian con doppler color y pulsado la aorta y las arterias renales.
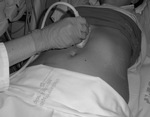
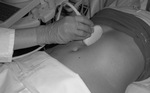
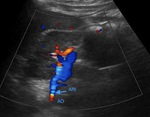
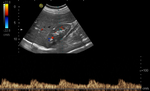
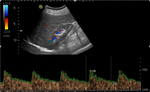
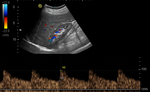
- Con el paciente en decúbito supino y el transductor en línea media abdominal (Figuras 3 y 4),
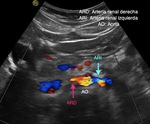
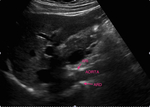
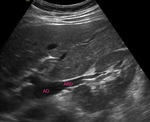
la primera imagen que debemos obtener es un corte longitudinal de la aorta a la altura de la arteria mesentérica superior (Figuras 5 y 6),
y obtener la velocidad picosistólica (Figura 7) para posteriormente calcular el ratio aorta/arterias renales.
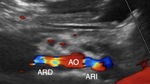
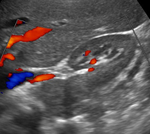
- En segundo lugar se explora el ostium de las arterias renales en modo B (Figura 8),
doppler color (Figuras 9 y 10) y pulsado (Figura 11).
Se explora tanto en transversal,
con el paciente en decúbito supino,
angulando ligeramente el transductor (Figura 12),
como en longitudinal,
colocando al paciente en decúbito lateral izquierdo.
Este corte longitudinal de la aorta a la altura de la salida de las arterias renales es el conocido como “banana peel” por su semejanza a un plátano a medio pelar (Figura 13).
Es importante detectar la presencia de posibles arterias renales supernumerarias,
ya que su estenosis puede tener repercusión al igual que en las arterias renales principales.
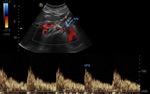
- En tercer lugar se exploran ambas arterias renales en todo su trayecto (tercios proximal,
medio y distal).
Para los centímetros proximales se utiliza un abordaje anterior (Figura 12),
y para los medios y distales se colocará al paciente en decúbito lateral derecho o izquierdo según queramos examinar las arterias renales izquierda o derecha respectivamente (Figuras 14 y 15).
Este tramo de las arterias renales puede ser difícil de examinar cuando las condiciones no son del todo óptimas (meteorismo,
obesidad…) (Figuras 16-19).
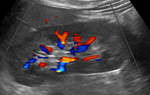
- Por último se evalúan las ramas intrarrenales (interlobares) en los polos renales superior,
medio e inferior (Figura 20).
Se han de obtener al menos 3-6 medidas de cada riñón para que el estudio sea más fiable (Figuras 21 y 22).
¿Qué parámetros debemos de evaluar?
Hay dos grupos de parámetros: Directos o indirectos según se valoren en las arterias renales principales o ramas intrarrenales respectivamente.
Los parámetros directos son más fiables y reproducibles que los indirectos,
y son los siguientes:
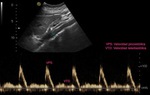
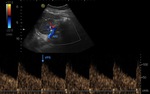
- Velocidad picosistólica (VPS) (Figura 23): Normal por debajo de 180-200 cm/s.
- Índice reno-aórtico (cociente entre la VPS de la arteria renal y la aorta): Normal por debajo de 3.5-3.6.
- Índice reno-renal (cociente entre la VPS en el punto de estenosis y en un punto distal a la misma): Normal por debajo de 4.
Los parámetros indirectos tienen una alta especificidad pero muy baja sensibilidad,
y son los siguientes:
- Índice de resistencia (IR) (Figura 23): Es el resultado del cociente VPS - VTD / VPS (siendo VPS la velocidad picosistólica y VTD la velocidad al final de la diástole).
Se debe calcular una media con las distintas medidas obtenidas en cada riñón y valorar si existen diferencias entre un riñón y el contralateral.
Lo normal es que el índice de resistencia esté entre 0.6-0.7 y que la diferencia entre ambos riñones sea menor del 5% (ó 0.05). Un aumento de la velocidad telediastólica mayor de 150 cm/s en un paciente con IR intrarrenal menor de 0.7 es altamente sospechoso de estenosis mayor del 80%.
El IR no solamente permite detectar la presencia de estenosis significativas,
sino que además predice el pronóstico y la respuesta al tratamiento de revascularización: En un estudio se publicó que en pacientes con IR mayores de 0.8 había escasa respuesta al tratamiento de revascularización ya que la enfermedad renal estaba establecida y era irreversible.
No obstante,
estos datos han sido ampliamente discutidos en la literatura y no existe acuerdo a día de hoy.
- Tiempo de aceleración (TA) e índice de aceleración (IA) (Figura 24): Son parámetros más operador dependientes y por ello menos fiables que el IR.
Los valores normales son menores de 0.07-0.08 ms y menores de 3 m/s respectivamente.
- Detección de ondas de morfología parvus tardus (ascenso sistólico lento y progresivo).
Características del flujo renal normal: El riñón es un órgano noble y como tal recibe un flujo anterógrado continuo en sístole y diástole,
con índices de resistencia menores de 0.7.
Es un flujo lineal,
no turbulento,
con velocidades no mayores a 180-200 cm/s.
La curva espectral presenta un primer ascenso sistólico angosto y posteriormente un segundo ascenso sistólico de mayor duración (Figura 11).
En el caso de estenosis de la arteria renal,
estas características se ven alteradas (Tabla 2).
Limitaciones de la técnica: Uno de los problemas fundamentales de la ecografía doppler renal son sus limitaciones que dependen de factores anatómicos y técnicos.
Factores anatómicos:
- En pacientes obesos o en aquellos donde hay abudante gas interpuesto puede ser difícil la visualización de las arterias renales principales.
En estos casos el acceso lateral derecho usando el hígado como ventana acústica puede ayudar,
aunque para valorar los segmentos proximales de las arterias renales el mejor abordaje es el anterior.
- Presencia de circulación colateral que puede preservar la circulación distal en presencia de estenosis de arteria renal.
- Variantes anatómicas (arterias supernumerarias).
- Tortuosidad vascular que impide una correcta ubicación del ángulo doppler.
Factores técnicos:
- Es operador dependiente.
- Es una técnica que consume mucho tiempo.
- Adecuado ajuste de parámetros del equipo.