ENFERMEDAD DE CROHN
Existen varias técnicas diagnósticas con alta precisión,
cada una con sus ventajas e indicaciones que permiten usar signos radiológicos en la valoración de los pacientes con enfermedad de Crohn.
Por un lado existen técnicas que permiten el diagnóstico de la enfermedad en estadios iniciales ya que muestran las úlceras aftosas superficiales y que ayudan a las técnicas endoscópicas en el diagnóstico (transito intestinal,
enema opaco,
enteroclisis).
No obstante tienen menor rentabilidad para valorar la afectación segmentaria (asas superpuestas por ejemplo) y la afectación transmural,
extramural y extraintestinal.
Ahà es donde entran en juego la ecografÃa y las técnicas seccionales (TC/RM bien convencional o en sus modalidades de enteroclisis,
enterografÃa o enema),
que con alta precisión permiten ver los segmentos afectados y el grado de afectación transmural,
extramural y extraintestinal.
Asimismo,
permiten clasificar a los pacientes en varios subtipos para tomar decisiones médicas y quirúrgicas.
La enfermedad de Crohn se clasifica según los criterios de Montreal en base a la edad al diagnóstico,
localización y patrón clÃnico.
1.
Edad al diagnóstico: <16 años,
17-40 años,
>40 años.
2.
Localización: Ileon terminal (L1),
Colon (L2),
Ileocólica (L3),
Tracto digestivo superior (L4).
Las formas L1,
L2 y L3 pueden combinarse con L4.
3.
Patrón clÃnico: enfermedad inflamatoria activa (B1),
enfermedad penetrante-fistulizante (B2),
enfermedad fibroestenótica (B3),
afectación perianal (subtipo P).
No son excluyentes entre sÃ.
| ENFERMEDAD INFLAMATORIA ACTIVA (B1) |
Suele ser transitorio y tiende a evolucionar a los otros patrones o patrones mixtos. |
B1p (con afectación perianal asociada) |
| ENFERMEDAD PENETRANTE-FISTULIZANTE (B2) |
Ãlceras profundas,
fÃstulas,
trayectos ciegos ("sinus tracts"),
colecciones |
B2p (con afectación perianal asociada) |
| ENFERMEDAD FIBROESTENÃTICA (B3) |
Cuados oclusivos-suboclusivos. |
B3p (con afectación perianal asociada) |
Es especialmente importante establecer la existencia de actividad inflamatoria de cara a seleccionar el tratamiento adecuado.
Existen distintos signos radiológicos que permiten establecer su existencia.
Tránsito intestinal/enteroclisis
Junto a la colonoscopia y otras técnicas endoscópicas es clásicamente la técnica de elección en el diagnóstico y valoración de la extensión de la enfermedad.
Permite valorar la enfermedad superficial pero puede no detectar algunos segmentos afectados por la superposición de asas y tiene menos capacidad para detectar la afectación parietal y extraparietal.
No permite establecer la activad de la enfermedad.
Los hallazgos a lo largo de la evolución de la enfermedad van a ser las úlceras aftosas,
el patrón en empedrado (ulceras fisurantes longitudinales y transversales) el signo de la cuerda (vasoespasmo) y el âasa orgullosaâ por la proliferación de grasa mesentérica que rodea las asas.
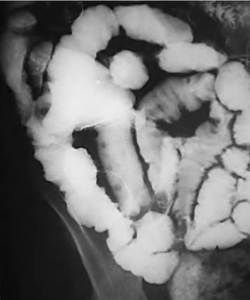
Fig. 1: Tránsito intestinal que muestra irregularidad de la pared del Ãleon distal por presencia de úlceras aftosas.
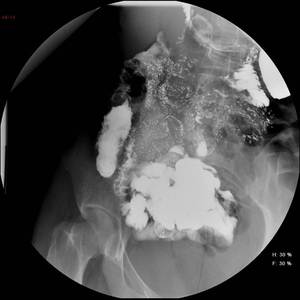
Fig. 2: Tránsito intestinal con patrón "en empedrado" por la combinación de fisuraciones transversas, longitudinales y úlceras profundas.
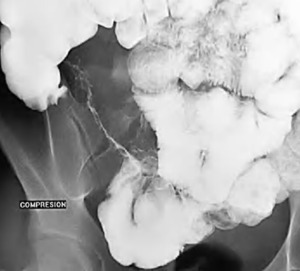
Fig. 3: Tránsito intestinal con "signo de la cuerda" secundario a espasmo de Ãleon terminal afectado y "signo del asa orgullosa" que consiste en la separación del asa afectada del resto por proliferación de la grasa adyacente.
EcografÃa
Es una técnica que en las manos adecuadas,
dada su disponibilidad e inocuidad,
resulta ideal para el seguimiento de la enfermedad,
valorando su extensión y grado de afectación asà como la existencia de actividad inflamatoria.
También,
aunque con menor sensibilidad que las técnicas seccionales,
puede determinar la presencia de fÃstulas,
colecciones u otras complicaciones extraparietales.
El engrosamiento parietal es el signo central que indica enfermedad y su ausencia prácticamente descarta la enfermedad.
Por debajo de 3mm descarta practicamente totalmente y por encima de 4-5mm confirma,
siempre por supuesto en el contexto de una alta probabilidad preprueba
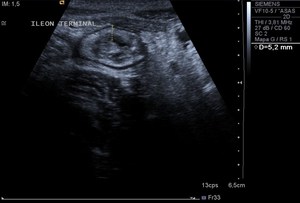
Fig. 4: EcografÃa con engrosamiento circunferencial y conservación de la "firma intestinal" en Ãleon terminal.
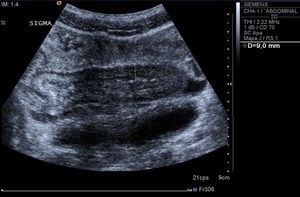
Fig. 8: EcografÃa que muestra engrosamiento parietal circunferencial de un segmento de sigma en relación a afectación por enfermedad de Crohn.
El engrosamiento no se asocia al grado de actividad de la enfermedad.
La hiperemia parietal,
mesentérica y la existencia de adenopatÃas asà como el realce intenso en ecografÃa con potenciador son los signos que sugieren actividad inflamatoria.
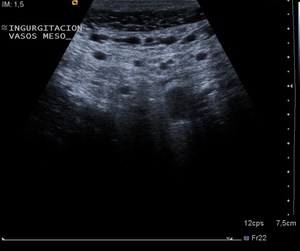
Fig. 5: EcografÃa del meso de un asa afecta, con prominencia de estructuras vasculares y de la grasa.
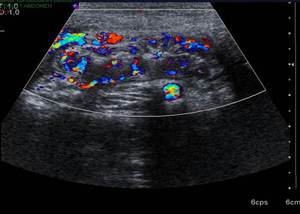
Fig. 6: EcografÃa que muestra hiperemia parietal de un asa afectada.
En función de la habilidad del operador,
la existencia de gas intestinal,
etc.
también pueden detectarse úlceras profundas,
fÃstulas,
sinus tracts,
flemones o abscesos.
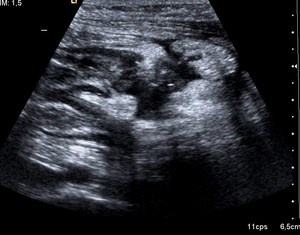
Fig. 7: EcografÃa en brote agudo de enfermedad de Crohn, que muestra un trayecto hipoecogénico con gas en su interior, entre dos asas intestinales, compatible con fistula enteroentérica.
Hay que tener en cuenta que en un 20% de los casos existe afectación apendicular por contigÌidad,
con idénticos hallazgos a los de la apendicitis aguda.
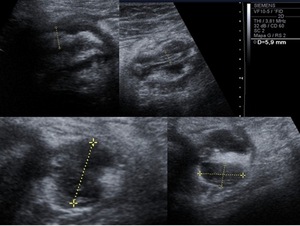
Fig. 9: EcografÃa que muestra engrosamiento parietal de ciego (imagen superior izquierda), con apéndice de diámetro en el lÃmite superior de la normalidad con cambios inflamatorios adyacentes (imagen superior derecha), incluida pequeña colección (imágenes inferiores). Se trataba de una enfermedad de Crohn con afectación apendicular.
TomografÃa computerizada/ Resonancia magnética
Las técnicas seccionales permiten con gran sensibilidad el diagnóstico de la enfermedad de Crohn,
valorar su extensión y la existencia de actividad inflamatoria con gran precision,
asà como valorar complicaciones inflamatorias o de otro tipo que puedan requerir tratamiento quirúrgico.
Son las mejores técnicas para valorar la afectación extraparietal de la enfermedad.
La TC está altamente disponible y tiene una mayor resolución anatómica pero implica utilizar radiación ionizante,
lo cual hay que tener en cuenta ya que los pacientes con frecuencia son jóvenes y se les va a realizar múltiples estudios de imagen a lo largo de la enfermedad.
La RM tiene una precisión diagnóstica similar al TC,
aunque su disponibilidad es menor.
La mayor limitación de estas técnicas es la valoración de las asas intestinales cuando están colapsadas,
de modo que es fundamental una correcta preparación del paciente con el objetivo de lograr una buena distensión de las mismas.
Según el método usado y la zona de interés existen distintas modalidades:
-TC/RM enteroclisis: inyección de una solución directamente en yeyuno a través de una sonda nasoyeyunal.
-TC/RM enterografÃa: administración de una solución por vÃa oral en abundante cantidad.
-TC/RM enema: administración de solución por vÃa rectal para valoración del colon.
En general se prefieren en TC los contrastes orales negativos (TC) para que haya una buen contraste entre la luz intestinal y la pared.
En RM suelen usarse contrastes bifásicos (hipointensos T1,
hiperintensos T2) como el polietilenglicol.
Es necesario asimismo administrar contraste iv y en ocasiones antiespasmolÃticos.
En RM realizamos secuencias rápidas con alta potenciación T2 (FIESTA y SSFSE) y T1 tras administración de contraste iv.
(LAVA) todas ellas en planos coronal y axial.
También pueden hacerse estudios dinámicos (cine) para valorar motilidad intestinal y estenosis.
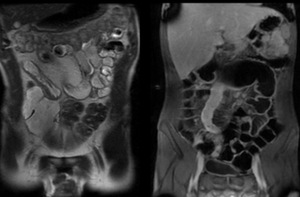
Fig. 10: Secuencia SSFSE (izquierda) y LAVA tras administración de contraste iv. (derecha). El contraste oral es hiperintenso en secuencias potenciadas en T2 (SSFSE) e hipointenso en secuencias potenciadas en T1 (LAVA) de modo que se consigue siempre contraste entre la luz y la pared intestinal.
Debe existir buena distensión de las asas intestinales
En nuestro centro utilizamos la RM para el seguimiento habitual de la enfermedad y la TC en sospecha de complicaciones agudas (fÃstulas,
colecciones,
flemones) en aquellos casos en los que la ecografÃa no ha permitido un estudio completo.
Al igual que en la ecografÃa el signo central que establece afectación es el engrosamiento parietal de más de 3mm.
1.- Enfermedad inflamatoria activa.
Los signos que sugieren actividad inflamatoria son la hipermiea mucosa (realce estratificado parietal),
hiperemia mesentérica (signo del peine),
la presencia de flemones o colecciones,
adenopatÃas y en RM el edema parietal (hiperintensidad T2 con supresión grasa).
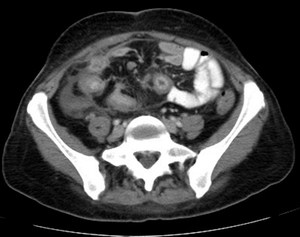
Fig. 11: TC abdomnopélvico con contraste oral positivo y contraste iv. que muestra varios segmentos de Ãleon afectados, con hiperemia mucosa (realce estratificado parietal) y adenopatÃas en meso compatible con actividad inflamatoria aguda.
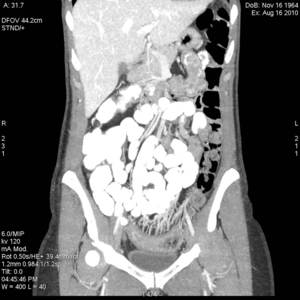
Fig. 12: MIP coronal de TC-enterografÃa con contraste oral positivo que muestra afectación de sigma, con hiperemia de mesosigma (signo del peine)
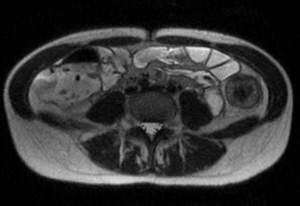
Fig. 13: Secuencia SSFSE de RM-enterografÃa que muestra engrosamiento y edema parietal de colon descendente, compatible con actividad inflamatoria.
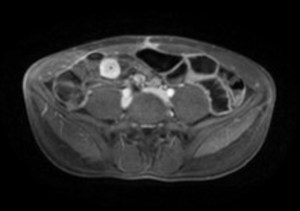
Fig. 14: RM-enterografÃa: secuencia LAVA en fase portal tras administración de contraste iv. que muestra clara hiperemia, en este caso con realce parietal homogéneo de un segmento de ileon.
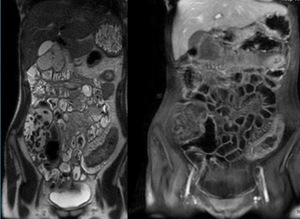
Fig. 15: RM-enterografÃa: secuencia SSFSE (dcha) y LAVA en fase portal (izda) en plano coronal que muestra engrosamiento parietal, hiperemia parietal, signo del peine y proliferación grasa del meso de colon izquierdo.
2.- Enfermedad pentrante-fistulizante.
Se traduce en la existencia de úlceras profundas,
fÃstulas (entero-entéricas,
entero-cutáneas,
enterovesicales...),
trayectos fistulosos ciegos ("sinus tracts") y colecciones.
En TC,
en caso de existir duda,
la utilización de contrates orales positivos mejora la sensibilidad.
Las fÃstulas se evidencian como trayectos lineales con densidad lÃquido,
que pueden tener aire en su interior y suelen mostrar realce tras administración de contraste iv.
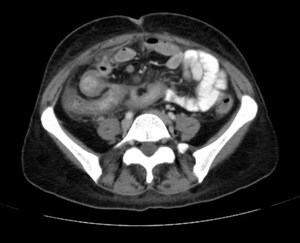
Fig. 16: TC con contraste oral positivo que muestra trayecto fistuloso entre dos asas de intestino delgado (fÃstula entero-entérica)
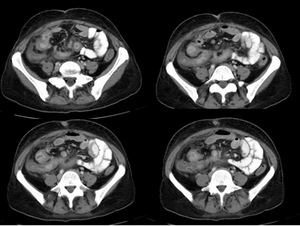
Fig. 17: Imágenes secuencias de TC con contraste oral positivo que muestra un trayecto fistuloso ciego (sinus tract)en flanco derecho.
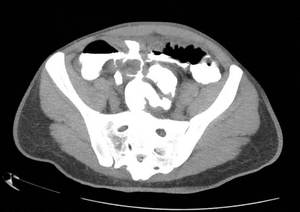
Fig. 18: Enema-TC que muestra trayecto fistuloso entero-sigmoideo.
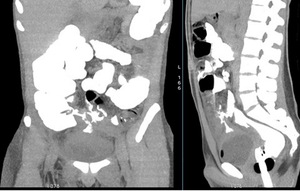
Fig. 19: Enema-TC en plano coronal y sagital que muestra varios trayectos fistulosos, incluyendo uno con extremo ciego supravesical y burbuja aérea en vejiga secundaria a fÃstula entero-vesical.
En RM pueden ser hipointensas o hiperintensas en secuencias SSFSE,
en función del contenido lÃquido de las mismas,
y muestran realce tras administración de contraste iv.
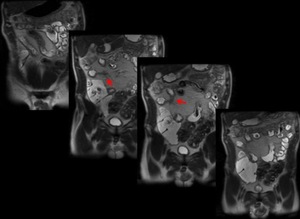
Fig. 20: Imágenes en coronal de secuencia SSFSE de RM-enterografÃa. Se identifica fÃstula entero-entérica como un trayecto hipointenso.
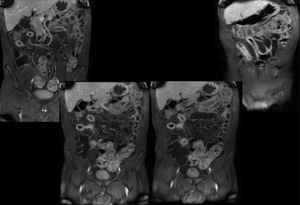
Fig. 21: Similares imágenes a las anteriores tras administración de contraste iv. que evidencia importante realce del trayecto fistuloso entero-enterérico entre dos asas afectadas por enfermedad de Crohn. Estas muestran realce estratificado parietal (hiperemia mucosa)sugerente de enfermedad activa.
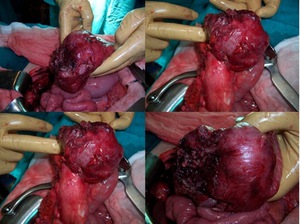
Fig. 28: Imágenes de la cirugÃa en paciente con importante plastrón inflamatorio que incluÃa fÃstulas entre asas ileales.
3.- Enfermedad fibroestenótica.
Se caracteriza por cuadros suboclusivos u oclusivos secundarios a estenosis en los segmentos afectados.
Las exploraciones muestran estrecheces segmentarias con dilatación preestenótica de las asas intestinales.
Es importante valorar la existencia de actividad inflamatoria en las estenosis de cara a establecer el tratamiento (médico vs quirúrgico).
El realce estriado sugiere actividad inflamatoria mientras que un realce homogéneo o ausencia de realce sugiere inflamación crónica.
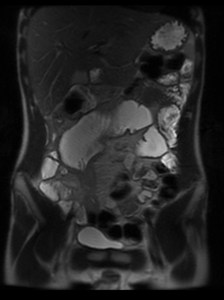
Fig. 23: RM-enterografÃa: secuencia SSFSE en plano coronal que muestra estenosis en Ãleon con dilatación preestenótica.
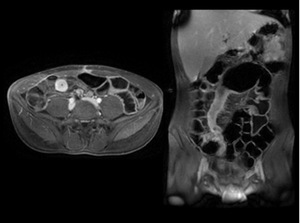
Fig. 22: RM-enterografÃa: secuencia LAVA tras administración de contraste iv. que muestra afectación de segmento ileal, con dilatación preestenótica en relación a forma fibroestenótica. El segmento afectado muestra un engrosamiento parietal circunferencial con realce homogéneo de contraste que orienta más a inflamación crónica.
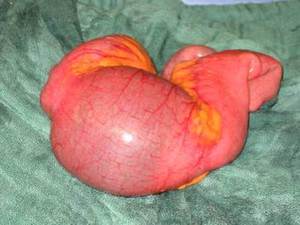
Fig. 29: Pieza quirúrgica: segmento intestinal con afectación por enfermedad de Crohn estenosante.
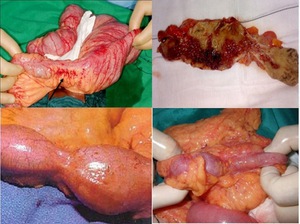
Fig. 30: Pieza quirúrgica en resección de asa intestinal con estenosis secundaria a enfermedad de Crohn.
4.- Enfermedad perianal.
Cualquiera de las anteriores formas clÃnicas puede asociarse a enfermedad perianal,
que se caracteriza por fisuras y fÃstulas en canal anal.
El diagnóstico puede realizarse con ecografÃa endorectal,
perineal,
vaginal o mediante RM,
para lo cual se utilizan secuencias con supresión grasa paralelas y perpendiculares al canal anal sin y con contraste iv.
Fig. 26: Secuencia T2-fatsat de canal anal que muestra dos trayectos fistulosos, uno de origen supraesfinteriano en cara izquierda, que sobrepasa el elevador del ano y desciende a región perineal; y otro ciego que surge de cara derecha y cruza posteriormente hacia el lado contralateral.
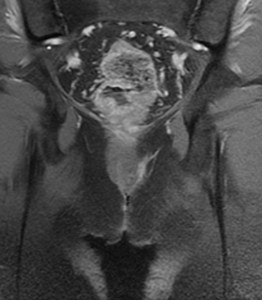
Fig. 27: Secuencia T1-fatsat de canal anal que muestra parcialmente los anteriores trayectos fistulosos, con realce tras la administración de contraste iv.
COLITIS ULCEROSA
Esta enfermedad solo afecta al colon,
de forma continua generalmente desde el recto,
y solo afecta a la mucosa y submucosa,
de modo que la ecografÃa,
TC y RM tienen menor importancia en su diagnóstico ya que no existe afectación transmural ni extraparietal.
El enema opaco puede mostrar las úlceras superficiales tÃpicas ("en T" o "en botón de camisa") y en casos crónicos evolucionados una morfologÃa del colon "en tubo de plomo" secundario a la pérdida de haustras.
Su importancia en esta enfermedad radica en el diagnóstico de las manifestaciones extraintestinales como la colangitis esclerosante (ecografÃa,
colangio-RM) o la sacroileitis asociada a EII (RM) y de las complicaciones agudas como la perforación o el megacolon tóxico.
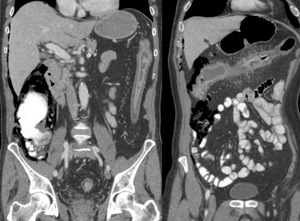
Fig. 24: TC abdominopélvico con contraste iv. que muestra extensa afectación inflamatoria de todo el marco cólico por colitis ulcerosa, complicada con perforación intestinal.
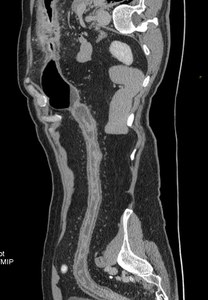
Fig. 25: Reconstrucción curva del marco cólico del anterior caso, que muestra una pérdida de las haustras normales del colon (morfologÃa en tubo de plomo) y depósitos grasos submucosos en relación a afectación inflamatoria de larga evolución.
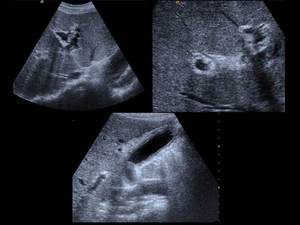
Fig. 31: EcografÃa de paciente con colitis ulcerosa y colangitis esclerosante primaria que muestra dilatación arrosariada de vÃa biliar izquierda por presencia de estenosis y dilataciones segmentarias, con material ecogénico en su interior y engrosamiento de pared de vesÃcula biliar.
































