La enfermedad de Crohn (EC) es una enfermedad crónica del tracto digestivo que ocurre habitualmente en pacientes jóvenes y que cursa con múltiples brotes intercalando periodos de inactividad más o menos largos.
La enfermedad se caracteriza por un proceso inflamatorio que afecta a todas las capas de la pared intestinal que puede conllevar a la formación de fístulas,
abscesos y estenosis.
La EC afecta más frecuentemente a pacientes jóvenes,
con incidencia máxima entre la segunda y cuarta décadas de la vida,
requiriendo numerosos estudios endoscópicos y radiológicos a lo largo de la vida en pacientes más vulnerables a los efectos nocivos de exploraciones repetitivas con radiaciones.
Durante mucho tiempo la resonancia magnética se limitó al estudio de la enfermedad anal y perianal.
Con la utilización de secuencias más rápidas,
con sincronismo respiratorio o apnea,
y fundamentalmente por los estudios dinámicos con contraste oral y endovenoso,
la resonancia magnética permite obtener información sobre la actividad inflamatoria de la enfermedad,
su localización y las posibles complicaciones,
como fístulas,
estenosis y colecciones intraabdominales.
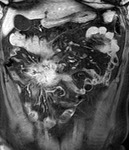
En los estudios con contraste se han descrito varios patrones de realce parietal:
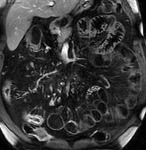
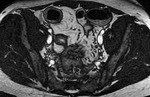
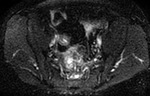
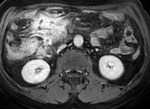
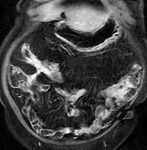
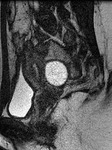
- Realce en capas o laminado o estratificado (signo de la diana): por edema en la submucosa y muscularis propia que aparece en fases tempranas de la EC en asas con inflamación activa,
con un mayor realce en las capas mucosa y serosa (fig.1).
- Realce exclusivamente de la capa mucosa,
que puede ser la única expresión de inflamación activa precoz.
- Realce homogéneo parietal,
presente en casos de enfermedad crónica,
sin actividad de la enfermedad.
- Ausencia de realce mucoso con realce homogéneo y tenue del resto de capas,
también indica enfermedad crónica no activa.
El realce en capas tiene una elevada sensibilidad (aproximadamente 100%),
especificidad (87%) y exactitud diagnóstica (93,75%) en la detección de inflamación activa.
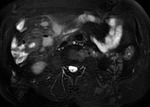
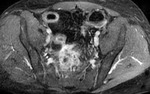
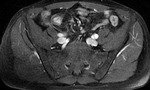
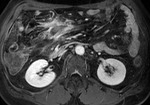
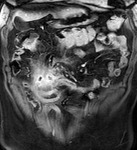
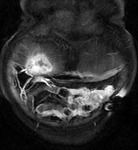
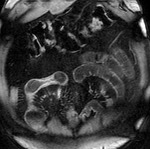
Las asas intestinales inflamadas muestran una alta intensidad de señal en secuencias T2 por edema en la submucosa (fig.2).
Las alteraciones mucosas comienzan como úlceras aftoides o superficiales.
Estas manifestaciones precoces no suelen ser evidenciadas en RM.
Cuando progresan en profundidad,
con formación de fisuras longitudinales y transversales confieren a la mucosa el típico aspecto en adoquinado.
La señal T2 en el tejido fibrograso mesentérico se encuentra elevada en prácticamente todos los casos con patología inflamatoria
activa,
relacionado con la presencia de mesenteritis,
con edema e hiperemia vascular local.
El aumento del componente fibrograso,
englobando y separando las asas involucradas,
puede estar presente tanto en casos de enfermedad activa como inactiva.
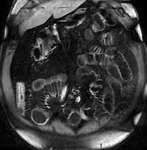
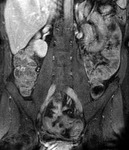
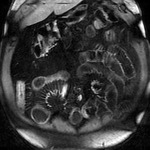
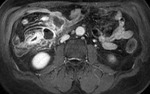
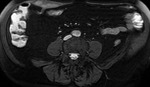
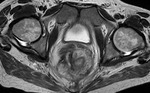
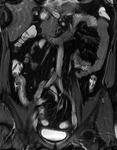
El incremento de la vascularización mesentérica corresponde a la imagen del signo del peine en el borde mesentérico del asa inflamada (fig.3).
Este signo tiene una alta sensibilidad diagnóstica para detección de enfermedad activa,
pero una baja especificidad.
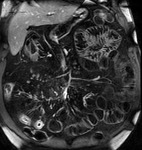
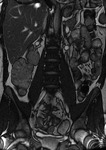
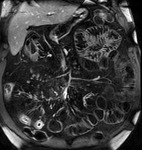
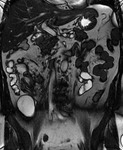
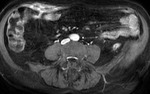
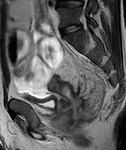
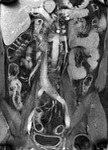
La presencia de un realce homogéneo moderado o intenso de los ganglios regionales es altamente sugestiva de actividad en la EC (fig.4),
pero puede existir un moderado realce ganglionar en casos inactivos.
El tamaño de las adenopatías regionales presenta una débil correlación con la actividad inflamatoria.
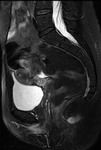
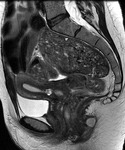
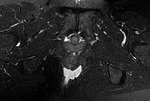
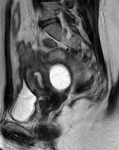
La presencia de abscesos o fístulas activas,
que ocurre en un 35% de los pacientes en el curso de la enfermedad,
(fig.
5-9) es muy específica para determinar actividad inflamatoria.
La EC se ha clasificado en diversos subtipos,
pudiendo coexistir simultáneamente en un mismo paciente como diferentes estadios de la enfermedad.
Los subtipos son el inflamatorio-activo,
penetrante-fistulizante,
estenosante o fibroestenótico,
y reparativo-regenerativo.
Subtipo inflamatorio-activo:
La hiperemia mucosa se demuestra como incremento de la captación tras la administración del contraste.
Ocasionalmente,
este realce puede ser el único hallazgo demostrable por imagen.
El patrón de realce parietal estratificado (patrón de realce en capas o signo de la diana) también se ha correlacionado con la presencia de proceso inflamatorio activo de la EC (fig.10).
Otros hallazgos extraparietales son comunes en el contexto del subtipo inflamatorio, como la hiperemia mesentérica con vasos ingurgitados correspondientes al aumento de la vascularización del segmento intestinal inflamado,
conocido como el signo del peine (fig.11).
Suele acompañarse de edema e hipertrofia de la grasa mesentérica que envuelve al asa inflamada.
La hiperseñal en T2 de la grasa mesentérica se correlaciona con la presencia de actividad inflamatoria,
no la cantidad de hipertrofia fibrograsa mesentérica que puede estar presente también en fases quiescentes de la enfermedad.
También la presencia de adenopatías regionales es indicativa de cambios inflamatorios (fig.12).
El signo de la luz aserrada se debe a la presencia de múltiples
ulceraciones transversales continuas que ocasionan una apariencia irregular y se correlaciona con la presencia de inflamación avanzada.
Subtipo penetrante-fistulizante:
Se caracteriza por inflamación grave que progresa a ulceración transmural con fistulización o perforación intestinal.
Las fístulas activas presentan una captación intensa de contraste,
mientras las crónicas se pueden observar como trayectos serpiginosos de baja señal y sin realce tras la administración del contraste.
Los trayectos fistulosos pueden comunicar varias asas intestinales (fístulas internas) (fig.13-18) o comunicar con la piel u otros órganos próximos (fístulas externas) (fig.
19-22).
La localización más frecuente de la patología fistulosa es la perianal (fig.
23-27).
Las complicaciones extraparietales,
como abscesos,
plastrones inflamatorios o afectación de vísceras adyacentes (fig.
28-29),
pueden ser detectados en los estudios por RM.
Subtipo estenosante-fibroestenótico:
La característica fundamental es la obstrucción intestinal,
con un segmento intestinal fijo y estenótico,
sin engrosamiento parietal evidente ni cambios inflamatorios (fig.
30),
pudiendo mostrar realce homogéneo con contraste.
Las estenosis fibróticas crónicas son hipointensas en secuencias T1 y T2,
mientras que las estenosis inflamatorias con edema transmural muestran hiperintensidad en secuencias T2.
Las seudosaculaciones (signo del omega) generalmente se deben a fibrosis afectando al margen mesentérico del asa,
creándose una seudodilatación del borde antimesentérico.
Subtipo reparativo-regenerativo:
Se caracteriza por atrofia mucosa (ausencia de válvulas conniventes) y pólipos regenerativos.
El signo del halo está causado por la fibrosis e hipertrofia grasa de la submucosa,
característica del subtipo reparativo crónico.
La atrofia de la mucosa puede respetar áreas focales que se identifican como seudopólipos (fig.
31-32),
los cuales no presentan realce significativo ni signos de edema.
La resonancia magnética es la técnica diagnóstica de elección en el estudio de la enfermedad de Crohn por su ausencia de radiaciones ionizantes,
la posibilidad de estudio dinámico postcontraste,
detección de cambios inflamatorios mesentéricos,
evaluación de enfermedad perianal y de manifestaciones extraintestinales.