INTRODUCCION
Epidemiología y Anatomía Patológica
Los schwannomas son unas lesiones benignas de lento crecimiento,
solitarias y bien encapsuladas que derivan de las células de Schwann.
Afectan sobre todo entre la tercera y séptima década sin predilección por ningún sexo.
En un 5% de los casos se asocia a neurofibromatosis tipo I,
en estos casos el comportamiento es más agresivo y aparece en edades más tempranas.
Histológicamente muestran un patrón celular alternante con áreas celulares compactas (Antoni tipo A) con otras laxas hipocelulares (Antoni tipo B).
Presentan positividad para la proteína S-100
Son tumores muy poco frecuentes que habitualmente se localizan en nervios periféricos de cabeza,
cuello y extremidades si bien pueden aparecer en cualquier parte del cuerpo humano a excepción de los pares craneales I y II.
Localizaciones anatómicas
Con los casos clínicos que hemos recopilado estableceremos el diagnóstico diferencial en función de la localización anatómica
- Tracto gastrointestinal: GIST,
linfoma (primario o secundario),
leiomioma
- Cuello: adenoma pleomorfo,
paraganglioma,
neurofibroma
- Retroperitoneo y pelvis: sarcoma de crecimiento lento,
adenopatías,
abscesos
- Cavidades nasosinusales: neurofibroma,
pólipo,
papiloma invertido,
mucocele
- Mediastino: tumores neurogénicos
- Pared torácica y abdominal: desmoide,
hematomas
La radiología simple es inespecífica,
los ultrasonidos permiten diferenciar sólido/quístico,la TCMDevaluar tamaño,
localización y afectación local yla RMaporta datos similares al TCMD.
La punción aspirativa no proporciona más información requiriéndose análisis histológico
TRACTO GASTROINTESTINAL Y VISCERAS ABDOMINALES
Epidemiología
El schwannoma representa el 1% de los tumores de partes del tracto gastrointestinal y el 2-8% de los tumores mesenquimales gastrointestinales.
En pacientes con neurofibromatosis tipo 1 existe afectación gastrointestinal en el 10-25% de los casos incluyendo: neurofibroma solitario,
leiomioma y rara vez neurofibroma plexiforme.
Cada vez se diagnostican con más frecuencia gracias a las tinciones de inmunohistoquímicas.
El tamaño medio de las lesiones es de 6-7 cm(rango: 0.5-14 cm).
Ocurren con más frecuencia en estómago (60-70% de los casos) seguidos del colon y recto,
siendo excepcionales en intestino delgado y esófago
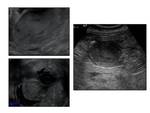
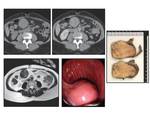
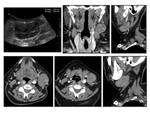
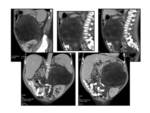
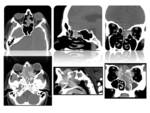
El diagnóstico diferencial incluye tumores del estroma gastrointestinal (GISTs) Fig. 1,
linfoma Fig. 2,
adenocarcinoma,
leiomiomas,
leiomiosarcoma,
ganglioneuromas,
paragangliomas,
lipomas,
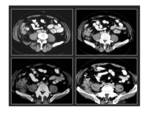
pseudotumor inflamatorio Fig. 3, tumor del glomus y tumor de células granulares.
A diferencia del schwannoma,
los GISTs del tracto gastrointestinal presentan cambios de hemorragia Fig. 4,
necrosis y degeneración quística.
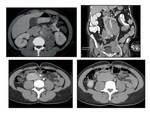
Estómago
Representan el 0.2% de los tumores gástricos,
el 4% de todos los tumores benignos gástricos con pico de incidencia entre la cuarta y quinta década de la vida.
Normalmente es asintomático,
siendo hallazgo incidental,
si bien a veces son sintomáticos en forma de ulceración y sangrado gastrointestinal.
La mayor parte de las lesiones por TC son hipodensas,
bien delimitadas y homogéneas con relace homogéneo de contraste,
por endoscopia puede comprobarse el carácter exofítico de las lesiones.
Por RM,
la mayor parte de las lesiones son iso/hipointensas en las secuencias potenciadas en T1 e hiperintensos en las secuencias potenciadas en T2 Fig. 5 .
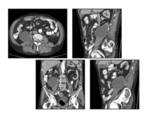
Colon
Son más frecuentes en el ciego en comparación con el redto-sigma.
No tienen predilección por sexos.
En general aparecen en la sexta década de la vida.
Pueden manifestarse como pólipo intraluminal y clínicamente por hemorragia digestiva (por ulceración de la lesión),
obstrucción intestinal o dolor abdominal.
Por su comportamiento son difíciles de diferenciar de otras lesiones submucosas o que afectan a la serosa como el tumor del estroma gastrointestinal,
pseudotumor inflamatorio Fig. 6 o metástasis peritoneales.
Por MDCT y RM las lesiones son encapsuladas de densidad homogénea,
mostrándose hipercaptantes en el PET-TC.
Por endoscopia son lesiones de márgenes irregulares con espacios quísticos
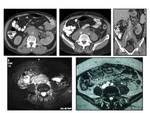
Cavidad peritoneal
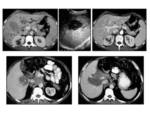
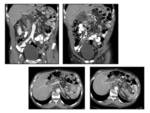
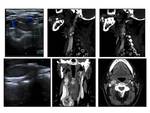
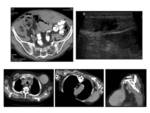
Se ha descrito en la literatura algún caso aislado localizado en saco menor así como en el hilio hepático Fig. 7 con comportamiento similar al resto de localizaciones,
es decir mixto con áreas sólidas y quísticas planteándose el diagnóstico diferencial con otras lesiones tipo: tumores pancreáticos (cistoadenoma,
cistoadenocarcinoma) Fig. 8 tumores de células musculares (leiomioma,
leiomiosarcoma),
tumores grasos,
tumores fibrosos,
vasculares,
metástasis omentales.
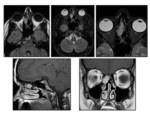
CUELLO
Los tumores del espacio parafaríngeo representan el 0.5% de los tumores de cabeza y cuello,
entre los cuales el 70-90% son de naturaleza benigna.
En el espacio preestiloideo son muy frecuentes los tumores glandulares mientras que los neurogénicos son más comunes en el espacio retroestiloideo.
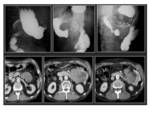
En el espacio parafaríngeo el schwannoma dependerá del simpático y del nervio vago,
el simpático se encuentra posteromedial a la carótida por lo que la desplazarán hacia la zona anterolateral si bien los que son muy grandes la pueden desplazar posteriormente.
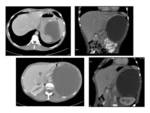
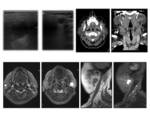
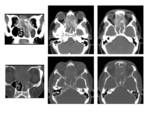
Los que se originan en el X par craneal desplazan anteriormente a la carótida tendiendo a separarla de la vena yugular interna Fig. 9 .
Diagnóstico diferencial
Lesiones del espacio preestíleo
Tumores de glándulas submaxilares o parotídeas,
en particular el adenoma pleomorfo Fig. 10.
Paragangliomas
Son tumores ovoides con bordes lisos adoptando una forma en “reloj de arena”.
Característicamente son tumores muy vascularizados precozmente Fig. 11 a diferencia del neurofibroma cuyo realce se produce de forma más tardía.
Neurofibroma
Es una lesión benigna de origen desconocido que deriva de los elementos de sostén del nervio o de la vaina perineural,
se clasifican en nodular (o encapsulado) y plexiforme.
RETROPERITONEO Y PELVIS
La mayor parte de los tumores que se desarrollan en el retroperitoneo lo hacen a partir de estirpes celulares que embriológicamente derivan de estructuras contenidas en este espacio (neuroectodermo,
mesodermo y restos embrionarios).
Son poco frecuentes pueden tener origen neurogénico o embrionario.
La mayor parte de ellos (60-85%) son malignos.
No existe predilección por uno u otro sexo y normalmente aparecen en torno a la tercera y sexta década de la vida.
La mayor parte de los schwannomas retroperitoneales se encuentran cercanos a la glándula adrenal y por debajo de la arteria renal.
La clínica es inespecífica siendo en la mayoría de casos asintomáticos,
diagnosticándose de manera incidental.
De presentar síntomas estos se producen por compresión de órganos y estructuras adyacentes (uropatía,
estreñimiento,
dolor neurálgico)
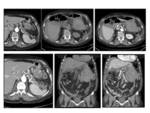
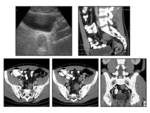
Típicamente muestran zonas hipodensas por el alto contenido graso de la mielina de las células de Schwann,
pudiendo presentar realce en el centro de la lesión por la fibrosis vascular,
mientras que en la periferia predomina el tejido mixoide menos celular Fig. 12.
Son habituales cambios degenerativos como calcificaciones,
signos de sangrado y cambios hialinos.
Suelen tener un tamaño considerable por su lento crecimiento y la escasa sintomatología.
Diagnóstico diferencial
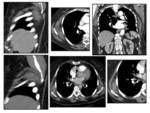
Se establecerá entre otros con sarcomas de lento crecimiento Fig. 13 schwannomas malignos,
adenopatías (inflamatorias,
infiltración linfoide o sarcoma de Kaposi) Fig. 14,
hematomas Fig. 15,
fibrosis retroperitoneal Fig. 16 y otras neoplasias malignas del tejido nervioso.
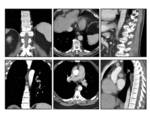
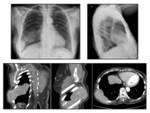
MEDIASTINO
Los tumores neurogénicos son las neoplasias primarias más frecuente sen mediastino posterior siendo el 6-28% de ellos malignos.
Cuando se originan en la célula de cubierta de los nervios periféricos de denomina schwannomas.
Normalmente afectan a personas de la tercera y cuarta décadas de la vida sin presentar predilección por el sexo.
La presentación clínica normalmente está relacionada con compresión de estructuras adyacentes produciendo síntomas vagos,
generalmente respiratorios,
por lo que habitualmente se descubren de forma incidental en estudios radiológicos.
Son lesiones lobuladas,
hasta en el 10% tienen extensión al canal raquídeo adoptando una forma “en reloj de arena”.
Se originan en un nervio principal del mediastino posterior Fig. 17 si bien ocasionalmente pueden originarse en el frénico o en el vago.
Nos orientará malignidad: áreas de baja densidad por necrosis o hemorragia Fig. 18,
invasión de estructuras vecinas,
afectación pleural o pericárdica,
nódulos pulmonares metastáticos.
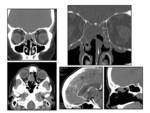
CAVIDAD NASOSINUSAL
El schwannoma de senos paranasales es una lesión de crecimiento lento,
encapsulado,
de aspecto polipoideo y de coloración blanquecina o grisácea.
Clínicamente cursan con insuficiencia respiratoria nasal unilateral,
rinorrea,
epistaxis,
algias faciales,
anosmia,
etc.
La mayor incidencia está entre la segunda y quinta década de la vida,
sin predilección por el sexo.
Las celdillas etmoidales es el sitio más frecuente Fig. 19,
seguidos por el seno maxilar,
cavidad nasal y seno esfenoidal.
Radiológicamente son lesiones de partes blandas sin remodelación ósea.La RMes fundamental dado que son lesiones típicamente isointensos en las secuencias potenciadas en T1 e hiperintensos en las secuencias potenciadas en T2,
además es importante para evaluar la extensión de la lesión Fig. 20
El diagnóstico diferencial,
dado lo inespecífico del cuadro clínico es amplio incluyendo entre otros: lesiones inflamatorias/infecciosas (rinosinusitis crónica con o sin pólipos,
pólipo antrocoanal,
mucocele,
rinosinutisis fúngica…),
tumores benignos (papiloma invertido) y malignos (carcinoma epidermoide Fig. 21 Fig. 22 ,
adenocarcinoma,
linfoma,
estesioneuroblastoma,
angiofibroma de cavum…)
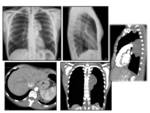
PARED TORÁCICA Y ABDOMINAL
También pueden ubicarse en pared torácica y abdominal en cuyos casos es raro identificar el nervio en el cual se origina.
La evolución clínica es de comportamiento agresivo siendo frecuente la recurrencia local (40%) así como las metástasis (5%),
Se asocian con más frecuencia a la neurofibromatosis tipo 1,
manifestándose en pacientes jóvenes (35-40 años)
El diagnóstico diferencial entre otros incluiría: sarcomas de células fusiformes (sarcoma sinovial,
histiocitoma fibroso maligno,
fibrosarcoma),
hematomas, metástasis Fig. 23,
tumor desmoide,
elastofibroma dorsi Fig. 24 y linfoma Fig. 25