Definición de neutropenia febril.
La fiebre en un paciente neutropénico es considerada una emergencia médica. En la era preantibiótica,
tres de cada cuatro muertes relacionadas con la quimioterapia se debían a infecciones.
Gracias a los antibióticos de amplio espectro han podido implementarse esquemas de quimioterapia más agresivos.
La neutropenia se define por un conteo absoluto de neutrófilos < 500 células / milímetro cúbico (se calcula multiplicando el número total de leucocitos por el porcentaje de neutrófilos y cayados). En un paciente neutropénico,
fiebre se define como una medición de temperatura sostenida por más de una hora de > 38ºC o una aislada de > 38,3ºC.
Debido a la atenuada respuesta inflamatoria de estos pacientes,
los signos y síntomas de infección pueden ser mínimos,
hasta el punto que algunos pueden estar afebriles a pesar de sufrir una grave infección,
especialmente los ancianos o aquellos que reciben corticoides.
En la práctica clínica es esencial un alto índice de sospecha de infección oculta,
aún en ausencia de fiebre; la presencia de hipotermia,
hipotensión o deterioro clínico indicarían el inicio de antibióticos empíricos.
Patogénesis de la neutropenia febril.
Los factores contribuyentes a la patogénesis pueden dividirse en los relacionados con la quimioterapia y los que tienen que ver con la patología maligna de base.
La quimioterapia tiene principalmente dos efectos: uno mediado por su mielotoxicidad que además de disminuir el recuento de neutrófilos también induce defectos en su función (quimiotaxis,
fagocitosis); un segundo efecto lo constituye la mucositis que induce a lo largo del tracto gastrointestinal,
que se constituye en nido de infección local o punto de entrada para la infección sistémica por parte de la flora endógena,
que por cierto,
es la causa de la mayoría de episodios febriles en neutropénicos.
La obstrucción de los linfáticos,
el árbol bronquial,
el tracto gastrointestinal o las vías urinarias por el tumor o las cirugías también son causa de infección.
En cuanto a la malignidad de base, son bien conocidos los defectos inmunológicos subyacentes al cáncer,
aditivos a los de la quimioterapia.
Se han detectado alteraciones de la función de los neutrófilos de pacientes con cáncer antes del inicio de la quimioterapia.
Se identifica el foco infeccioso en aproximadamente 30% de episodios de neutropenia febril y con mucha mayor frecuencia la única evidencia de infección será una bacteriemia,
que puede documentarse en aproximadamente 25% de los pacientes (en menor proporción algunos pacientes pueden presentar fungemia).
Aproximadamente 80% de las infecciones con germen tipificado se creen provenientes de la flora endógena.
Entre los patógenos implicados el grupo más importante lo constituyen las bacterias (los aislamientos de gram positivos tres veces más frecuentes que de gram negativos),
seguidas de hongos (Candida albicans,
Aspergillus,
Mucor) y virus (especialmente virus herpes humanos).
Imagen diagnóstica.
Una placa simple de tórax basal debe obtenerse como parte de la evaluación inicial de estos pacientes,
incluso si no hay síntomas respiratorios. Si dejara lugar a dudas sería rápidamente seguida de un TC de tórax.
La prueba de imagen torácica se repetiría si la clínica respiratoria persiste o empeora.
Hay que dejar claro que los hallazgos en la placa simple son con frecuencia sutiles o incluso ausentes en pacientes con neumonía y las anormalidades pueden hacerse más evidentes en paralelo al aumento de la sintomatología y especialmente con la resolución de la neutropenia.
El TC de tórax puede demostrar hallazgos como neumonía o nódulos pulmonares en casos con placa simple normal.
En un estudio,
el TC documentó neumonía en más de la mitad de un grupo de pacientes neutropénicos que tenían placa normal y fiebre persistente.
Se concluyó que el TC podía establecer el diagnóstico cinco días antes que la radiografía,
aunque esto no se traducía en mejoría de los desenlaces clínicos.
Aunque el TC no ha demostrado cambiar esos desenlaces,
debe tenerse un bajo umbral para su realización en presencia de síntomas respiratorios ya que ayuda a guiar la selección y duración del antibiótico y valora la evidencia de micosis pulmonar invasiva.
Si está clínicamente indicado,
por síntomas o signos localizadores debe realizarse TC de otros sitios (cráneo,
senos paranasales,
abdomen/pelvis).
Manifestaciones radiológicas del espectro de infecciones en neutropenia febril.
Después de la infección sanguínea en forma de bacteriemia o fungemia,
el foco infeccioso más frecuente en pacientes neutropénicos con fiebre se localiza en el tracto respiratorio (senos paranasales y pulmones).
La neutropenia prolongada se asocia a infecciones sinusales graves,
especialmente de etiología micótica,
como es el caso de la rinosinusitis micótica aguda invasiva,
una infección rápidamente progresiva con tasas de mortalidad entre 50 y 80%.
Los microorganismos implicados más frecuentemente son especies de Aspergillus y de zigomicetos como Mucor.
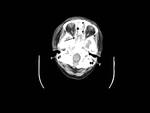
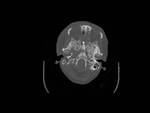
En el TC se evidencia un engrosamiento hipoatenuante de la mucosa sinusal o un área con atenuación partes blandas de localización intraluminal.
Hay cierta predilección por la afectación esfenoidal o etmoidal unilateral (Fig. 1 y Fig. 2).
Puede asociarse una agresiva destrucción ósea que ocurre con rapidez y que permite extender el proceso inflamatorio a los compartimentos intraorbitario e intracraneal.
En todo caso,
debido a que estos microorganismos se diseminan por los vasos,
puede haber extensión extrasinusal con paredes óseas intactas.
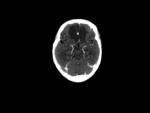
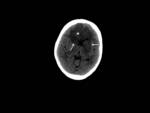
La extensión intracraneal desde el seno esfenoidal lleva a trombosis del seno cavernoso e incluso invasión carotidea con consecuentes isquemia o hemorragia cerebrales de desenlace fatal.
Puede encontrarse desde un sutil realce leptomeníngeo en las fases iniciales hasta cerebritis con formación de abscesos cerebrales al progresar la infección (Fig. 3,
Fig. 4 y Fig. 5).
Mientras que el TC es superior para valorar afectación ósea,
la resonancia magnética es preferida para identificar el compromiso orbitario e intracraneal,
por lo que esta prueba se realizaría de forma diferida y preferente.
El tratamiento incluye un rápido desbridamiento quirúrgico y terapia antimicótica sistémica.
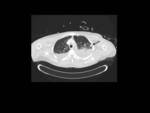
La aspergilosis angioinvasiva pulmonar es una grave complicación de la neutropenia profunda y prolongada.
Las hifas de Aspergillus invaden y ocluyen las arterias pulmonares de pequeño-mediano calibre llevando a la formación de nódulos necróticos-hemorrágicos o infartos hemorrágicos periféricos de morfología trapezoidal y base pleural (similares a los asociados a tromboembolismo pulmonar).
El diagnóstico clínico es difícil y la mortalidad permanece elevada.
En la radiografía de tórax pueden apreciarse nódulos mal definidos que pueden confluir al inicio de la infección (Fig. 6).
Los hallazgos en el TC consisten en nódulos rodeados por un halo "en vidrio deslustrado" y áreas trapezoidales de consolidación con base pleural,
correspondientes a infartos pulmonares hemorrágicos (Fig. 7,
Fig. 8,
Fig. 9 y Fig. 10).
En un paciente con neutropenia profunda,
el signo del halo es altamente sugestivo del diagnóstico,
si bien se observa en diversas patologías y otros escenarios clínicos.
La separación de fragmentos pulmonares necróticos de parénquima respetado resulta en el signo de la semiluna aérea (similar al que presenta el micetoma) y es visto en la aspergilosis angioinvasiva durante la recuperación,
coincidiendo con la resolución de la neutropenia.
El tratamiento de esta condición requiere un esquema de antimicóticos sistémicos de una duración relativamente prolongada.
El tracto gastrointestinal,
como se mencionó antes,
es asiento de mucositis de diversos grados de severidad.
La esofagitis por Candida spp.
o virus herpes humanos (Herpes simplex,
Citomegalovirus) se ve con alguna frecuencia.
Esta patología tiene escasa representación en los estudios radiológicos de urgencias,
excepto cuando asocia perforación o fístulas.
Su diagnóstico es esencialmente clínico y auxiliado por la evidencia de candidiasis oral.
Con menos frecuencia estos pacientes pueden presentar tiflitis y celulitis perianal.
La tiflitis es un tipo especial de enterocolitis neutropénica con predilección por el compromiso de ciego,
colon ascendente y en ocasiones íleon distal.
En el TC hay evidencia de distensión y engrosamiento circunferencial de la pared del ciego,
que puede mostrar baja atenuación en relación con edema y con frecuencia,
trabeculación de la grasa pericecal (Fig. 11).
La detección de complicaciones como neumatosis,
neumoperitoneo o colecciones pericólicas requieren tratamiento quirúrgico urgente (Fig. 11,
Fig. 12 y Fig. 13).
En ausencia de éstas últimas,
la patología resuelve con antibióticos y la recuperación de la neutropenia.
El TC también es útil para vigilar la respuesta terapéutica e indicar la necesidad de cirugía (por ejemplo,
aparición de aire intramural).
Otra complicación que se puede presentar en estos pacientes durante la recuperación de la neutropenia es la candidiasis hepatoesplénica.
Durante los periodos de neutropenia profunda la mucosa intestinal puede ser invadida por Candida spp.
e infectar al hígado por vía portal.
Una vez acontece esto habrían tres posibles desenlaces: unos pacientes permanecerán neutropénicos y morirán por una devastadora infección a pesar del tratamiento; en otros la neutropenia y la infección resolverán favorablemente; y en los restantes,
la neutropenia resolverá luego de haber permitido diseminarse a la candidiasis y la respuesta resultante contra la infección llevará a disfunción multiorgánica.
Ésta respuesta inflamatoria es la que determina el cuadro clínico y radiológico,
tanto así que los estudios de imagen realizados durante la neutropenia son con frecuencia normales (de forma similar a lo que sucede en estos pacientes durante periodos de neutropenia profunda cuando pueden padecer una seria infección urinaria sin piuria en el sedimento urinario o lo referido antes con la neumonía en la radiografía de tórax).
El TC tiene una sensibilidad que ronda el 90% y típicamente muestra múltiples lesiones redondeadas de pequeño tamaño y bajo valor de atenuación diseminadas en los parénquimas hepático y esplénico (Fig. 14 y Fig. 15).
No es infrecuente la afectación de los riñones.
La ecografía también puede revelar estas lesiones focales aunque con una menor sensibilidad que ronda aproximadamente al 75%.
El tratamiento consiste en la administración de antimicóticos sistémicos pero el desenlace es frecuentemente fatal.
La implantación de profilaxis antimicótica en paciente mielosuprimidos ha disminuido la incidencia de este grave cuadro infeccioso.
Por último,
un cuadro infeccioso que puede detectarse en pacientes neutropénicos febriles con foco localizado es la piomiositis fúngica por especie saprofitas de hongos (como especies de Fusarium) a las que son inmunes el huésped inmunocompetente pero que adoptan un comportamiento invasivo en situaciones de neutropenia profunda.
La piomiositis consiste en un absceso primario del músculo que puede detectarse en la ecografía en dos fases: una precoz de cambios flemonosos con áreas hipoecogénicas de músculo mal definidas (Fig. 16) y una más tardía de colección líquida intramuscular correspondiente al absceso ya formado (Fig. 17).
De igual manera,
estos cambios pueden valorarse adecuadamente en el TC como áreas hipoatenuantes intramusculares y colección hipodensa con realce periférico,
respectivamente para las fases de flemón y absceso.
Tratamiento.
En todo paciente neutropénico febril se inician antibióticos empíricos a dosis apropiadas para la función renal y hepática tan pronto como sea posible.
La principal contribución del radiólogo en el servicio de urgencias es el diagnóstico preciso del sitio y tipo de infección,
llegando incluso a orientar la etiología en algunos casos y repercutiendo en el manejo del paciente,
como es el caso de la adición de tratamiento antifúngico,
retiro de catéteres permanentes o necesidad de drenajes percutáneos e interconsultas quirúrgicas.
Es así como la instauración precoz de un tratamiento apropiado para el sitio,
tipo y germen causante de la infección,
disminuye significativamente la mortalidad.