La sífilis es causada por el treponema pallidum,
una espiroqueta microaerófila capaz de invadir cualquier órgano del cuerpo,
que puede evadir el sistema inmunológico y el tratamiento antibiótico.
Es una infección crónica y generalizada,
transmitida por vía sexual,
caracterizada por períodos de actividad y períodos de latencia.
A pesar de ser una enfermedad que se considera poco frecuente en la era de la penicilina,
ha vuelto a aumentar su incidencia debido a su asociación con el síndrome de inmunodeficiencia adquirida.
Por ello,
también ha incrementado la incidencia de la neurosífilis.
El período de incubación oscila entre 10 y 90 días tras la inoculación,
apareciendo después de ésta lesiones primarias como el chancro y adenopatías regionales.
La sífilis secundaria se caracteriza por lesiones mucocutáneas diseminadas y adenopatías generalizadas,
seguida por una fase latente subclínica que puede durar varios años.
El estadio secundario puede resolverse espontáneamente en cuatro semanas.
En el 5-10% de los pacientes con sífilis no tratada aparece una fase terciaria con lesiones mucocutáneas,
musculoesqueléticas,
parenquimatosas destructivas,
aortitis y lesiones del sistema nervioso central.
La neurosífilis es la afectación del sistema nervioso central por Treponema pallidum.
Hasta un tercio de los pacientes que progresan a fases tardías de la enfermedad tienen neurosífilis.
Se define por presentaciones sintomáticas ó asintomáticas.
Se creía que la afectación neurológica únicamente se presenta en el estadio terciario,
pero hoy sabemos que puede aparecer en cualquier período de la enfermedad.
La invasión de las meninges se produce en una fase temprana y puede resolverse espontáneamente o evolucionar hacia una meningitis sintomática aguda ó asintomática crónica.
La neurosífilis se clasifica,
de acuerdo a su sintomatología y/o la región comprometida,
en: asintomática,
meníngea,
meningovascular,
parenquimatosa y gomatosa.
También según su forma de presentación: temprana (meníngea y vascular) y tardía (compromiso del parénquima,
como la parálisis general progresiva y la tabes dorsal).
La meningitis sifilítica aguda se presenta generalmente en los dos primeros años de la infección,
manifestándose clínicamente con cefalea,
signos de irritación meníngea y confusión.
Es frecuente la afectación de pares craneales.
La neurosífilis cerebrovascular ocurre alrededor de los 5 a 7 años después de la infección primaria.
Estos pacientes se presentan con síntomas prodrómicos como cefalea,
vértigo y cambios en la personalidad,
semanas ó meses antes de presentar el accidente cerebrovascular.
La encefalitis y la parálisis general progresiva tienen un período de latencia de 10 a 20 años y se caracteriza por una demencia de inicio insidioso,
progresiva, con delirio,
fatiga,
temblor de intención y pérdida de tono muscular facial.
La tabes dorsal (degeneración de los cordones posteriores de la médula espinal) se presenta 15-20 años después,
y se manifiesta con dolores punzantes,
disuria,
ataxia,
pupilas de Argyll-Robertson,
arreflexia y pérdida de propiocepción.
La historia natural de la sífilis,
sobre todo asociada a la infección por VIH,
ha cambiado.
Estos pacientes tienen más probabilidades de progresar a neurosífilis y desarrollan de manera más precoz los síntomas neurológicos porque tienen períodos de latencia más cortos.
Hallazgos radiológicos
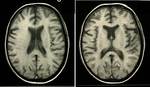
La atrofia cerebral es el hallazgo radiológico más frecuente (50% de los casos) Fig. 1 .
Su severidad varía de leve a moderada.
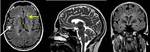
La RM demuestra la atrofia,
así como múltiples áreas con alteración de la señal en el parénquima cerebral Fig. 2 ,
sobre todo en los pacientes con parálisis generalizada.
En caso de atrofia cortical difusa,
con dilatación del sistema ventricular,
es necesario descartar la presencia de signos que sugieran encefalitis.
La atrofia es de predominio frontal y parieto-temporal,
sobre todo en pacientes con parálisis generalizada.
La atrofia del hipocampo implica mal pronóstico y es un hallazgo característico en la parálisis generalizada.
La isquemia cerebral se presenta en el 40% de los pacientes,
dando lugar a cuadros focales.
La afectación es de predominio cortico-subcortical,
aunque también puede haber afectación en ganglios de la base,
tálamo y sustancia blanca Fig. 3 .
La meningitis se caracteriza por realce leptomeníngeo focal o difuso Fig. 4 .
El realce refleja un proceso inflamatorio.
La apariencia radiológica de la meningitis causada por sífilis no es específica,
pudiéndose observar también en otras meningitis bacterianas,
fúngicas,
en la neurosarcoidosis y en procesos neoplásicos como el linfoma Fig. 5 .
La meningitis luética asocia con frecuencia afectación coclear uni/bilateral.
La neurosífilis meningovascular afecta principalmente a las arterias y está presente en el 30% de los casos.
Puede presentar signos de isquemia,
meningitis o arteritis.
La arteritis de Heubner es la forma más común de arteritis sifilítica.
La arterias más frecuentemente afectadas son la arteria cerebral media y ramas de la basilar.
Angio-TC y Angio-RM demuestran un estrechamiento segmentario de la arteria afectada.
Los gomas sifilíticos se caracterizan por presentarse como un nódulo intraparenquimatoso solitario,
con realce tras la administración de contraste intravenoso.
Se presentan en la sífilis terciaria y raramente en la secundaria.
Representan tejido de granulación en respuesta a una reacción inmunológica celular.
En TC,
los gomas se identifican como lesiones hipodensas,
con/sin realce tras la administración de contraste intravenoso y sin efecto de masa Fig. 6 .
También pueden verse como lesiones discretamente hiperdensas,
con edema perilesional.
En la RM pueden ser lesiones hipointensas/isointensas en T1 e hiperintensas en T2,
junto con tenue realce homogéneo o “en anillo” tras la administración de contraste intravenoso Fig. 7 .
Otras manifestaciones radiológicas de la neurosífilis son la papilitis y uveítis Fig. 8 y Fig. 9 por afectación ocular y la otosífilis cuando la afectación del laberinto membranoso,
manifiesto por hipoacusia neurosensorial,
da lugar a una desmineralización difusa de la cápsula ótica con focos osteolíticos generalizados Fig. 10 y Fig. 11 .
El tratamiento de la neurosífilis es la penicilina.
Tras la administración del antibiótico puede haber disminución del tamaño e intensidad de señal de las lesiones cerebrales precoces, pero altera poco/nada las lesiones crónicas.