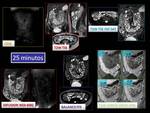
En los últimos años se ha ido desarrollando la enterografía-RM (ERM) como una nueva herramienta diagnóstica a la hora de evaluar la enfermedad de Crohn .
A diferencia de otras técnicas clásicas para su estudio,
nos permite valorar el grado de actividad y un seguimiento mas preciso sin necesidad de usar radiación ionizante. Podemos valorar los distintos tipos de afectación del intestino delgado (inflamatoria,
estenosante y fistulizante),
así como sus complicaciones.
En nuestra opinión se está convirtiendo en una herramienta de referencia por lo que se hace necesario un conocimiento exhaustivo del tema.
La enfermedad de Crohn (EC) se caracteriza por una inflamacion crónica idiopática,
del tubo digestivo.
Las causas son desconocidas,
aunque se sabe que factores como la dieta,
el tabaco,
el estres,
las infecciones,
factores genéticos y alteraciones autoinmunes,
pueden predisponer a padecerla.
Se pueden ver afectados uno o varios segmentos del tubo digestivo,
aunque el que mas frecuentemente se ve afectado,
es el intestino delgado (mas del 80% de los casos).
Podemos diferenciar distintos subtipos de presentación de la enfermedad,
entre los que se encuentran segun la localización: ileon terminal,
colon,
ileocolon,
y tracto grastrointestinal superior; o bien segun el patron de enfermedad que presente: no estenosante-no fistulizante,
estenosante,
o penetrante,
con o sin afectacion perianal.
La enterografía-RM (ERM) se está convirtiendo en un arma de gran valor tanto para el diagnostico,
como para el seguimiento y deteccion de la actividad de la enfermedad. Ofrece las ventajas de la capacidad de captar múltiples y la ausencia de radiación ionizante.
El transito grastrointestinal y la enteroclisis han sido la referencia tradicional para la evaluación radiológica del intestino delgado,
y sigue siendo una prueba diagnóstica valiosa para la evaluación de las anomalías estructurales.
La TC nos proporciona información detallada sobre la pared del intestino y las estructuras adyacentes,
pero expone a una alta radiación,
especialmente a pacientes jóvenes,
que pueden requerir exámenes múltiples a lo largo de varios años.
Por ultimo,
la ecografia es útil como técnica de imagen alternativa en el diagnóstico y el seguimiento en pacientes con EC usando contraste,
pero tiene los problemas típicos que afectan esta tecnica,
ya que depende de la persona que lo realiza.
La ERM está adquiriendo una gran importancia en la investigación de la enfermedad del intestino delgado,
particularmente en CD.
En los últimos años,
se han ido desarrollando distintos protocolos con el fin de completar los estudios de imagen de CD.
Ahora,
podemos diagnosticar y evaluar el CD desde otro punto de vista,
incluyendo sus complicaciones,
y permitiendonos un tratamiento más eficaz.
En nuestro hospital llevamos realizados mas de 300 estudios en los ultimos 2 años,
en los que hemos ido modificando y mejorando nuestro protocolo,
que exponemos a continuacion:
¿Como preparamos el tubo digestivo?
DIETA:
1.
48 horas antes de la prueba,
debe tomar una dieta baja en residuos:
- Puede comer: arroz y pasta,
sopas,
carnes y pescados a la plancha o hervidos,
galletas o galletas sin fibra,
pan tostado,
zumo filtrado,
té,
café y bebidas sin burbujas.
- No puede comer: ensaladas,
verduras,
legumbres,
fruta,
patatas,
carne y pescado en salsa,
embutidos,
leche,
grasas,
dulces y bebidas gaseosas.
2.
24 horas antes de la prueba,
debe tomar una dieta líquida: agua,
caldos o zumos filtrados,
infusiones,
té,
café y bebidas sin burbujas.
3.
El día de exploración,
debe venir en ayunas antes de la prueba.
CONTRASTE ORAL:
Se administra una hora antes de la prueba,
1500-2000 cc de agua via oral (dependiendo de la tolerancia del paciente) mezclada con 45 g por litro de PEG (polietilenglicol).
Debe beber de 1 a 1,5 l en la primera media hora,
y 250 ml cada cuarto de hora después.
Justo antes de comenzar la prueba,
el paciente toma otro medio litro de agua.
La butilescopolamina (20 mg / 1 ml) se administra por vía intravenosa antes de comenzar la prueba.
Protocolo del procedimiento: Fig. 1
- En decubito prono,
preferiblemente
- FOV amplio de todo el abdomen y la pelvis
- Localizadores.
- Secuencia CINE
- Secuencia Single-shot T2 TSE:
Axial en dos bloques de 7 mm
Coronal y sagital de 5 mm
- Secuencia BALANCE:
Axial de 5 mm
Coronal y sagital de 5 mm
- Secuencia T2 TSE con saturación grasa:
Axial en dos bloques de 5 mm
- Secuencia dinamica THRIVE: fase sin contraste,
arterial (30''),
venosa (70''),
equilibrio (180'')
Coronal 2 mm
Realizar post-procesamiento con las curvas de perfusión
- Secuencias de difusión con factores de 0 y 600.
Axial centrado en la zona patológica
CLASIFICACION DE LA EC:
El Grupo de Trabajo del Congreso Mundial de Gastroenterología de Montreal de 2005,
revisó la clasificación clínica de la enfermedad de Crohn.
Definen tres subtipos clínicos,
dependiendo de su comportamiento:
1.
No estenosante,
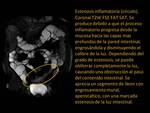
no penetrante (con/sin enfermedad perianal): traduce la enfermedad activa inflamatoria caracterizada por la presencia de lesiones en la mucosa.
A medida que aumenta su severidad,
el daño tisular progresa y conduce a la aparición de úlceras (superficiales o profundas),
con inflamación de la submucosa y edema.
Los hallazgos típicos son los siguientes:
2.
Penetrante (con/sin enfermedad perianal): la enfermedad puede progresar a partir de las úlceras profundas hacia la inflamación transmural y la formación de tractos fistulosos.
La localización más frecuente de la aparición de fístulas es la región perianal.
Las fístulas pueden comunicar un asa de intestino delgado a otro,
con el colon,
el estómago o la piel.
Los hallazgos típicos son los siguientes:
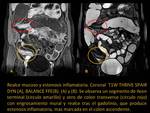
3.
Estenosis (con/sin enfermedad perianal): Con el tiempo,
los cambios inflamatorios se convierte en fibrosis,
siendo el origen de las estenosis fibróticas.
Es muy importante identificar estas estenosis,
ya que no responden al tratamiento médico.
En secuencias de cine aparecen como el segmentos de intestino aperistálticos,
que no se distienden.
Los hallazgos típicos son los siguientes: