El corazón no es un órgano tradicional para el radiólogo.
Pero es un órgano bonito y bastante matemático.
Su valor aumenta al estar su imagen disputada con cardiólogos.
Ellos llegan con confianza,
conocimiento del corazón y ansias de imagen; los radiólogos con miedo,
sin saber como suena,
y saturados de anatomía.
El conocimiento de la anatomía básica,
las indicaciones más frecuentes de estudio con RM, los planos cardiacos de imagen,
la función y el comportamiento tras gadolinio nos acercará a diagnosticar las patologías mas frecuentemente estudiadas con RM en un centro no de referencia: isquemia,
y no isquemia (miocardipatía hipertrófica,
miocardiopatía dilatada,
miocarditis).
En la patología isquémica,
la identificación de la extensión de la fibrosis postinfarto y de la hibernación miocárdica es de suma importancia para predecir la disfunción ventricular izquierda crónica.
La identificación de miocardio con alteración en la contractilidad e hipoperfundido pero viable,
es fundamental para determinar los pacientes que se beneficiarán de los procedimientos de revascularización.
En las miocardiopatías,
la RM es muy útil en su diagnóstico y diferenciación,
demostrando diferencias morfológicas y funcionales entre los distintos tipos (miocardiopatía hipertrófica,
dilatada,
displasia arritmogénica del ventrículo derecho y miocardiopatías restrictivas).
En la miocardiopatía dilatada la RM también es útil para determinar si la dilatación se debe a un proceso isquémico de base.
Con estos conocimientos básicos no seremos expertos,
pero aprenderemos desde pequeños la importancia y las ventajas de salvaguardar nuestro sitio,
ya que,
a día de hoy, parece inconcebible que algunos residentes terminen su formación sin un conocimiento básico de una técnica tan agradecida.
Esperamos que,
antes de que sea demasiado tarde,
los radiólogos nos demos cuenta de la importancia de enseñar esta técnica a nuestros residentes desde el inicio.
1.
Repasa la anatomía básica y hazte un buen dibujo.
Párate a pensar de donde viene la sangre y a dónde va.
Al lado de la anatomía del tobillo,
esto para un radiólogo debe ser pan comido.
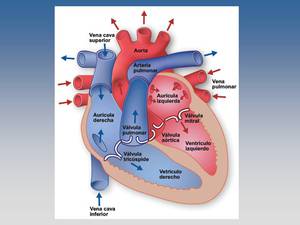
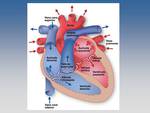
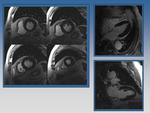
Fig. 1: Anatomía cardíaca.
References: Texas Heart Institute
2.
Conoce los segmentos cardiacos y su irrigación.
Puede parecerte complejo si pretendes estudiarte la lista de los 17 segmentos.
Cíñete al dibujo.
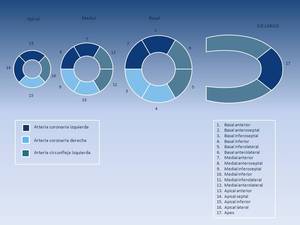
Fig. 2: Representación gráfica de los segmentos cardíacos y su irrigación.
Basándose en el eje corto (Fig.
3) ,
el ventrículo izquierdo se divide en tres lonchas: basal,
medial y apical,
en función de la localización de los músculos papilares.
Los segmentos basales y mediales son los mismos (seis) y obedecen a la lógica (anteroseptal,
anterior y anterolateral,
e inferoseptal,
inferior e inferolateral.
A nivel apical hay solamente cuatro segmentos (anterior,
inferior,
septal y lateral),
a los que hay que añadirle el apex.
La arteria coronaria izquierda irriga los segmentos anteriores y anteroseptales,
y además al apex,
la coronaria derecha los segmentos laterales,
y la circunfleja los septales e inferiores.
Evidentemente hay variaciones,
pero para eso están los expertos,
o tú mismo en un futuro.
3.
Aprende a planificar el estudio: planos de corte.
El corazón se evalúa siguiendo su eje,
que es oblicuo con respecto al eje del cuerpo.
Por ello los planos anatómicos del corazón,
también utilizados en ecografía,
son los siguientes: el plano dos cámaras o eje largo paralelo al septo interventricular; el plano cuatro cámaras, coronal con respecto al eje del corazón; y el plano eje corto,
perpendicular al septo interventricular y a los dos planos anteriores.
Mira la imagen –dice más que mil palabras- y grábatela.
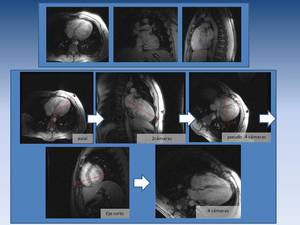
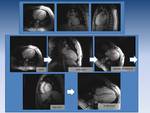
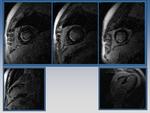
Fig. 3: En primer lugar, planos axial coronal y sagital convencionales.
En segundo recuadro, 0btención de planos cardíacos para estudio básico.
4.
Párate a mirar cómo se mueve el corazón.
Después de hacer cientos de ecocardiografías,
los residentes de cardiología son capaces de saber si un corazón funciona bien o no sólo con verlo moverse,
o sea,
valorar su contractilidad.
Y,
¿por qué tú no?.
Busca una muestra de corazones sin disfunción,
obsérvalos y en poco tiempo serás capaz de ver cómo se contrae un corazón normal.
Cuando aparezca un corazón herido,
lo detectarás.

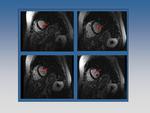
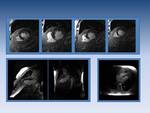
Fig. 4: Funcion cardíaca normal. Plano eje corto.
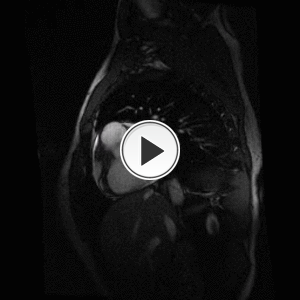
Fig. 5: Función normal. Plano eje largo o dos cámaras.
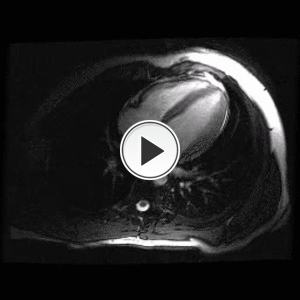
Fig. 6: Función cardíaca normal. Plano cuatro cámaras.
Fíjate sobre todo en cómo y cuánto se contrae en los tres ejes,
y si todos los segmentos se contraen por igual.
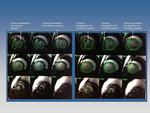
Si luego ves un corazón que se contrae más de lo que esperabas,
hay muchas posibilidades de que se trate de una miocardiopatía hipertrófica.
Si se contrae menos y la pared persiste adelgazada de forma global,
de una miocardiopatia dilatada.
Si es un segmento concreto el que se contrae menos o no se contrae,
probablemente esta hipocontractilidad se deba a un infarto; y si se contrae de forma asincrona o disquinética habría que pensar en un aneurisma post infarto.
Por tanto,
hay que saber distinguir de visu entre contractilidad normal,
hipocontractilidad (segmentaria o global),
aquinesia y disquinesia,
especificando qué segmentos son los afectados.
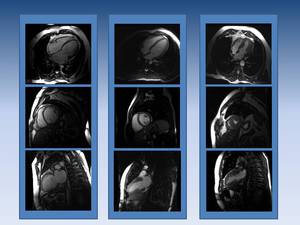
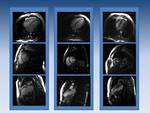
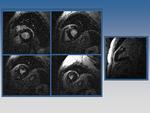
Fig. 7: Tres corazones. Hay que aprender a conocer el corazón normal (columna central), la miocardiopatía dilatada (primera columna) y la miocardiopatía hipertrófica (tercera columna)
Para que te hagas una idea,
el espesor de la pared del VI en fase tele diastólica debe de ser de 9 mm.
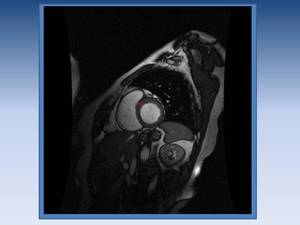
Fig. 8: Pared miocárdica de grosor normal (< ó = a 9 mm), medida en fase diastólica.
Después de observar el corazón de forma global,
hemos de detenernos en la valoración del ventrículo izquierdo,
del cual nos interesan fundamentalmente los siguientes parámetros:
La fracción de eyección, que se utiliza para medir la función sistólica global del ventrículo izquierdo.
Es el porcentaje de volumen diastólico del ventrículo izquierdo que es bombeado en la sístole.
El valor normal es entre el 50 y el 70% (recuerda que el corazón no puede bombear el 100% del volumen porque entonces ¡¡¡ quedaría vacío tras la sístole!!!).
Con la prática podrás calcular la fracción de eyeccion aproximada del corazón.
Sin embargo,
por muy buen ojo que tengas,
en todos los estudios la cuantificación se realiza conociendo el valor del volumen telediastólico y del volumen telesistólico del ventriculo izdo (el máximo volumen en diástole y en sístole,
respectivamente).
A partir de estos valores se pueden obtener el resto de parámetros funcionales.
El volumen telediastólico menos el volumen telesistólico nos calcula el volumen latido.
El volumen latido dividido entre el volumen telediastólico nos dará la fracción de eyección.
La fracción de eyeccion multiplicada por la frecuencia cardíaca nos dará el gasto cardíaco.
El volumen ventricular, junto con la fracción de eyección,
son índices diagnósticos y pronósticos muy importantes.
La masa cardiaca, que es un predictor independiente de la morbimortalidad por enfermedad coronaria,
se calcula determinando el área epicárdica y endocárdica.
La diferencia es el miocardio.
Todos estos resultados los calcula el software mediante el método Simpson a partir del eje corto.
A veces tú tienes que determinar el parámetro que quieres que te mida,
pero es un procedimiento muy sencillo que no tardarás en aprender tras un par de intentos.
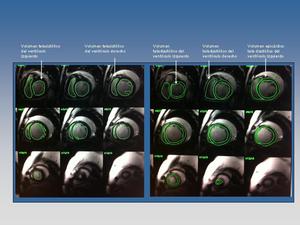
Fig. 9: Ejemplo de cálculo de los volúmenes cardíacos mediante el método Simpson. A partir de la medición de los volúmenes telesistólico, teldiástolico y del volumen epicárdico telediastólico, el software nos calcula la fracción de eyección, el gasto cardíaco, y la masa cardíaca del ventrículo izdo, entre otros parámetros.
5.
Qué parámetros nos interesan del ventrículo derecho.
La disfunción del ventrículo derecho suele ser consecuencia de una disfunción del ventrículo izquierdo o de una enfermedad pulmonar.
La ecocardiografía está muy limitada en la valoración de las cavidades derechas.
La RM es la única técnica capaz de cuantificar con precisión la función del VD.
Se realiza igual que en el estudio del ventrículo izquierdo,
mediante la cuantificación de volúmenes por el método Simpson (Fig.
9).
También se valora el tamaño del VD y el espesor de la pared.
En la displasia arritmogénica del ventrículo derecho,
que se caracteriza por una taquicardia ventricular con origen en el ventrículo derecho,
la pared aparece adelgazada con discinesia y con infiltración grasa.
La RM es la técnica de elección en su diagnóstico.
6.
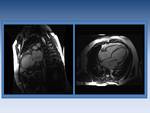
Midamos la aurícula izquierda.
Medimos la aurícula izquierda al final de la sístole,
cuando su volumen es mayor.
Utilizamos el plano cuatro cámaras o el plano dos cámaras,
midiendo sus ejes mayor y menor.
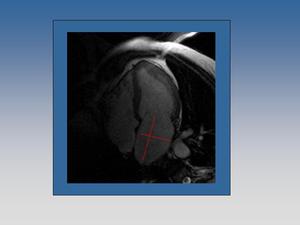
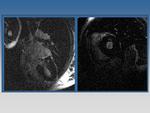
Fig. 10: Medición de aurícula izquierda en un plano cuatro cámaras, usando una secuencia SSFP.
7.
Localiza las válvulas e identifica un posible malfuncionamiento de las mismas
La ecografía sigue siendo el método de elección para el estudio de las válvulas cardiacas ya que tiene una mayor resolucion espacial y temporal.
Sin embargo la RM proporciona informacion cuantitativa y cualitativa sobre el grado de estenosis o insuficiencia valvular.
La RM nos permite valorar la morfologia de las válvulas en las secuencias de cine RM.
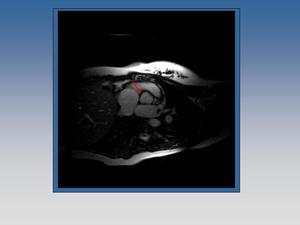
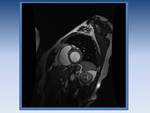
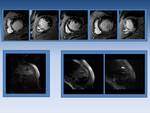
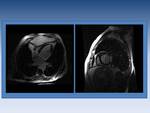
Fig. 11: Valvula aórtica bicuspide. La imagen en cine RM nos muestra la anatomía de la válvula.
Además,
mediante secuencias de cine perpendiculares a las válvulas,
podemos identificar de forma cualitativa el malfuncionamiento de las mismas.
La valvulopatía en las secuencias cine RM se identificará como un vacío de señal debido a las turbulencias de flujo.
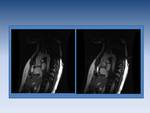
En las estenosis se verá como como un chorro hipointenso en la cámara cardíaca o arteria distal a la estenosis en la sístole,
mientras que en la insuficiencia valvular el vacío de señal irá retrógradamente a la cámara proximal a la válvula durante la diástole.
Fig. 12: Insuficiencia valvular mitral. La imagen de cine RM en planos dos cámaras y cuatro cámaras demuestra un chorro hipointenso proximal al plano valvular mitral.
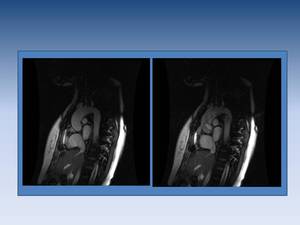
Fig. 13: Cine RM en paciente con insuficiencia aórtica.
La valoracion cuantitativa de las estenosis o insuficiencias valvulares se realica de forma objetiva con secuencias de cine RM con codificacion de la velocidad.
8.
Mira cómo brilla.
Lo primero que debemos conocer es que tras la perfusión de gadolinio,
en el estudio tardío con secuencias GE potenciadas en T1 con pulso de inversión,
el miocardio normal aparece hipointenso (negro) puesto que no retiene gadolinio tras cinco minutos de la inyección,
mientras que el miocardio no viable o necrotico,
al retener gadolinio,
aparece hiperintenso.
El estudio se realiza en los tres ejes (eje corto,
dos cámaras y cuatro cámaras).
A continuación comencemos conociendo qué esperaríamos encontrarnos en un estudio de viabilidad normal.
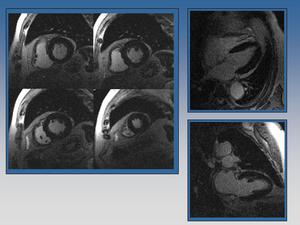
Fig. 14: Estudio de viabilidad normal.Miocardio de grosor normal, hipointenso. No se visualizan imágenes hiperintensas sugerentes de necrosis.
El estudio de la viabilidad miocardica tiene gran importancia en pacientes con infarto agudo de miocardio y en aquellos con disfunción ventricular severa (fracción de eyección inferior al 35%),
ya que la recuperación puede predecirse por la presencia de miocardio viable.
En la patología isquémica,
el realce del miocardio va afectando al grosor del miocardio desde la zona subendocárdica.
Así tendremos afectación subendocárdica indicativa de necrosis inferior al 25% del grosor del miocardio,
inferior o superior al 50% del grosor del miocardio,
y transmural superior al 75% del grosor del miocardio.
Si el realce es superior al 50% la probabilidad de mejora funcional tras revascularización es muy baja.
Si,
por el contrario,
es menor al 50%,
ese tejido se puede considerar viable y podría recuperar la funcion tras la revascularización coronaria.
Esta hipercaptación del miocardio en el estudio tardío con gadolinio se corresponde con las áreas infartadas,
ya sean infartos agudos,
subagudos o crónicos.
Para distinguirlos,
los infartos crónicos se asocian a un adelgazamiento mural en diástole en las secuencias de cine RM mientras que en los infartos agudos se mantiene el espesor miocárdico normal.
Además,
los infartos agudos se visualizan hiperintensos en las secuencias potenciadas en T2.
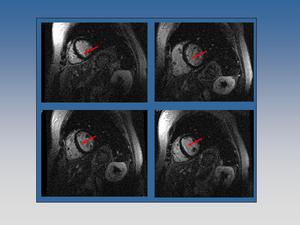
Fig. 15: Paciente con infarto anteroseptal e inferoseptal medial y basal. En el estudio de contractilidad se apreció una ausencia de engrosamiento miocárdico en sístole. En el estudio tardío con gadolinio se aprecia un realce subendocárdico de los segmentos afectados del 25%, lo cual indica viabilidad del tejido miocárdico, y potencial mejoría de la función tras revascularización.
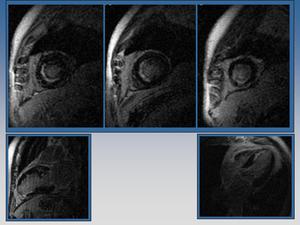
Fig. 16: Infarto isquémico inferoseptal y anterosetal medial, con afectación menor del 50% del grosor del miocardio,compatible con segmento viable tras revascularización. Infarto apical transmural, no viable.
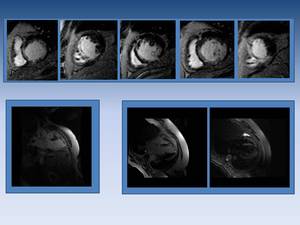
Fig. 17: Paciente con moderada disfunción sistólica (fracción de eyección del 41%) con infarto crónico transmural inferomedial y apical e infarto agudo transmural anteroseptal medial y apical. Al presentar necrosis que afecta a más del 75% del grosor de la pared, el miocardio no es viable.
La localización del realce coincidente con el territorio vascular de una coronaria te ayudará a confirmar su naturaleza isquémica.
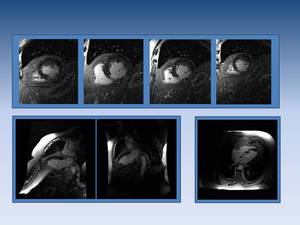
Fig. 18: Infarto transmural (afectación superior al 75% del grosor del miocardio) inferoseptal basal y medial (territorio de la arteria coronaria derecha). Ausencia de viabilidad.
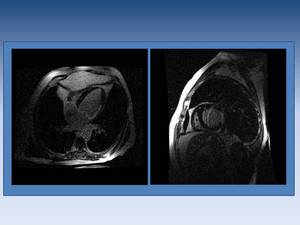
Fig. 19: Infarto isquémico en segmento anterolateral e inferolateral basal y medial (territorio de la arteria coronaria izquierda descendente) que afecta a más del 50% del espesor del miocardio, lo cual sugiere ausencia de viabilidad tras revascularización.
En la patología no isquémica la utilidad del realce no queda tan clara.
En estos casos (miocardiopatias hipertroficas o infiltrativas y miocarditis fundamentalmente) el realce es parcheado,
no sigue el patrón isquémico subendocárdico- transmural ni coincide con ningún territorio vascular.
Parece indicar la presencia de fibrosis,
pero no queda aún claro el valor pronóstico de su presencia.
Algunas miocardiopatías dilatadas son de origen isquémico,
hallazgo que podemos comprobar valorando la existencia de posible necrosis miocárdica.
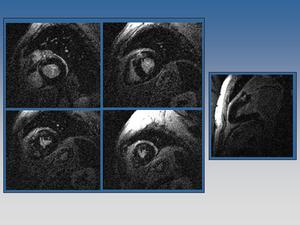
Fig. 20: Realce intramiocárdico anterior y anteroseptal basal en paciente con miocardiopatia hipertrófica, en relación con fibrosis intramiocárdica.
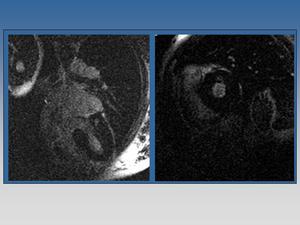
Fig. 21: Miocardiopatía hipertrófica con realce intramiocárdico focal anterolateral basal de características y distribución no isquémica, sugestivo de fibrosis.
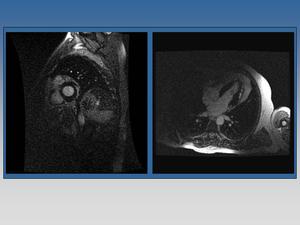
Fig. 22: Paciente con miocarditis. Realce tardío intramiocárdico tras estudio con gadolinio en cara lateral medial, que no obedece a patrón vascular isquémico, en relación con fibrosis.
9.
Conoce las patologías mas frecuentes:
Las patologías más frecuentes en la práctica clínica diaria en un centro no de referencia son,
básicamente,
la enfermedad isquémica y,
dentro de la enfermedad no isquémica,
lasmiocardiopatías hipertrofica y dilatada,
y las miocarditis. Sería conveniente conocer más en profundidad estas patologías.
Aún así hay que saber que la RM es altamente sensible y especifica en el diagnóstico de la disección aórtica,
aunque debido a su rapidez y accesibilidad,
la TC sigue siendo la técnica de elección en el diagnóstico de la enfermedad aórtica aguda.
No debemos tampoco olvidar que la RM es muy útil en la valoración de las cardiopatías congénitas,
sobre todo en la valoración de áreas en las que la ecocardiografía está más limitada (aorta,
arterias pulmonares,
venas sistémicas y pulmonares),
en las cardiopatías complejas y en el seguimiento postoperatorio.
La mayoría de las veces esta patología se realiza en centros de referencia,
por lo que consideramos que no es necesaria conocerla en profundidad en un primer acercamiento a la RM cardíaca.
La RM permite también el estudio de las masas cardíacas tumorales o no tumorales ( por ejemplo,
trombos intracaviarios) .
Debido a su baja incidencia,
su estudio no sería objeto de estudio de los residentes en una primera aproximación a esta técnica.
Para todo los demás,
no lo dudes: pregunta,
pregunta y pregunta.
Ningún residente nació sabiendo.
Y,
por último,
aunque no menos importante,
10. Hazte amigo del cardiólogo.
Los estudios interdisciplinarios son el futuro.
Cada vez están mas en boga y además,
recuerda que repercuten siempre en beneficio del paciente.