Las fracturas en la edad pediÃĄtrica son mÃĄs frecuentes que en el adulto y diferentes en cuanto a su patrÃģn y evoluciÃģn.
Estas diferencias son debidas a que el hueso de los niÃąos tiene caracterÃsticas anatÃģmicas,
biomecÃĄnicas y fisiolÃģgicas distintas a las del esqueleto maduro.
1. CaracterÃsticas del esqueleto inmaduro:
1.1.
AnatÃģmicas:
Las diferencias anatÃģmicas fundamentales del esqueleto inmaduro con respecto al adulto son:
1š.
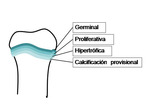
El cartÃlago de crecimiento:
Es la zona mÃĄs vulnerable del esqueleto inmaduro.
EstÃĄ compuesto por varias capas: germinal,
proliferativa,
hipertrÃģfica y de calcificaciÃģn provisional.
Fig.
1.
Las fracturas suelen afectar a la zona mÃĄs prÃģxima a la metÃĄfisis,
es decir a la hipertrÃģfica y a la de calcificaciÃģn provisional.
El cartÃlago fisario separa la vascularizaciÃģn epifisaria de la metafisaria,
de forma que las capas prÃģximas a la epÃfisis (germinal y proliferativa) reciben su vascularizaciÃģn de los vasos capsulares y las capas prÃģximas a la metÃĄfisis (hipertrÃģfica y de calcificaciÃģn provisional) reciben su vascularizaciÃģn de los vasos metafisarios.
AsÃ,
la lesiÃģn de los vasos epifisarios produce una detenciÃģn del crecimiento,
mientras que la lesiÃģn de los vasos metafisarios bloquea la calcificaciÃģn encondral y el cartÃlago queda atrapado dentro de la metÃĄfisis.
2š.
El periostio:
Es mÃĄs grueso y resistente,
por lo que rÃĄpidamente desarrolla callo reparativo y limita el desplazamiento de fragmentos Ãģseos en las fracturas.
Sin embargo,
se inserta mÃĄs dÃĐbilmente en el hueso,
por eso son frecuentes las colecciones subperiÃģsticas.
1.2.
Diferencias biomecÃĄnicas:
El hueso pediÃĄtrico es mÃĄs poroso por lo que es mÃĄs plÃĄstico y tolera mayor grado de deformidad ante la tensiÃģn y la compresiÃģn que el del adulto.
1.3.
Diferencias fisiolÃģgicas:
Las fracturas se consolidan mÃĄs rÃĄpidamente porque la osteosÃntesis en el esqueleto en crecimiento es mÃĄs rÃĄpida y porque la lesiÃģn la acelera.
El remodelamiento Ãģseo tambiÃĐn es mayor que en el hueso del adulto.
Ãsto corrige la deformidad Ãģsea,
incluso en fracturas desplazadas,
salvo que la deformidad sea rotacional.
2.
Estudio por imagen:
2.1.
RadiologÃa simple:
Es la tÃĐcnica diagnÃģstica fundamental ante la sospecha de una fractura Ãģsea.
Siempre deben realizarse dos proyecciones perpendiculares,
y si afectan los huesos largos,
las radiografÃas deben incluir las dos articulaciones por encima y por debajo de la fractura.
En casos dudosos puede realizarse proyecciones adicionales (oblicuas o radiografÃas comparativas) o pueden emplearse otras tÃĐcnicas de imagen.
2.2.
TomografÃa Computarizada (TC) o Resonancia MagnÃĐtica (RM):
Indicaciones:
1š.
Complejidad anatÃģmica que dificulte un diagnÃģstico seguro mediante radiologÃa simple.
2š.
Fracturas fisarias.
3š.
Fracturas articulares.
3.
Tipo de fracturas pediÃĄtricas:
Se revisan los tipos de fracturas mÃĄs frecuentes en el niÃąo debido a las particularidades del esqueleto en desarrollo,
incluyendo la fracturas supracondÃleas por su frecuencia en la prÃĄctica clÃnica diaria y especial complejidad diagnÃģstica. No se exponen las fracturas secundarias al traumatismo no accidental,
ya que su revisiÃģn excede los objetivos de esta comunicaciÃģn.
3.1.
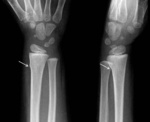
Fracturas incompletas: son muy tÃpicas de la infancia debido a la mayor plasticidad del hueso inmaduro y a la relativa mayor resistencia del periostio a esta edad,
que permite que permanezca Ãntegro.
Son mÃĄs frecuentes durante la primera dÃĐcada de la vida y suelen afectar a las metÃĄfisis de los huesos largos.
Existen tres tipos de fracturas incompletas: Fig.
2.
1.1. IncurvaciÃģn plÃĄstica: arqueamiento del hueso sin fractura visible,
existen mÚltiples microfracturas en el lado convexo.
No presentan reacciÃģn periÃģstica.
Fig.
3.
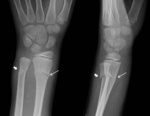
1.2.
Torus (rodete): pequeÃąo abombamiento o depresiÃģn focal de la cortical Ãģsea,
producida por compresiÃģn local.
Son mÃĄs frecuentes cerca de las metÃĄfisis.
Fig.
4.
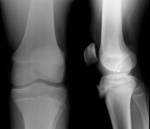
1.3.
Tallo verde: arqueamiento del hueso con fractura incompleta en la cortical del lado convexo de la curva e integridad del lado cÃģncavo.
Fig.
5.
2.
Fracturas fisarias de Salter-Harris:
Son exclusivas de la edad pediÃĄtrica ya que afectan al cartÃlago de crecimiento.
Constituyen entre el 15 y el 30 % de las fracturas en la edad pediÃĄtrica.
La clasificaciÃģn de Salter-Harris las divide a cinco tipos segÚn la orientaciÃģn del trayecto de la fractura con respecto a la fisis y la metÃĄfisis: Fig.
6.
1.
Tipo I: sÃģlo afecta a la fisis (8%).
2.
Tipo II: afecta fisis y metÃĄfisis (75%).
Fig.
7.
3.
Tipo III: afecta a metÃĄfisis y epÃfisis (8%).
Fig.
8.
4.
Tipo IV: afecta a fisis,
metÃĄfisis y epÃfisis (8%).
Fig.
9.
5.
Tipo V: compresiÃģn de la fisis (1%).
Fig.
10.
Esta clasificaciÃģn es pronÃģstica y segÚn aumenta el tipo,
aumenta el riesgo de secuelas,
como el puente Ãģseo fisario,
Fig.
11. que condiciona el crecimiento,
o la incongruencia articular que aumenta el riesgo de artrosis.
Fig.
12: TABLA DE SALTER-HARRIS
Las fracturas que afectan la epÃfisis son las mÃĄs graves,
ya que son intraarticulares y tienen riesgo de lesionar la vascularizaciÃģn epifisaria.
Existen dos formas especiales de fractura fisaria que afectan a la tibia distal,
la fractura de Tillaux (tipo III de Salter- Harris) y la fractura triplanar (tipo IV de Salter- Harris).
Se dan tÃpicamente en la adolescencia,
son complejas y pueden requerir reducciÃģn quirÚrgica.
La fractura de Tillaux consiste en la avulsiÃģn de la esquina anterolateral de la epÃfisis distal tibial,
la fractura se extiende en sentido sagital a travÃĐs de la epÃfisis y en sentido transversal a travÃĐs de la porciÃģn lateral de la fisis. La fractura triplanar es muy similar pero ademÃĄs presenta una extensiÃģn metafisaria en el plano coronal.
Fig.13
3.
Epifisiolisis de la cabeza femoral:
Es una forma especial de fractura de Salter-Harris tipo I de la epÃfisis femoral proximal.
Suele afectar a adolescentes,
siendo mÃĄs frecuente en varones con sobrepeso e hiperlaxos.
No existe antecedente traumÃĄtico,
sino estrÃĐs por sobrecarga.
Tiene tendencia a afectar a la cadera contralateral en los dos aÃąos siguientes al diagnÃģstico.
Produce un deslizamiento posterior y medial de la cabeza femoral.
Se clasifican en tres grupos segÚn el grado de desplazamiento posterior: ligera,
moderada o severa,
que se valora dividiendo en tres tercios la metÃĄfisis femoral.
En la radiografÃa en proyecciÃģn anteroposterior puede identificarse un leve ensanchamiento de la fisis proximal femoral.
AdemÃĄs la lÃnea de Klein (prolongaciÃģn del margen lateral del cuello femoral hacia el acetÃĄbulo) no atraviesa la epÃfisis como en el lado sano.
La proyecciÃģn de LÃķwenstein (âen ranaâ) es fundamental porque muestra el desplazamiento epifisario posterior.
Fig.
14. LA TC es Útil para valorar el grado de desplazamiento.
La RM estÃĄ indicada cuando las radiografÃas son negativas.
4.
Fracturas apofisarias por avulsiÃģn:
Las fracturas apofisarias son fracturas de Salter-Harris tipo I,
consecuencia del arrancamiento de la apÃģfisis producido por tracciÃģn muscular o tendinosa.
Suelen darse en adolescentes deportistas,
por tracciones violentas o repetitivas de los mÚsculos o tendones sobre las apÃģfisis.
Las posibles localizaciones son: tuberosidad isquiÃĄtica,
espina ilÃaca anterosuperior Fig.
15.,
espina ilÃaca anteroinferior,
trocÃĄnteres femorales,
tuberosidad tibial anterior,
epitrÃģclea,
cabeza del quinto metatarsiano Fig.
16. y apÃģfisis vertebral en anillo.
La radiografÃa muestra la separaciÃģn de la apÃģfisis.
En casos dudososla RMpuede detectar edema Ãģseo y ensanchamiento irregular de la fisis.
5.
Fracturas diafisarias completas:
Se producen por traumatismo directo intenso y mantenido.
Generalmente tienen buen pronÃģstico y el remodelamiento Ãģseo es bueno.
Fig.
17. El remodelamiento puede fracasar si el desplazamiento es mayor de 1 cm,
el eje del desplazamiento estÃĄ fuera del plano de movimiento de la articulaciÃģn o la angulaciÃģn es muy importante.
6.
Fracturas de estrÃĐs:
Las fracturas de estrÃĐs se producen por sobrecarga repetida sobre un hueso sano,
debido a la tracciÃģn repetida o a la acciÃģn muscular sobre un hueso no habituado a esa actividad.
Por este motivo existen dos picos de presentaciÃģn en la edad pediÃĄtrica; el primero durante los primeros 9 a 36 meses de vida (fracturas del niÃąo que comienza a caminar) y el segundo durante la adolescencia,
etapa en la que es frecuente el incremento de la actividad deportiva.
La localizaciÃģn mÃĄs frecuente es la tibia,
seguida del calcÃĄneo,
el peronÃĐ,
los metatarsianos,
el pubis y el istmo (pars interarticularis) de las vÃĐrtebras lumbares. Fig.
18.
No es infrecuente que en la radiografÃa no se detecte la lÃnea de fractura o que se identifique por la esclerosis reactiva o por la reacciÃģn periÃģstica asociada.
En los casos en los que la radiografÃa es normal,
la gammagrafÃa,
la TC o RM pueden realizar un diagnÃģstico precoz.
Fig.
19.
Fracturas del niÃąo que comienza a caminar (Toddler's fractures): La mÃĄs tÃpica es la fractura de la tibia distal,
en un paciente de entre 9 meses y 3 aÃąos,
que empieza a soportar su propio peso al caminar.
Habitualmente se trata de una fractura lineal oblicua o espiroidea y no desplazada Fig.
20.
En este rango de edad tambiÃĐn se pueden producir fracturas de estrÃĐs sutiles en el calcÃĄneo y en el cuboides.
Estos pacientes suelen acudir a urgencias por fracaso de la marcha o rechazo a la bipedestaciÃģn,
pueden presentar una ligera tumefacciÃģn de partes blandas y a la exploraciÃģn fÃsica existe una importante hipersensibilidad local.
Es importante tener un alto Ãndice de sospecha pues no es infrecuente que las radiografÃas sean negativas inicialmente y en este caso es conveniente repetir la exploraciÃģn tras una o dos semanas de inmovilizaciÃģn.
En estos casos,
puede detectarse una reacciÃģn periÃģstica tibial sin tracto de fractura evidente.
Fig.
21.
7.
Fracturas supracondÃleas:
Son muy frecuentes en la edad pediÃĄtrica.
Por esto y por la especial complejidad anatÃģmica del codo pediÃĄtrico merecen una menciÃģn especial.
A veces los hallazgos son sutiles en las radiografÃas,
por lo que es fundamental conocer las referencias anatÃģmicas que permiten su identificaciÃģn.
7.1.
Recuerdo anatÃģmico:
La diÃĄfisis humeral se ensancha distalmente para formar el cÃģndilo (lateral) y la trÃģclea (medial).
Entre ambos existen dos depresiones,
la fosa coronoide (anterior) y la fosa olecraniana (posterior).
Durante la infancia aparecen seis centros de osificaciÃģn,
cuatro pertenecen al hÚmero,
uno al radio y otro al cÚbito.
Empieza a los 6-12 meses de vida y se completa entre los 10 y 12 aÃąos.
La secuencia cronolÃģgica de apariciÃģn es: cÃģndilo,
cabeza radial,
epitrÃģclea,
trÃģclea,
olÃĐcranon y epicÃģndilo lateral (acrÃģnimo CRETOL).
7.2. Claves diagnosticas:
- RadiografÃa AP: el olÃĐcranon queda tapado por el hÚmero,
el cÃģndilo articula con la cabeza radial y la trÃģclea articula con el cÚbito.
- RadiografÃa lateral: se superponen el cÃģndilo y la trÃģclea.
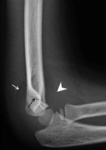
Se identifican las almohadillas grasas.
La almohadilla grasa anterior aparece como una lÃnea radiolucente paralela a la cortical anterior del hÚmero y la almohadilla posterior es invisible en condiciones normales.
Cuando existe derrame articular se produce un desplazamiento anterosuperior de la almohadilla anterior y un desplazamiento posterosuperior de la almohadilla posterior,
haciÃĐndola visible.
Este hallazgo no es especÃfico puesto que cualquier causa de derrame articular puede desplazar las almohadillas grasas del codo,
pero en los niÃąos hasta en un 90% de los casos es secundario a una fractura Ãģsea.
Fig.
22.
- LÃneas de referencia:
1.
LÃnea humeral anterior: es una lÃnea imaginaria tangencial a la cortical anterior del hÚmero y que atraviesa el tercio medio del cÃģndilo osificado.
En la fractura supracondÃlea con desplazamiento posterior del fragmento distal,
la lÃnea humeral anterior pasa a travÃĐs del tercio anterior del cÃģndilo.
2. LÃnea radiocondÃlea: se traza una lÃnea que pasa por el centro de la diÃĄfisis radial y su proyecciÃģn atraviesa el cÃģndilo,
en todas las proyecciones radiogrÃĄficas,
aunque no necesariamente sobre el centro de osificaciÃģn.
Si no atraviesa el cÃģndilo probablemente existe una luxaciÃģn radial.
Sin embargo,
antes de la osificaciÃģn de la cabeza radial,
en la radiografÃa AP la lÃnea radiocondÃlea puede aparecer desviada lateralmente pero en la radiografÃa lateral aparece normal.
3.
LÃnea coronoide: en la proyecciÃģn lateral,
se dibuja una lÃnea que dibuja la fosa coronoide y es cÃģncava hacia anterior.
Su extensiÃģn alcanza el cÃģndilo y sirve para diagnosticar desplazamientos de ÃĐste en fracturas supracondÃleas.
Fig.23