La frecuencia de la enfermedad tromboembólica (ETV) en pacientes oncológicos es de hasta 1:200 pacientes.
Se ha demostrado que la trombosis es la primera causa de complicación en estos pacientes y la segunda causa de muerte después del cáncer en sí mismo.
Ya en 1865,
Armand Trousseau hizo dos grandes observaciones: la existencia de trombosis venosas extensas que afectan con más frecuencia a pacientes oncológicos y la existencia de trombosis venosa como signo paraneoplásico.
Numerosas drogas antineoplásicas y el propio tumor se han visto implicadas en una mayor incidencia de ETV por diferentes mecanismos etiopatogénicos que incluyen alteraciones en los factores de la coagulación,
hormonales y otros más complejos como los relacionados con los fármacos antiangiogénicos .
Aparte de la ETV como complicación ampliamente conocida que frecuentemente es diagnosticada muchas veces de forma casual en las TC de pacientes oncológicos,
la interrelación de células tumorales,
quimioterápicos,
endotelio y procoagulantes circulantes conllevan un riesgo aumentado de complicaciones vasculares que el radiólogo debe conocer y tener en cuenta en la valoración de las TC que se realicen en estos pacientes.
Por ello,
revisamos las complicaciones vasculares diagnosticadas muchas veces de forma casual a estos pacientes por TC en nuestro hospital y describimos sus características y claves diagnósticas.
1- Complicaciones vasculares pulmonares
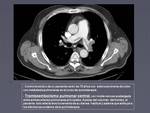
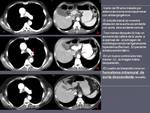
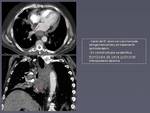
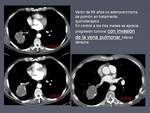
- Tromboembolismo pulmonar (TEP).
Sin dudas es la complicación vascular que más frecuentemente se detecta de forma casual en los estudios rutinarios de control, en muchas ocasiones con síntomas que pasan desapercibidos o casi nulos a pesar de embolismos voluminosos (figura 1).
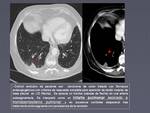
- Infarto pulmonar como imitador de afectación metastásica.
El infarto pulmonar es un proceso resultado de la necrosis isquémica del parénquima pulmonar,
como consecuencia habitualmente de una ETV.
Dada la frecuencia del TEP referida anteriormente,
no es infrecuente la aparición en los controles de estos pacientes de lesiones debidas a infartos.
En ese sentido,
todo paciente oncológico en el que se identifiquen lesiones nodulares periféricas de base pleural de nueva aparición,
sobre todo en bases debe considerarse esta posibilidad y evaluar con cuidado las arterias pulmonares para no sugerir el diagnóstico incorrecto de afectación metastásica (figura 2).
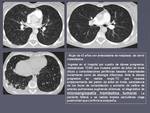
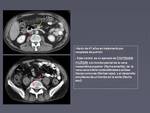
- Microangiopatía trombótica.
Se trata de la lesión de la pared de los vasos sanguíneos,
generalmente arteriolas y capilares,
con engrosamiento parietal,
trombosis plaquetaria intramural y obstrucción parcial o completa de la luz.
El cuadro clínico típico es el de un paciente en progresión neoplásica que desarrolla hipertensión pulmonar progresiva.
En este contexto los hallazgos radiológicos típicos que permiten sus sospecha son los signos de hipertensión pulmonar,
el engrosamiento de los vasos periféricos que puede dar lugar a un patrón de "árbol en brote" de origen vascular y las opacidades pulmonares periféricas en cuña (figura 3).
2- Complicaciones vasculares en arterias sistémicas
Los fenómenos trombóticos arteriales son también una complicación ocasional que aparece en enfermos oncológicos habitualmente durante el tratamiento.
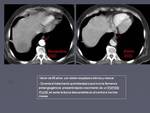
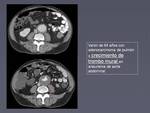
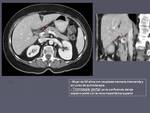
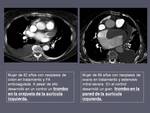
No es raro identificar en los controles de los sucesivos tratamientos la aparición de trombo mural en vasos arteriales de nueva aparición sobre todo en la aorta muchas veces sin repercusión en la luz (figura 4),
y otras con compromiso de la misma (figura 5).
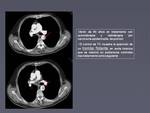
Una variante de estos trombos que hemos visto en algunos pacientes es el desarrollo de trombos flotantes en la luz de la aorta que se encuentran adheridos a la pared de la misma (figura 6).
Aunque cuando identificamos estos trombos por imagen muchas veces son asintomáticos,
en ocasiones debutan con cuadros clínicos de isquemia aguda (ACV,
IAM,
isquemia arterial periférica,
etc.).
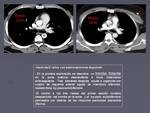
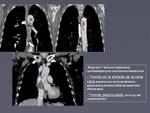
Ese es el caso del paciente que muestra la figura 7,
con antecedente de neoplasia pulmonar que desarrolló un trombo flotante en aorta que se desprendió dando lugar a una isquemia aguda de miembros inferiores que precisó un by-pass axilobifemoral.
Otro tipo raro de trombosis es el que muestra la figura 8,
que se trata de una trombosis adyacente a un ductus arterioso persistente.
Por otra parte,
entre los efectos secundarios de algunos fármacos se encuentra el desarrollo de hipertensión arterial.
En concreto,
el tratamiento con bevacizumab induce hipertensión en casi una cuarta parte de los pacientes que lo reciben y ocasionalmente podemos encontrarnos complicaciones derivada de la misma.
El paciente de la figura 9 es un ejemplo que desarrolló durante el tratamiento con dicho fármaco una imagen sugestiva de probable hematoma intramural en aorta descendente en el contexto de una hipertensión mal controlada inducida por el fármaco.
3- Trombosis venosas.
La trombosis venosa puede asentarse en cualquier territorio,
aunque es muy frecuente en los miembros inferiores y afecta en mucha menor medida los grandes vasos centrales.
Frecuentemente afecta a las piernas dando trombosis venosa profunda.
que forma parte del espectro de la ETV,
y que al igual que el TEP en los enfermos oncológicos puede presentarse con un cuadro clínico evidente o ser asintomático.
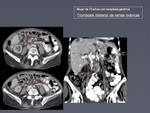
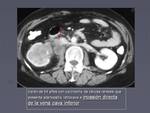
Con menor frecuencia afecta a otras venas como a la vena cava,
(figura 10),
a otras venas sistémicas,
a veces en relación con catéteres venoso central (figura 11),
y más raramente al eje portomesentérico (figura 10 y 12),
a las venas pulmonares (figura 13) o a venas ováricas (figura 14).
En algunos pacientes el fenómeno trombótico ocurre simultáneamente en varias localizaciones,
tanto de la circulación venosa como de la arterial (figura 10) provocando trombosis múltiples.
4- Trombos tumorales
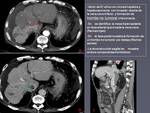
El carcinoma de células renales (figura 15),
el hepatocelular (figura 16) y con menor frecuencia el adenocarcinoma de pulmón (figura 17),
tienen tendencia a invadir las venas renales,
cava,
hepáticas,
porta y pulmonares,
condicionando su pronóstico y tratamiento.
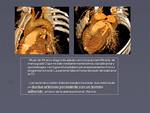
5- Trombosis en cámaras cardíacas
Al igual que en el resto del sistema circulatorio,
sobre todo en pacientes con patología cardiaca predisponente,
se pueden identificar trombos cardiacos como en los casos de la figura 18.
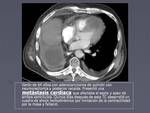
Excepcionalmente la propia patología neoplásica es la que condiciona la complicación vascular como es en el caso del paciente de la figura 19 que presentó una metástasis cardiaca.