PatologĂa inflamatoria abdominal como las pancreatitits,
colecistitis y colangitis,
traumatismos abdominales y complicaciones post-quirĂșrgicas entre otros procesos agudos representan una causa relativamente frecuente de pseudoaneurismas en arterias intrabdominales.
La complicaciĂłn que reviste mayor gravedad en estos pacientes es la ruptura y sangrado,
convirtiĂ©ndose de este modo en una patologĂa potencialmente letal.
La ecografĂa constituye en muchos de estos casos la prueba de imagen inicial,
si bien la TCMD con reconstrucciones multiplanares es la técnica no invasiva de elección para el estudio de los aneurismas y pseudoaneurismas y la planificación de su posterior tratamiento,
endovascular o quirĂșrgico.
No obstante,
la arteriografĂa continua siendo la tĂ©cnica de imagen gold standard,
ya que ademĂĄs de diagnosticar el pseudoaneurisma,
permite tratarlo mediante embolizaciĂłn.
Debemos distinguir entre aneurismas verdaderos y pesudoaneurismas o aneurismas falsos,
ya que suelen tener diferente etiologĂa y el riesgo de rotura es mayor en los pseudoaneurismas lo que conlleva a su vez un manejo terapeĂștico diverso.
Los aneurismas son dilataciones vasculares compuestas por las tres capas murales (Ăntima,
media y adventicia),
mientras que los pseudoaneurismas estĂĄn compuestos solo por las capas Ăntima y media.
Los aneurismas,
y en menor medida los pseudoaneurismas,
pueden ser clĂnicamente asintomĂĄticos,
diagnosticĂĄndose incidentalmente durante el estudio de estos pacientes por otras patologĂas.
No obstante si se rompen pueden manifestarse como una hemorragia potencialmente letal,
cuyos sĂntomas incluyen dolor abdominal,
anemia y shock hipovolémico,
pasando a ser una emergencia diagnĂłstica y terapeĂștica.
Es por ello,
que en los estudios de TCMD realizados en Urgencias,
debamos prestar especial atenciĂłn a la vascularizaciĂłn,
sobre todo en los pacientes con sospecha de sangrado agudo abdominal y en politraumatizados,
en busca de posibles pseudoaneurismas que puedan comprometer la vida del paciente.
TĂCNICAS DE IMAGEN.
Generalmente la primera prueba diagnĂłstica que se realiza ante la sospecha de patologĂa abdominal es la ecografĂa.
En ecografĂa en escala de grises,
los aneurismas y pseudoaneurismas aparecen como estructuras ovaladas,
anecoicas,
de aspecto quĂstico,
que en modo Doppler presentan flujo turbulento en su interior con un caracterĂstico flujo en vaivĂ©n en el cuello del pseudoaneurisma en el Doppler pulsado (Figura 10).
Si la cavidad aneurismåtica estå trombosada su aspecto se modifica; siendo hipoecoico o de ecogenicidad heterogénea y en modo Doppler puede no observarse vascularización interna.
Las ventajas de la ecografĂa,
conocidas por todos,
incluyen su bajo coste y su rĂĄpida accesibilidad.
Entre sus limitaciones se encuentran el hecho de ser una tĂ©cnica operador dependiente y las caracterĂsticas fĂsicas del paciente que pueden disminuir la transmisiĂłn acĂșstica (arteriosclerosis,
obesidad,
interposiciĂłn de gas intestinal).
No obstante,
la TCMD constituye la prueba no invasiva de elecciĂłn para el estudio de las arterias intrabdominales y del paciente con sospecha de sangrado abdominal urgente.
En la TC con contraste intravenoso los aneurismas se ven como estructuras ovaladas o fusiformes,
que realzan de manera intensa (atenuación similar a la de las arterias) y homogénea,
aunque pueden presentar signos de trombosis (Figuras 1,
3 11 y 12).
Los aneurismas verdaderos también pueden mostrar calcificaciones periféricas,
siendo infrecuente encontrarlas en los pseudoaneurismas.
La angioTC,
con reconstrucciones MIP multiplanares,
nos permite establecer un detallado mapa del ĂĄrbol vascular que ayuda a identificar con mayor claridad la arteria de la cual depende el pseudoaneurisma y a planificar el tratamiento (Figuras 6,14,
15 y 17).
La TCMD aporta,
ademĂĄs,
informaciĂłn adicional sobre el estado de las restantes estructuras abdominales; identificando lesiones traumĂĄticas asociadas,
patologĂa inflamatoria intercurrente que pueda ser la causa del pseudoaneurisma,
sangrados intrabdominales (permitiendo evaluar su cuantĂa y extensiĂłn),
asĂ como tambiĂ©n puede ayudar a excluir otras etiologĂas en caso de hemorragias digestivas (Figuras 1,
6 y 11).
En los Ășltimos estudios,
se ha comprobado que la TCMD presenta mayor sensibilidad y especificidad que la arteriografĂa para el diagnĂłstico de aneurismas/pseudoaneurismas,
asĂ como para localizar hemorragias activas.
El papel de la arteriografĂa deberĂa reservarse para aquellos casos en los que es posible el tratamiento endovascular .
TRATAMIENTO ENDOVASCULAR.
El objetivo principal es controlar la hemorragia en pseudoaneurismas y aneurismas rotos y en segundo lugar excluir el aneurisma de la circulaciĂłn.
Entre sus ventajas con respecto a la cirugĂa estĂĄn:
- LocalizaciĂłn mĂĄs precisa de la lesiĂłn.
- Permite mantener la circulaciĂłn distal y colateral.
En cuanto a sus limitaciones se encuentran:
- Tortuosidad vascular hasta llegar al aneurisma que no permitan el acceso del catéter.
- MorfologĂa o tamaño de aneurisma que imposibiliten la embolizaciĂłn.
La embolizaciĂłn transarterial puede llevarse a cabo mediante varios procedimientos:
- ColocaciĂłn de endoprĂłtesis recubiertas.
Permiten excluir el aneurisma de la circulaciĂłn preservando la vascularizaciĂłn distal.
Requiere que los extremos distal y proximal sean adecuados para el anclaje de la endoprĂłtesis.
- EmbolizaciĂłn con espirales de platino o coils.
Introduciendo un cateter en el interior del saco aneurismĂĄtico se procede al empaquetamiento del mismo mediante la introducciĂłn de coils,
hasta excluir completamente el aneurisma.
Si Ă©ste presenta un cuello ancho se puede realizar el tratamiento asistido mediante stent..
- InyecciĂłn selectiva de sustancias embĂłlicas (Onyx,
n-butyl cianocrilato,
trombina).
En situaciones especiales en las que existe riesgo vital y no es posible la embolizaciĂłn selectiva del pseudo/aneurisma,
se cierra el vaso en el que se localiza la lesiĂłn,
de distal a proximal para evitar el relleno del pseudo/aneurisma por colaterales (Figura 9).
A continuaciĂłn repasamos las caracterĂsticas de los aneurismas y pseudoaneurismas en las distintas arterias abdominales.
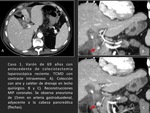
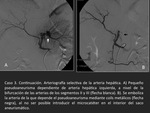
ARTERIA HEPĂTICA (Casos 1,
2 y 3):
Los pseudoaneurismas de la arteria hepĂĄtica son infrecuentes.
CAUSAS mĂĄs frecuentes:
- Arteriosclerosis.
- Iatrogenia.
Es una etiologĂa en creciente incidencia debido al auge de la cirugĂa laparoscĂłpica.
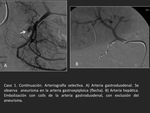
Caso 1 (Figuras 1 y 2) y caso 2 (Figuras 3,
4 y 5).
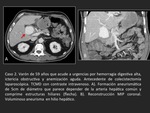
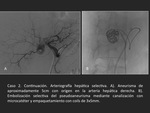
- Traumatismos.
Caso 3 (Figuras 6 y 7).
- Otras: procesos inflamatorios biliares (colecistitis,
colangitis),
especialmente si coexiste infecciĂłn por parĂĄsitos u obstrucciĂłn de la vĂa biliar.
CLĂNICA:
HEMOBILIA por rotura del pseudoaneurisma y comunicaciĂłn con la vĂa biliar.
PresentaciĂłn caracterĂstica como la triada de Quincke (sĂłlo se ve completa en dos tercios de los casos):
- Dolor en cuadrante abdominal superoderecho
- Hemorragia digestiva alta
- Ictericia si existe compresiĂłn de la vĂa biliar (ya sea por el propio aneurisma o por el hematoma).
-
PRUEBAS COMPLEMENTARIAS:
- EcografĂa
- TC
- ArteriografĂa
- Endoscopia: puede diagnosticar la hemobilia pero generalmente el origen del sangrado es demasiado distal como para poder alcanzarlo y tratarlo.
MANEJO TERAPEĂTICO:
El tratamiento endovascular constituye la primera lĂnea de tratamiento,
con una tasa de Ă©xito del 80-100% y menor tasa de morbimortalidad que la
cirugĂa (Ă©sta se reserva para cuando el tratamiento endovascular no es posible o falla).
ARTERIA ESPLĂNICA (Casos 4 y 5):
La prevalencia real es desconocida,
existiendo una creciente frecuencia de pseudoaneurismas esplénicos como hallazgos incidentales en estudios de imagen.
Se estima una prevalencia de 0,2-10,4%,
siendo la tercera arteria intrabdominal mĂĄs frecuente sobre la que asientan aneurismas tras la aorta e ilĂacas.
CAUSAS:
Aneurismas: Desconocida,
aunque a diferencia de otros territorios arteriales la arteriosclerosis no parece ser una etiologĂa importante en el desarrollo de aneurismas esplĂ©nicos.
Factores asociados: HipertensiĂłn arterial,
hipertensiĂłn portal,
cirrosis,
trasplante hepĂĄtico,
embarazo.
Pseudoaneurismas:
- Pancreatitis.
Caso 4 (Figuras 8 y 9).
- Traumatismo.
Caso 5 (Figuras 10 y 11).
- Iatrogenia y secundarios a cirugĂa.
CLĂNICA:
Aneurismas: MayorĂa asintomĂĄticos,
con un riesgo de rotura bajo (2-3%).
Pseudoaneurismas: MayorĂa sintomĂĄticos,
con elevado riesgo de rotura (37%).
Cuando se rompen suelen presentar:
- Dolor abdominal
- Hemorragia en conducto pancreĂĄtico,
que se traduce como hemorragia digestiva alta o menos frecuentemente baja.
PRUEBAS COMPLEMENTARIAS:
- EcografĂa
- TC.
Posibles errores diagnĂłsticos: vasos tortuosos o neoplasias sĂłlidas pancreĂĄticas hipercaptantes.
- ArteriografĂa.
MANEJO TERAPEĂTICO:
Los pseudoaneurismas por su alto riesgo de rotura deben tratarse precozmente en todos los casos.
El tratamiento endovascular presenta unas tasas de Ă©xito entre 75-85%.
Merecen una atenciĂłn especial en este apartado dos entidades reflejadas en el Caso 4; la pancreatitis y el hemosuccus pancreaticus.
Pancreatitis.
Prevalencia estimada de 10% (White et al. Aneurysms secondary to pancreatitis AJR 1976;127:393-396).
Arterias mĂĄs frecuentemente afectadas:
- Esplénica
- Gastroduodenal
- PancreĂĄticoduodenal
Se han postulado dos mecanismos patogénicos para la formación de pseudoaneurismas asociados a pancreatitis:
- Por un lado,
las enzimas pancreĂĄticas liberadas en las pancreatitis agudas pueden provocar una arteritis necrotizante con desestructuraciĂłn de la pared arterial y fragmentaciĂłn de las capas de la misma que llevan a la formaciĂłn de un pseudoaneurisma.
- Por otra parte,
pseudoquistes de larga evoluciĂłn pueden provocar la apariciĂłn de pseudoaneurismas por erosiĂłn vascular ya sea por acciĂłn de las enzimas pancreĂĄticas retenidas,
por compresiĂłn directa o por isquemia.
Hemosuccus pancreaticus.
Es una causa infrecuente de hemorragia digestiva alta a través de la papila de Vater desde el conducto pancreåtico.
Esta entidad fue descrita por primera vez en 1931 por Lower y Farrell,
si bien el término hemosuccus pancreaticus fue usado por primera vez en 1970 por Sandblom.
La causa mås frecuente es la rotura de un aneurisma de la arteria esplénica asociado a pancreatitis crónica o aguda.
Otras causas:
- Pseudoaneurismas hepĂĄticos,
gastroduodenales o pancreatico- duodenales.
- Pancreatolitiasis.
- Pseudoquistes de pĂĄncreas.
El diagnĂłstico puede llegar a ser difĂcil,
dado que es una causa de sangrado digestivo intermitente de origen no accesible a la endoscopia.
Se debe sospechar y repetir las pruebas diagnĂłsticas si fuera necesario en pacientes con hemorragia digestiva alta con sangre oscura,
intermitente y repetida,
especialmente si existen antecedentes de pancreatitis crĂłnica.
Tratamiento:
El objetivo es cortar la fuente del sangrado completa y precozmente.
Se puede realizar:
- EmbolizaciĂłn endovascular.
- CirugĂa (si en la angiografĂa no se identifican alteraciones o el tratamiento endovascular no es posible o falla).
La ecografĂa intraoperatoria y la pancreatoscopia ayudan a encontrar el origen de la hemorragia.
ARTERIA RENAL (Casos 6 y 7):
Los aneurismas y pseudoaneurismas renales son infrecuentes.
CAUSAS:
Aneurismas: displasia fibromuscular y arteriosclerosis.
En edad pediĂĄtrica: Ehlers-Danlos,
Marfan,
esclerosis tuberosa,
neurofibromatosis.
Esclerosis tuberosa. (Caso 6: Figuras 12 y 13).
Afecta a las arterias renales de mediano calibre con formaciĂłn de aneurismas.
AsĂ mismo,
la esclerosis tuberosa se asocia a la presencia de angiomiolipomas renales,
cuyas estructuras vasculares tienen pobreza en elastina lo cual las hace propensas al desarrollo de pseudoaneurismas,
con mayor tendencia a la ruptura y sangrado (especialmente si el tumor es mayor de 4cm y el pseudoaneurisma de 5mm).
Pseudoaneurismas:
- Traumatismos (penetrantes > cerrados)
- Procesos inflamatorios (vasculitis)
- Iatrogenia (biopsias percutĂĄneas,
nefrectomĂas parciales)
- Abuso de anfetaminas.
Mencionamos aparte la formaciĂłn de pseudoaneurismas en los trasplantes renales (Caso 7: Figuras 14,
15 y 16):
Los pseudoaneurismas tras trasplantes renales son una complicaciĂłn infrecuente (incidencia <1%).
Pueden ser:
- Extrarrenales: Generalmente en la anastomosis.
Se asocian a sutura vascular deficiente,
dehiscencia de la sutura,
isquemia de la pared arterial o infecciones perivasculares.
- Intrarrenales: En relaciĂłn con biopsia percutĂĄnea o infecciĂłn micĂłtica,.
Raras veces asociado a rechazo agudo o crĂłnico.
La mayorĂa son asintomĂĄticos,
aunque algunos pueden presentar fiebre,
anemia,
hipertensiĂłn,
compresiĂłn de estructuras adyacentes,
llegando incluso a desencadenar la pérdida del injerto o una hemorragia potencialmente mortal por rotura aguda.
CLĂNICA:
Aneurismas: mayorĂa asintomĂĄticos (bajo riesgo rotura).
Pseudoaneurismas: SintomĂĄticos cuando se rompen:
- Dolor en flanco
- HipotensiĂłn
- Hematuria
- Anemia
MANEJO TERAPEĂTICO:
Al realizar tratamiento endovascular puede provocarse un sĂndrome post-embolizaciĂłn,
si se infarta una cantidad de parénquima renal significativa,
que cursa con dolor,
nauseas,
vĂłmitos y fiebre.
ARTERIA MESENTĂRICA SUPERIOR (AMS) (Caso 8):
Los aneurismas y pseudoaneurismas de la AMS son infrecuentes,
con una incidencia reportada en la literatura de 0,01-2,6%.
Los pseudoaneurismas presentan un alto riesgo de rotura (10-50%) y una alta mortalidad (22-40%).
CAUSAS:
Aneurismas: arteriosclerosis.
Pseudoaneurismas: procesos inflamatorios (especialmente pancreatitis y en menor medida colecistitis).
Otros: traumĂĄticos,
iatrĂłgenos,
espontĂĄneos.
CLĂNICA:
La mayorĂa suelen ser sintomĂĄticos,
cursando con dolor abdominal y sĂntomas y signos de shock hipovolĂ©mico por sangrado.
No obstante se estĂĄ registrando un aumento de diagnĂłsticos incidentales.
PRUEBAS COMPLEMENTARIAS:
- TC (Figura 17).
- ArteriografĂa (Figuras 17 y 18).
MANEJO TERAPEĂTICO:
La mayorĂa de los autores recomiendan tratar los pseudoaneurismas independientemente de su tamaño y clĂnica .
El tratamiento endovascular asocia menor mortalidad que la cirugĂa,
sin diferencias significativas en cuanto a las tasas de recurrencia,
alcanzando una variable tasa de Ă©xito (56-100%).