El timo es un órgano linfoide Fig. 1 que se origina a partir de la tercera bolsa branquial y su ubicación final es en mediastino anterior.
Alcanza su mayor tamaño durante la infancia,
presentando distintas formas durante el desarrollo e involuciona en la pubertad.
Durante el estrés y la enfermedad se produce una contracción del timo que tras su recuperación provoca una hiperplasia de rebote.
Estas variantes anatómicas y cambios dinámicos son fuente de confusión con condiciones patológicas en los estudios de imagen.
APARIENCIA DEL TIMO NORMAL MEDIANTE TÉCNICAS DE IMAGEN
Radiografía simple
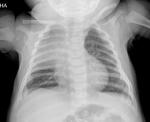
En los niños,
en la radiografía frontal simple el timo es grande y difícil de diferenciar de la silueta cardíaca,
tiene borde lisos y es visible hasta los 3 años.
Es posible ver tejido tímico normal en un niño mayor pero en estos casos se puede confundir la glándula con un tumor mediastínico.
En la proyección frontal se observa una estructura mediastínica superior a ambos lados con contornos suaves que se funde de manera casi imperceptible con la silueta cardíaca Fig. 2.
En la proyección lateral ocupa el espacio mediastínico anterosuperior y a menudo se delimita su borde inferior por una línea relativamente recta.
Este reborde es muy importante para diferenciarlo de otras masas mediastínicas.
Es muy improbable que un tumor de esta localización tenga este reborde rectilíneo Fig. 3.
También puede apreciarse la suave ondulación del borde lateral debido a la compresión de las costillas adyacentes (signo de la ola tímica),
o el lóbulo derecho ligeramente convexo con una base delimitada por la cisura menor (signo de la vela marina) Fig. 4.
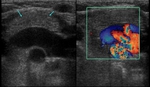
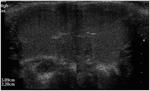
Ecografía
En ecografía se presenta como una estructura homogénea,
hipoecoica respecto al tiroides y casi isoecoica respecto al hígado.
En niños pequeños,
se ven múltiples focos ecogénicos lineales y en los mayores se ven focos hiperecoicos que recuerdan a un cielo estrellado Fig. 5.
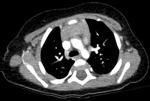
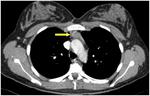
TC
El timo ocupa el espacio perivascular en las dos primeras décadas de la vida.
En niños menores de 5 años Fig. 6 tiene una configuración cuadrilátera con bordes convexos y en niños mayores es más triangular con bordes cóncavos o rectos Fig. 7.
RM
Las características de señal en RM en el timo cambian en el tiempo reflejando su reemplazamiento gradual por grasa,
observándose primeramente una señal intermedia en T1 y T2 y posteriormente una hiperintensidad de señal generalizada Fig. 8.
PET
El timo normal puede no ser apenas visible en las exploraciones de PET,
sin embargo puede mostrar sorprendentemente avidez por FDG en hiperplasia de rebote,
dando lugar a falsas alarmas como la recurrencia de linfomas Fig. 9.
PATOLOGÍA BENIGNA
Hiperplasia tímica: se divide en hiperplasia verdadera e hiperplasia linfoide.
- Hiperplasia verdadera: aumento en el tamaño y peso de la glándula que afecta tanto a la corteza como a la médula,
conservando su arquitectura microscópica.
Suele ser secundaria a estrés reciente: quimioterapia,
corticoides,
radiación,
quemaduras,
infección etc.
Generalmente el timo vuelve a su tamaño original después de cesar el desencadenante,
aunque puede seguir creciendo (hiperplasia de rebote).
El crecimiento es simétrico,
difuso,
de contornos regulares y con vascularización normal.
-
- Hiperplasia tímica de rebote: es más frecuente en niños y también puede presentarse en el 10 y 20 % de los pacientes que reciben quimioterapia.
Suele ocurrir dos años después del tratamiento.
El timo mantiene una configuración normal.
Puede simular una neoplasia primaria o una recidiva.
La ausencia de clínica o de otros hallazgos que sugieran recidiva,
nos ayudarán en el diagnóstico.
A veces es necesario realizar otras técnicas de imagen para asegurar su normalidad Fig. 10.
- Hiperplasia linfoide: por aumento de folículos linfoides.
Generalmente asociada a enfermedades autoinmunes (miastenia gravis más de 65%).
Puede ser normal en los estudios de imagen en el 45 % de los casos,
estar aumentado de tamaño en un 35 % y presentarse en forma de masa en el 20 % Fig. 11.
Quiste tímico:
Es considerado una malformación del desarrollo,
originado en remanentes embrionarios del conducto timofaríngeo.
Representa el 3% de las masas del mediastino anterior.
Habitualmente es asintomático y se diagnostica de forma incidental en pruebas de imagen Fig. 12,
en muy pocos casos se manifiesta por tos,
disnea u otros síntomas inespecíficos.
Puede ser congénito o adquirido (radioterapia,
linforma Hodgkin,
asociados a tumores tímicos o post-toracotomía).
El interior de los quistes esta tapizado por un epitelio cúbico,
escamoso o columnar,
con nidos dispersos de tejido tímico no neoplásico.
En las pruebas de imagen se presentan como masas bien definidas con densidad agua de paredes imperceptibles,
uni o multiloculares y sin captación de contraste en el interior de la lesión.
En la RM se observa el típico comportamiento del contenido líquido de los quistes,
con baja intensidad de señal en T1 y alta intensidad de señal en T2 Fig. 13.
El principal diagnóstico diferencial a tener en cuenta es el de un timoma con cambios degenerativos quísticos.
El diagnóstico definitivo es anatomopatológico con exéresis completa de la masa.
Timo ectópico:
En raras ocasiones el timo aparece como una masa patológica si tiene una localización aberrante.
Puede ser consecuencia de una detención de la migración caudal-medial del timo primitivo o por secuestro y persistencia de los vestigios tímicos en el curso del tracto timofaríngeo.
La localización más común del timo ectópico es el cuello,
en la región submandibular,
cercano a la glándula tiroides Fig. 14,
en el mediastino posterior,
justo encima del hemidiafragma derecho,
intrapulmonar,
infiltrado entre los grandes vasos torácicos o en la piel.
Estos sitios de ectopia son generalmente asintomáticos,
pero se hacen tributarios de cirugía para descartar procesos patológicos.
En niños,
el tejido tímico ectópico debe ser considerado también en el diagnóstico diferencial de neumonías,
especialmente localizadas en las zonas pulmonares altas.
TIMOMA
El timoma es la neoplasia primaria más común del timo.
Es un tumor benigno o de bajo grado que surge del epitelio tímico.
La presentación clínica más común es una masa mediastínica descubierta incidentalmente en un paciente asintomático.
Sin embargo el 20-30% de los pacientes tienen síntomas de presión como tos,
dolor torácico,
disnea,
disfagia o síndrome de vena cava superior.
Entre un tercio y la mitad de los pacientes desarrollan miastenia gravis.
La apariencia radiográfica es una opacidad mediatínica de bordes lisos o lobulados.
Son normalmente masas unilaterales y se pueden ver calcificaciones que normalmente son lineales,
finas y periféricas y corresponden a depósitos de calcio en la cápsula.
El TC es el método de imagen de elección.
Puede revelar tumores pequeños en pacientes con miastenia gravis.
Generalmente se observa como una masa de densidad partes blandas homogénea de bordes bien definidos.
Los grandes timomas pueden mostrar áreas quísticas o degeneración necrótica Fig. 15. Si se observan planos grasos bien definidos entre el timoma y las estructuras adyacentes generalmente indican ausencia de invasión.
La afectación de estructuras mediastínicas,
la infiltración de planos grasos,
la afectación ósea Fig. 16 y una irregular interfase entre la grasa y el parénquima pulmonar son signos altamente sugestivos de invasión.
El engrosamiento,
el derrame y la nodularidad pleural indican invasión pleural Fig. 17.
La RM es útil en la detección y la caracterización de las masas mediastínicas y su relación con estructuras adyacentes.
Se observan como masas isointensas respecto al músculo esquelético en T1 y que presentan alta intensidad de señal en T2.
Esta técnica es importante para identificar la invasión vascular Fig. 18.
PET-FDG es una herramienta muy útil para la estadificación y su diferenciación de carcinomas tímicos y otras neoplasias.
CLASIFICACIÓN DE LOS TUMORES EPITELIALES
Los tumores epiteliales incluyen el timoma y el carcinoma tímico.
Se utilizan dos clasificaciones: el sistema de estadiaje clínico-patológico Masaoka basado en la invasividad del tumor en cirugía y la clasificación WHO que es relativamente nueva y se basa en características histológicas.
|
Clasificación Masaoka
Estadio I
Macroscópicamente encapsulado sin evidencia microscópica de invasión capsular
Estadio II
Invasión macroscópica del tejido graso que rodea a la pleura mediastínica o invasión capsular microscópica
Estadio III
Invasión macroscópica de órganos vecinos
Estadio IVa
Diseminación pleural o pericárdica
Estadio IVb
Metástasis hematógena o linfática
|
|
Clasificación WHO
A Medular
AB Mixto Fig. 19
B1 Rico en linfocitos,
predominantemente cortical
B2 Cortical Fig. 20
B3 Epitelial (carcinoma tímico bien diferenciado) Fig. 21 ,
Fig. 22
C Carcinoma tímico Fig.
Fig. 23
|
A,
AB,
B1 timomas bajo grado
B2,
B3 timomas alto riesgo
C3 carcinoma tímico
Se han correlacionado los hallazgos del TC con la clasificación de WHO.
Los hallazgos más comunes en los timomas de alto grado y en los carcinomas tímicos son:
- Contornos lobulados
- Invasión grasa mediastínica
- Invasión de grandes vasos
Hallazgos asociados con una mayor prevalencia de recurrencia y metástasis:
- Contorno irregular
- Forma oval
- Invasión de la grasa mediastínica y de los grandes vasos
- Siembra pleural
PATOLOGÍA MALIGNA
Carcinoma tímico
El carcinoma tímico representa el 20% de los tumores epiteliales del timo.
Es poco frecuente en adultos y todavía más raro en niños.
La media de edad de los pacientes con carcinoma tímico es de 50 años.
Su comportamiento es más agresivo que el de los timomas invasivos y es más frecuente que presenten metástasis a distancia (50-65%).
Invaden la grasa mediastínica Fig. 24 y estructuras adyacentes por lo que pueden causar síntomas compresivos.
A diferencia de los timomas es raro que causen síndromes paraneoplásicos como miastenia gravis.
Los carcinomas tímicos carecen de cápsula bien definida y sus células epiteliales presentan atipia.
En TC se presenta típicamente como una masa grande y multilobulada que puede contener áreas de hipoatenuación o calcificación y es difícil diferenciarlos de los timomas Fig. 25.
Sin embargo,
la presencia de metástasis a distancia o adenopatías mediastínicas sugieren que se trata de un carcinoma tímico.
El borde lobulado o irregular,
la forma oval,
la invasión de la grasa mediastínica o grandes vasos y la siembra pleural se asocian con mayor frecuencia a recurrencia y metástasis.
En RM presenta alta intensidad de señal tanto en las secuencias potenciadas en T1 como en T2.
La presencia de hemorragia y necrosis producirán una intensidad de señal heterogénea Fig. 26.
El PET-FDG puede ser útil para diferenciar el carcinoma tímico de otras neoplasias tímicas y de la hiperplasia tímica.
Se ha descrito un valor de captación estandarizada (SUV) en los carcinomas tímicos significativamente mayor que en los timomas invasivos y no invasivos.
Linfoma
La afectación del timo por linfomas y leucemias habitualmente ocurre en el contexto de una enfermedad sistémica,
aunque la afectación aislada del timo no es infrecuente.
El linfoma es la causa más frecuente de masas de mediastino anterior en niños y la segunda más frecuente en adultos (media 30 años).
La enfermedad de Hodgkin es la forma más frecuente de linfoma tímico sobre todo el tipo esclerosis nodular.
El linfoma Hodgkin puede manifestarse como una afectación aislada del timo,
de los ganglios linfáticos o una combinación de ambos.
En los pacientes con linfoma Hodgkin tímico,
el timo se encuentra agrandado,
bien delimitado y ocasionalmente rodeado por una cápsula gruesa.
Puede presentarse como una o múltiples masas.
Diferenciar los linfomas tímicos de los timomas únicamente desde el punto de vista de la imagen puede ser difícil.
Sin embargo,
los linfomas tímicos típicamente ocurren en pacientes más jóvenes que los timomas y tienden a ser más agresivos y a responder mejor al tratamiento.
Un crecimiento homogéneo del timo en presencia de adenopatías mediastínicas o hiliares sugiere que se trate de un linfoma.
En el 20% de los pacientes pueden existir cambios quísticos sin o con calcificaciones.
En RM los linfomas tímicos presentan típicamente baja intensidad de señal en T1 y una intensidad de señal variable en T2.
Tras el tratamiento disminuye la intensidad de señal tanto en T1 como en T2 probablemente por la fibrosis.
Tras el tratamiento puede existir un rebote tímico,
en esos casos el timo aparece simétricamente agrandado,
no lobulado,
con contornos lisos y adaptando su forma a las estructuras de vecindad.
Por su parte lo linfomas tímicos recurrentes son generalmente asimétricos y nodulares y muestran una intensidad de señal heterogénea en RM.
Tumor tímico de células germinales
El mediastino anterior es donde se localizan con más frecuencia los tumores de células germinales extragonadales.
Tanto los tumores de células germinales puros como los mixtos se pueden desarrollar en el timo o cerca del mismo Fig. 27.
Más del 80% de los tumores de células germinales son benignos,
el más frecuente es el teratoma benigno.
En adultos,
los tumores de células germinales representan el 1-15% mientras que en niños suponen el 25% de las masas mediastínicas.
El teratoma maduro se suele diagnosticar incidentalmente en estudios de radiología convencionales ya que normalmente son asintomáticos.
Los de gran tamaño pueden producir síntomas compresivos e incluso erosionar el árbol traqueobronquial.
Por el contrario los tumores de células germinales malignos habitualmente son sintomáticos.
En las radiografías de tórax los teratomas se verán como masas grandes,
lobuladas y redondas.
La presencia de dientes,
hueso o calcificaciones es diagnóstica.
En los pacientes con tumores de células germinales malignos puede existir derrame pleural.
En TC los teratomas típicamente aparecen como una combinación de densidad líquido o grasa,
tejidos blandos y calcio. Un nivel líquido-grasa en una masa es diagnóstico del teratoma pero solo se ve en el 10% de los casos.
Los teratomas están habitualmente demarcados por una cápsula que puede presentar un realce anular.
Los teratomas benignos presentan típicamente bordes lisos,
bien definidos y áreas quísticas.
Los teratomas malignos suelen tener un realce capsular grueso,
bordes nodulares y mal definidos con zonas sólidas,
áreas de necrosis o hemorragia y solo el 40% contienen grasa.
La apariencia de los teratomas en RM depende de los componentes de la lesión.
Los que contienen grasa presentarán una alta intensidad de señal en las secuencias potenciadas en T1.
Las áreas quísticas presentan baja intensidad de señal tanto en T1 como en T2.
Carcinoide tímico
El carcinoide tímico es una neoplasia tímica primaria rara.
Ocurre en pacientes de un amplio rango de edad (media 43 años) y tiene predilección por el sexo masculino (3:1).
Un tercio de estos tumores son funcionalmente activos causando alteraciones endocrinológicas como síndrome de Cushing (33-40%) y MEN,
fundamentalmente el tipo 1 (19-25%).
Normalmente se manifiestan como grandes masas mediastínicas anteriores,
a menudo con invasión de estructuras adyacentes y metástasis.
Es frecuente que presenten áreas de necrosis o hemorragia e incluso alguna calcificación fina.
No presentan unas características específicas en TC y pueden ser difíciles de diferenciar de los tumores tímicos epiteliales.
La mayoría son tumores malignos de bajo grado pero tienen un mal pronóstico debido a su alta tasa de recurrencia y metástasis.
Sarcoma tímico
El sarcoma tímico es muy raro por lo que existen muy pocos casos descritos en la literatura y no tienen unas características específicas desde el punto de vista de la imagen.