INTRODUCCION
La histerosalpingografÃa (HSG) es la tÃĐcnica radiolÃģgica que se utiliza para la evaluaciÃģn del Útero y las trompas de Falopio y es utilizada predominantemente en la evaluaciÃģn de la infertilidad.
El principal papel de HSG es en la evaluaciÃģn de las trompas de Falopio.
Otras indicaciones para HSG incluyen la evaluaciÃģn de las mujeres con una historia de abortos espontÃĄneos recurrentes,
la evaluaciÃģn postoperatoria de las mujeres que han sido sometidos a la ligadura de trompas o tÃĐcnicas de esterilizaciÃģn o cirugÃas uterinas.
En nuestra prÃĄctica,
el nÚmero de exÃĄmenes de HSG ha aumentado notablemente en los Últimos aÃąos.
Este incremento se debe probablemente a los avances en la medicina reproductiva,
con mayor ÃĐxito en los procedimientos de fertilizaciÃģn in vitro,
y la tendencia de las mujeres a retrasar sus embarazos,
tambiÃĐn a las nuevas tÃĐcnicas de esterilizaciÃģn (utilizaciÃģn de ESSURE y ADIANA).
Con el aumento de la demanda de HSG,
los radiÃģlogos deben estar familiarizados con esta tÃĐcnica y la interpretaciÃģn de las imÃĄgenes.
TÃCNICA
La HSG consiste en introducir contraste a travÃĐs del orificio cervical externo (OCE) para valorar la cavidad uterina y las trompas de Falopio.
Debe realizarse un breve interrogatorio sobre antecedentes ginecolÃģgicos,
obstÃĐtricos,
infecciones y la fecha de la Última regla (la exploraciÃģn debe realizarse durante los dÃas 7-12 del ciclo menstrual).
Nosotros administramos glucagÃģn IM.
A continuaciÃģn se realiza una radiografÃa simple de pelvis,
posteriormente se coloca la paciente en posiciÃģn ginecolÃģgica,
se realiza una limpieza de los genitales externos con un antisÃĐptico.
Se informa a la paciente de los pasos que seguimos y asà le proporcionamos tranquilidad. Colocamos el espÃĐculo y una vez localizado el OCE,
introducimos el material de cateterizaciÃģn, el que mÃĄs utilizamos es una sonda balÃģn tipo Foley 5F,
cuyo balÃģn intentamos localizar entre el orificio cervical externo (OCE) y el orificio cervical interno (OCI).
En ocasiones,
cuando es difÃcil localizar el OCE,
utilizamos un sistema de vacÃo desechable con una cara que se adapta al cÃĐrvix que contiene una cÃĄnula central,
la cual se introduce en el OCE.
Utilizamos contraste iodado hidrosoluble no iÃģnico con un volumen aproximado de 5-10cc.
Realizamos posteriormente las siguientes proyecciones:
- La primera con escasa repleciÃģn uterina.
- Una segunda con mayor repleciÃģn y opacificaciÃģn de las trompas.
- Tercera y cuarta proyecciones se realizan oblicuas derecha e izquierda.
- Quinta proyecciÃģn anteroposterior con paso de contraste a cavidad peritoneal.
- Sexta postevacuaciÃģn.
Opcionalmente pueden realizarse proyecciones con tracciÃģn,
en Úteros con marcada anteflexiÃģn o retroflexiÃģn.
INDICACIONES
- Esterilidad.
- Infertilidad.
- Abortos de repeticiÃģn.
- ValoraciÃģn de tÃĐcnicas de esterilizaciÃģn (ESSURE,
ADIANA,
ligadura de trompas).
- MÃĄs controvertidas: Estudio de malformaciÃģn uterina,
sangrado uterino anÃģmalo.
CONTRAINDICACIONES
- Embarazo.
- Sangrado uterino activo.
- InfecciÃģn pÃĐlvica activa.
COMPLICACIONES
- Dolor: es la mÃĄs frecuente,
lo mÃĄs habitual es que sea moderado y no necesita tratamiento.
Suele estar en relaciÃģn con distensiÃģn uterina u obstrucciÃģn tubÃĄrica.
- En general la introducciÃģn de contraste al sistema linfÃĄtico o vascular no es clÃnicamente significativo y no es peligroso.
- La infecciÃģn es poco frecuente pero grave.
Para reducir su incidencia se administra antibioterapia de forma profilÃĄctica en pacientes de alto riesgo,
por ejemplo: dilataciones tubÃĄricas,
adherencias pÃĐlvicas o historia previa de EPI (enfermedad inflamatoria pÃĐlvica).
- Las reacciones a los medios de contraste son muy raras.
ANOMALIAS CONGÃNITAS DE LA FORMA DEL ÃTERO.
Las anomalÃas congÃĐnitas de la forma del Útero se deben a la fusiÃģn anormal de los conducto mÞllerianos durante una edad temprana (6-12 semanas) de gestaciÃģn.
Un Útero UNICORNE Fig. 1 resulta si uno de los conductos mÞllerianos no se forma correctamente.
Si los conductos mÞllerianos no se fusionan por completo,
darÃa como resultado un Útero BICORNE Fig. 2.
En todos los Úteros bicornes se demostrarÃĄ una hendidura en el contorno exterior del fundus uterino.
El grado de la fusiÃģn de los conductos mÞllerianos puede variar de una mÃnima uniÃģn a casi completa.
Cuando los dos conductos se fusionan,
pero hay una resorciÃģn incompleta del tabique intermedio,
el resultado es un Útero SEPTO Fig. 3
La longitud del septo puede variar dependiendo del grado de resorciÃģn del tabique (completa vs parcial),
similar a la anomalÃa del Útero bicorne.
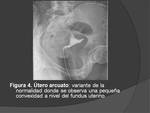
Una forma de Útero,
ARCUATO Fig. 4,
es considerado por algunos como una forma leve de Útero septo,
en el que hay una convexidad suavemente marcada del fundus uterino en la cavidad uterina.
A diferencia de la deformidad en Útero bicorne,
la deformidad de Útero septado y arcuato tienen un contorno uterino exterior normal.
La visualizaciÃģn Ãģptima del contorno exterior es importante en la diferenciaciÃģn entre estas diversas anomalÃas.
Por tal motivo la RM se ha convertido en la modalidad de imagen preferida en lugar de HSG.
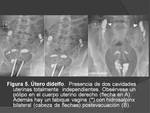
El Útero DIDELFO Fig. 5 es el resultado de la falta de fusiÃģn de los conductos mÞllerianos,
resultando dos cavidades uterinas independientes,
con dos cuellos que se fusionan en el segmento inferior uterino y se suelen asociar a un tabique vaginal.
Para realizar la HSG se deben canalizar los dos OCE.
En ocasiones podemos observar un Útero de morfologÃa INFANTIL,
de pequeÃąo tamaÃąo en forma de T,
con una proporciÃģn de 1:1 entre el cuerpo uterino y el cÃĐrvix,
mientras que en el Útero de proporciones adultas la relaciÃģn es de 2:1 Fig. 6
DEFECTOS DE REPLECION LUMINALES
Los defectos de repleciÃģn son hallazgos comunes en la HSG.
Se debe tener cuidado a la hora de purgar el catÃĐter con material de contraste para evitar la inyecciÃģn de BURBUJAS DE AIRE.
Las burbujas de aire se manifiestan como radiolucencias bien circunscritas que se acumulan en la porciÃģn no declive del Útero.
A menudo son mÃģviles o transitorias cuando son expulsadas a travÃĐs de las trompas de Falopio.
Este hecho puede ayudar a diferenciar las burbujas de aire de defectos de repleciÃģn fijos.
A pesar de los mejores esfuerzos,
las burbujas de aire se ven ocasionalmente.
Los PLIEGUES UTERINOS son variantes normales que a veces son vistos en la HSG Fig. 7 .
Se cree que son causados por un repliegue de la cara interna del miometrio en el Útero poco distendido.
Los pliegues uterinos son paralelos al eje largo del Útero y pueden extenderse hasta los cuernos uterinos.
Las SINEQUIAS son adherencias que resultan de cicatrizaciÃģn,
mÃĄs comÚnmente secundarias a legrado endometrial traumÃĄtico.
Las infecciones tambiÃĐn pueden resultar en la formaciÃģn de sinequias.
Las sinequias se manifiestan como defectos de repleciÃģn irregulares mÃĄs comÚnmente lineales,
dependientes de las paredes del Útero Fig. 8.
Cuando existen mÚltiple sinequias asociadas a infertilidad se conoce como sÃndrome de Asherman.
Fig. 9.
Los PÃLIPOS ENDOMETRIALES (visto la fig 4) son sobrecrecimiento focal del endometrio.
Por lo general,
se manifiestan como defectos de repleciÃģn bien definidos y se ven mejor durante la etapa temprana de llenado.
Los pÃģlipos pequeÃąos pueden quedar ocultos cuando el contraste llena completamente la cavidad uterina y pueden ser indistinguibles de un pequeÃąo mioma submucoso.
ANOMALIAS DEL CONTORNO UTERINO
Los LEIOMIOMAS son tumores benignos de la musculatura lisa del Útero.
Pueden ser subserosos,
intramurales o submucosos.
Los leiomiomas se manifiestan como defectos de repleciÃģn bien definidos en HSG y pueden tener una apariencia variada,
dependiendo de su tamaÃąo y su ubicaciÃģn dentro del Útero Fig. 10 Los miomas submucosos se pueden ver en la HSG y los grandes miomas pueden distorsionar el tamaÃąo y la forma de la cavidad uterina.
La ADENOMIOSIS es una condiciÃģn en la cual el endometrio se extiende en el miometrio y puede ser difusa o focal.
Puede verse en una HSG,
si los nidos de tejido endometrial se conectan a la cavidad uterina.
En general la adenomiosis se ve como divertÃculos pequeÃąos que se extienden hacia el miometrio Fig. 11 .
Se manifiesta clÃnicamente como dolor pÃĐlvico o sangrado anormal y es mÃĄs comÚnmente detectado con la RM o la ecografÃa,
siendo un hallazgo incidental en HSG.
TROMPAS DE FALOPIO
Las trompas de Falopio sirven como conducto para que el Ãģvulo viaje desde el ovario hasta el Útero.
Tienen de 10-12 cm de longitud y discurren a lo largo de la cara superior del ligamento ancho.
Cada trompa se puede dividir en tres segmentos radiogrÃĄficamente diferentes.
El intersticial o cornual es el segmento corto que atraviesa la pared muscular del Útero.
La porciÃģn Ãstmica es el trayecto mÃĄs largo de los tres segmentos y es el segmento estrecho comprendido entre la porciÃģn intersticial y ampular.
La porciÃģn ampular es una regiÃģn amplia cercana al ovario.
Las fimbrias en el extremo distal se disponen en forma de embudo y por lo general no son vistas en la HSG.
La HSG es el mejor mÃĐtodo para visualizar y evaluar las trompas de Falopio.
Se representan como finas lÃneas que se ensanchan en la porciÃģn ampular.
Las anomalÃas tubÃĄricas vistas en HSG pueden ser:
La SALPINGITIS ÃSTMICA NODOSA es de origen desconocido,
estÃĄ asociada con la infertilidad,
EPI,
y en ocasiones,
a embarazo ectÃģpico.
Se manifiesta como pequeÃąas protrusiones o divertÃculos en la porciÃģn Ãstmica de la trompa y puede afectar a una o ambas trompas Fig. 12 .
En la HSG,
el ESPASMO de la trompa no se puede distinguir de una oclusiÃģn tubÃĄrica,
por lo que se administra un agente espasmolÃtico como el glucagÃģn que puede relajar el mÚsculo uterino y permitir la adecuada opacificaciÃģn de la trompa y ayudarnos asÃ,
a diferenciar entre una oclusiÃģn y un espasmo de la porciÃģn intersticial.
La EPI (enfermedad pÃĐlvica inflamatoria) es la causa mÃĄs comÚn de oclusiÃģn tubÃĄrica que lleva a la infertilidad.
Aunque la infecciÃģn pÃĐlvica activa es una contraindicaciÃģn para la HSG,
las secuelas de los episodios anteriores se pueden ver en la HSG.
La OCLUSIÃN TUBÃRICA se manifiesta como un corte abrupto del material de contraste con la consiguiente falta de opacificaciÃģn de las trompas distalmente,
puede ser unilateral o bilateral,
y puede afectar a cualquier porciÃģn tubÃĄrica.
Si el bloqueo estÃĄ en la porciÃģn ampular,
la trompa se puede dilatar,
formando un HIDROSALPINX Fig. 13.
Otra secuela de la EPI es la cicatrizaciÃģn en la cavidad peritoneal de los tejidos que rodean la trompa.
Las adherencias peritubÃĄricas evitan que el material de contraste fluya libremente alrededor de las asas intestinales y mÃĄs comÚnmente se manifiestan como loculaciÃģn del material de contraste en torno a la porciÃģn ampular de la trompa.
Constituyendo asà lo denominado SÃNDROME ADHERENCIAL. Fig. 14.
La HSG tambiÃĐn se realiza para la evaluaciÃģn de mÃĐtodos de esterilizaciÃģn tales como la LIGADURA DE TROMPAS en la que se debe documentar una oclusiÃģn tubÃĄrica que se verÃa como una terminaciÃģn abrupta de la trompa en el sitio quirÚrgico.
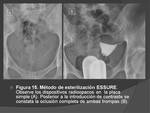
Un nuevo mÃĐtodo de esterilizaciÃģn llamado ESSURE ,
se trata de un dispositivo de oclusiÃģn irreversible.
Este dispositivo se coloca en cada trompa mediante histeroscopia,
evitando asà la laparoscopia.
El microinsert induce la formaciÃģn de tejido cicatricial alrededor de sà mismo despuÃĐs de unos meses.
En ese momento,
HSG es generalmente llevada a cabo para evaluar la presencia de oclusiÃģn tubÃĄrica Fig. 15 .
En el mÃĐtodo de implantaciÃģn de la matriz ADIANA (silicona) Fig. 16 ,
deben tenerse en cuenta varios aspectos:
- No debe realizarse la HSG antes de 3 meses tras la implantaciÃģn del la matriz.
- La HSG debe realizarse a baja presiÃģn para confirmar la oclusiÃģn,
el uso de una fuerza excesiva podrÃa alterar la matriz implantada.
- Normalmente la matriz queda situada aproximadamente a una profundidad de 10 mm en la porciÃģn intramural de las trompas.
- El estudio no se considera terminado hasta la observaciÃģn de la oclusiÃģn con un llenado tubÃĄrico proximal.