INTRODUCCIÓN
La colitis isquémica es una patología con una elevada incidencia en mayores de 50 años,
siendo la patología isquémica más frecuente del tracto gastrointestinal (70% de los casos) y la segunda causa más frecuente de sangrado digestivo bajo.
Su frecuencia real es desconocida y probablemente infraestimada ya que muchos pacientes presentan una clínica leve y transitoria y no solicitan atención médica; a veces por el contrario se confunden con otras causas de abdomen agudo y/o de sangrado digestivo.
La mayor parte de las colitis isquémicas tienen un buen pronóstico,
son autolimitadas y tienen una buena respuesta al tratamiento conservador ya que la isquemia afecta únicamente a las capas internas (mucosa y submucosa).
Sin embargo también existen formas graves,
con una alta tasa de mortalidad,
en la que existe afectación transmural,
con el consiguiente riesgo de perforación y la peritonitis.
Estas formas son menos frecuentes pero precisarán un tratamiento quirúrgico precoz.
Es aquí donde el diagnóstico radiológico y particularmente la tomografía computerizada multidetector (TCMD) cobran una especial relevancia en el manejo terapéutico del enfermo ya que éste será radicalmente distinto en función de si existen signos de afectación transmural o no.
En esta presentación electrónica revisamos la capacidad de la TCMD para diferenciar los casos de necrosis transmural de las formas leves,
y mediante la revisión de los casos diagnosticados anatomopatológicamente en la sección de Urgencias de nuestro centro entre los años 2006 -2011 (un total de 73 casos) analizamos los signos radiológicos en la TCMD que pueden ayudar a diferenciarlas.
A través de estos casos correlacionamos los hallazgos radiológicos e histológicos con la correspondiente explicación de la fisiopatología subyacente,
lo cual creemos que ayuda a la comprensión de los hallazgos radiológicos y a un mejor diagnóstico.
CONCEPTO,
ETIOLOGÍA Y CARACTERÍSTICAS DE LAS COLITIS ISQUÉMICAS
EL CONCEPTO de colitis isquémica a la afectación isquémica del colon,
que usualmente es de causa no oclusiva (secundaria a una disminución del flujo sanguíneo).
Cuando esta disminución del flujo produce también isquemia aguda del intestino delgado de forma concomitante se prefiere llamar globalmente al proceso isquemia mesentérica aguda no oclusiva.
También existe la colitis isquémica oclusiva arterial y venosa pero generalmente no se presenta aislada sino que se acompaña de isquemia de intestino delgado y es mucho menos frecuente; esto es al contrario que en el intestino delgado (donde el 80% de los casos son oclusivas y sólo el 20% de los casos son isquemias no oclusivas).
La razón por la que la isquemia no oclusiva es mucho más frecuente en el colon,
que además de presentar fenómenos isquémicos más frecuentes son menos graves que el intestino delgado,
se encuentra en la disposición de su vascularización.
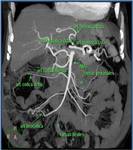
El colon recibe su vascularización de la arteria mesentérica superior,
Fig. 1 (a través de sus ramas ileocólicas,
cólica derecha y cólica media),
de la mesentérica inferior,
Fig. 2 (a partir de las ramas cólica izquierda,
ramas sigmoideas),
mientras que el recto recibe su vascularización de la arteria mesentérica inferior (rama hemorroidal superior) y de la arteria iliaca interna (arterias hemorroidales media e inferior).
Estas ramas arteriales dan origen a varias ramas menores que forma arcos anastomóticos cortos con las ramas vecinas,
a partir de las que se originan los vasos rectos.
Los vasos rectos a su vez proporcionan la microvascularización de la pared colónica,
que a diferencia de la del intestino delgado está menos desarrollada dada su menor función absortiva,
debiendo además nutrir a una pared más gruesa que la del intestino delgado.
Es por esta menor densidad de la microvascularización por lo que posiblemente el colon es más sensible que el intestino delgado a la disminución del flujo esplácnico.
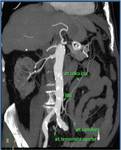
Además de forma fisiológica existen colaterales entre ramas de los distintos sistema arteriales,
Fig. 3 ; así las arterias mesentérica superior e inferior se encuentran conectadas mediante una gran arcada anastomótica periférica y paralela al marco cólico que conecta las ramas cólicas de ambas arterias (arteria marginal de Drummond) y mediante una arcada más central que anastomosa las arterias cólica media con la cólica izquierda (arcada de Riolano).
También existe una conexión entre la A.
mesentérica inferior y la iliaca interna mediante la arcada hemorroidal.
En estas zonas de transición entre los sistemas arteriales un escaso desarrollo de las arcadas anteriormente mencionadas puede dar lugar a la existencia de “territorios frontera” con mayor susceptibilidad a la disminución del flujo vascular y por tanto mayor frecuencia de colitis isquémica en estas localizaciones que en el resto del marco cólico.
Estas zonas se conocen como “punto de Griffith”,
en la flexura esplénica (transición del territorio de la AMS y AMI),
y “punto de Sudek” (transición entre el territorio de la AMI y la arteria iliaca interna),
en la unión rectosigmoidea.
LAS CAUSAS de las colitis isquémicas se pueden dividir en dos grandes grupos,
no oclusivas (las más frecuentes con diferencia) y oclusivas.
Las causas no oclusivas incluyen cualquier causa de disminución del flujo esplácnico como los estados de hipoperfusión sistémica/ shock (cardiogénico,
hipovolémico por hemorragia o deshidratación,
y séptico) que producen vasoconstricción esplácnica como mecanismo de compensación y de protección de órganos como el corazón o el cerebro.
Esta vasoconstricción esplácnica se agrava frecuentemente como resultado de los fármacos vasoactivos utilizados en la reanimación y soporte hemodinámico.
Así esta patología es frecuente en pacientes con grandes pérdidas hemáticas (heridas por arma blanca,
politraumatizados,
rotura de aneurisma aórtico y otras figs.
Fig. 21 Fig. 22 Fig. 23 ),
con insuficiencia cardiaca aguda,
deshidratación importante (corredores de maratón),
situaciones de depleción de volumen transitorias (cirugía cardiaca o pacientes en hemodiálisis) y sépsis .
En presencia de estos factores desencadenantes la colitis isquémica será más probable cuanto mayor sea la edad de los individuos o cuando existan factores de riesgo cardiovascular (DM o HTA) capaces de dañar la microvasculatura de la pared colónica,
existiendo menor capacidad de adaptación a situaciones de bajo flujo.
Así mismo existen casos en los que no se identifica la causa (idiopáticos),
que probablemente sean debido a episodios inadvertidos y transitorios de hipoperfusión colónica en pacientes mayores con alteración de la microvascularización.
Las causas oclusivas,
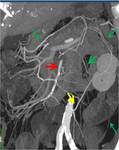
menos frecuentes, pueden ser debidas a oclusión arterial (cardioembólica o por vasculitis, Fig. 8 ),
venosa (en el contexto de estados de hipercogulabilidad) o de compresión vascular por dilatación intraluminal importante en las obstrucciones, Fig. 9 (colapso de la microcirculación) o compresión extrínsecas por masas.
LOCALIZACIÓN DE LA AFECTACIÓN en las colitis isquémicas es variable pudiendo afectar a la totalidad del colon (pancolitis,
Fig. 10 ) o a un segmento del colon no relacionado claramente con un territorio vascular.
El segmento más frecuentemente afectado es el que incluye todo el colon descendente hasta el sigma (50- 75% casos),
siendo menos frecuente la afectación aislada del sigma (10%).
Este segmento colon descendente- sigma es el más frecuentemente afectado en pacientes mayores.
El colon derecho se afecta principalmente en pacientes jóvenes politraumatizados con hipovolemia marcada,
en pacientes en hemodiálisis,
en corredores de maratón y en pacientes con una hipoperfusión sistémica importante,
existiendo usualmente isquemia asociada de otros segmentos del colon y/o del intestino delgado.
La afectación preferente del colon derecho en este tipo de pacientes podría ser debida a la mayor tendencia al vasoespasmo en esta localización en situaciones de depleción de volumen importantes frente a la mayor afectación por aterosclerosis de la microvascularización del colon izquierdo.
El recto no suele afectarse normalmente en las colitis isquémica debido a su excelente vascularización por las arterias hemorroidales aunque su afectación no excluye el diagnóstico (3% de los casos), Fig. 10
En las isquemias oclusivas sí existe una afectación coincidente con un territorio vascular.
EL DIAGNÓSTICO DE LA COLITIS ISQUÉMICA
El diagnóstico de la colitis isquémica se basa en la clínica,
pruebas de imagen (ecografía y TCMD,
y menos utilizado en la actualidad el enema opaco),
colonoscopia y anatomía patológica.
El diagnóstico clínico de sospecha se realiza ante un paciente anciano y con factores de riesgo cardiovascular o con el antecedente reciente de un estado de hipoperfusión sistémica.
En este contexto la presencia de dolor abdominal (de localización variable dependiendo del tramo colónico afectado,
siendo lo más frecuente la fosa iliaca izquierda por la afectación del colon izquierdo) y hemorragia digestiva baja (usualmente leve) sugieren el diagnóstico.
Estos síntomas pueden acompañarse de leucocitosis,
acidosis metabólica y signos de peritonismo en los casos graves.
Las pruebas complementarias que confirman la sospecha clínica y orientan hacia el diagnóstico son la ecografía,
la TC y la colonoscopia.
Ninguna de ellas es completamente específica por sí sola ya que los hallazgos de imagen en una colitis infecciosa o inflamatoria pueden ser muy similares a los de la colitis isquémica por lo que se necesita un contexto clínico compatible para sugerir el diagnóstico.
No sólo eso,
a veces las alteraciones pueden ser sutiles y pasar desapercibidas si no se tiene un cierto grado de sospecha y se evalúa con detenimiento el colon.
En ecografía el signo principal es el engrosamiento de la pared colónica a expensas fundamentalmente de la capa submucosa,
que aparece aumentada de ecogenicidad.
En los casos de isquemia transmural podría observarse una pérdida del patrón de capas.
Se ha descrito también que existe una disminución de la vascularización en el estudio Doppler color,
hallazgo que podría servir para diferenciarlos de las colitis inflamatorias e infecciosas,
donde la vascularización está aumentada.
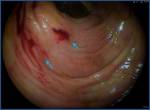
En la colonoscopia encontraremos una mucosa edematosa e hiperémica,
con un contorno seudonodular,
con úlceras longitudinales en la mucosa y membranas desprendidas intraluminales,
Fig. 4 Fig. 5 .Como hemos dicho antes,
estos hallazgos endoscópicos no son tampoco específicos,
pudiendo encontrarse signos parecidos en la colitis pseudomembranosa o en algunas colitis infecciosas e inflamatorias.
La gran ventaja de la colonoscopia frente al resto de las pruebas complementarias es por tanto la posibilidad de obtener muestras para el análisis antomopatológico.
Sin embargo es una prueba que tiene sus limitaciones ya que la biopsia obtenida sólo incluye la mucosa y parte de la submucosa,
no pudiendo evaluar si existe o no afectación transmural.
Además es una prueba invasiva que presenta riesgo de perforación por aumento de la presión intraluminal en los casos de colitis isquémica severa.
Por ello el papel de la TC y la clínica son fundamentales ya que permitirán seleccionar a qué pacientes se les realizará endoscopia y a cuáles se les realizará cirugía.
HALLAZGOS HISTOLÓGICOS Y CLASIFICACIÓN DE LAS COLITIS ISQUÉMICAS
Desde el punto de vista histológico la isquemia del colon se clasifica en tres grados,
de menor a mayor afectación isquémica de la pared.
1- Infarto mucoso
2- Infarto de la mucosa y de la submucosa
3- Infarto transmural: Afectación de mucosa,
submucosa y muscular propia hasta la serosa.
El grado depende de la gravedad y el tiempo de evolución de la isquemia,
empezando la afectación en la mucosa debido a que por su mayor metabolismo recibe la mayor parte de la sangre que llega a la pared intestinal.
Por tanto es la capa más vulnerable y la que primero se afecta y necrosa cuando existe una colitis isquémica.
La afectación de la mucosa y/ o de la submucosa (necrosis superficial),
Fig. 6,
es potencialmente reversible si se resuelve la causa de la isquemia debido a la gran capacidad regenerativa de éstas y puede curar sin secuelas o a veces con fibrosis y estenosis del segmento afectado.
Por el contrario si la isquemia es suficientemente intensa y continúa en el tiempo,
se producirá también la afectación de todo el espesor de la capa muscular propia hasta la serosa (necrosis transmural),
Fig. 7 y provocará irreversiblemente la pérdida de viabilidad de la pared intestinal,
invasión por las bacterias intestinales,
perforación,
peritonitis y fallo multiorgánico si no se reseca el intestino no viable.
HALLAZGOS EN TC: HALLAZGOS QUE SUGIEREN AFECTACIÓN TRANSMURAL
Como se ha comentado antes,
los hallazgos en la TC no son específicos y se necesita un contexto clínico adecuado para hacer el diagnóstico de presunción.
Sin embargo debido a su resolución temporoespacial,
amplia cobertura y capacidad de realizar reconstrucciones multiplanares y MIP es una herramienta diagnóstica muy útil en los departamentos de urgencias.
De esta forma nos permite descartar otras causas de abdomen agudo,
valorar si existe oclusión vascular y/o afectación del intestino delgado y evaluar el estado de la pared colónica (grosor,
grado de captación y neumatosis).
Nosotros hemos evaluado en un total de 73 pacientes con colitis isquémica confirmada por anatomía patológica los siguientes signos:
Grosor y captación de la pared,
grado de dilatación de la luz del colon,
afectación de la grasa pericolónica,
existencia de ascitis,
defectos de repleción en los vasos mesentéricos,
presencia de neumatosis o gas porto- mesentérico y la existencia de neumoperitoneo.
Como en la mayoría de los artículos sobre colitis isquémica nosotros también hemos encontrado que el aspecto de la colitis isquémica en la TC es variable.
Así Balthazar et al describen 3 patrones de presentación en la TC:
1- Wet colitis: Engrosamiento parietal con edema de la submucosa,
realce mucoso,
afectación de la grasa y contornos del colon mal definidos ("shaggy"). Fig. 16
2- Dry colitis: Engrosamiento de la pared con captación homogénea de contraste y bordes bien delimitados. Fig. 15
3- Colitis con neumatosis parietal.
Ninguno de los patrones se correlaciona de forma adecuada con la presencia de necrosis transmural ni con el pronóstico,
excepto la presencia de neumatosis,
que es un signo de mal pronóstico y que sí que indicaría necrosis transmural.
Por su parte Romano et al describe 3 tipos de patrones radiológicos que se correlacionan bien con las grados/ estadios anatomopatológicos de la isquemia mesentérica mencionados anteriormente y por tanto con el pronóstico.
En nuestro estudio nosotros hemos obtenido hallazgos similares en los que nos centramos y que se pueden resumir en:
1- En una primera fase el colon presenta un engrosamiento de su pared con un edema marcado de la submucosa e hiperdensidad de la mucosa (probablemente por aumento de la permeabilidad y mayor captación de contraste o por fenómenos de hemorragia).
Estos hallazgos dan una imagen muy llamativa y característica que se ha descrito como "Little Rose" (figs.
Fig. 11 Fig. 12 ).
Esto se puede acompañar a veces de aumento de densidad de la grasa pericólica,
márgenes mal definidos (“shaggy”) de la pared del colon y una pequeña cantidad de ascitis.
Este aspecto del colon es lo que Balthazar denominó “Wet colitis”.
2- Si no existe reperfusión y la isquemia progresa lo que se ve es un engrosamiento concéntrico una captación de contraste homogénea en toda la pared con un contorno externo de ésta bien definido.
Este aspecto ha sido definido por Balthazar como “Dry colitis”.
En nuestra experiencia este engrosamiento parietal homogéneo presenta unos bordes hacia la luz pseudonodulares,
lo cual podría traducir la presencia de hemorragia en la submucosa,
siendo similar al signo clásico de “thumbprinting” ( Fig. 13 Fig. 14 Fig. 19 ) descrito en los enemas opacos.
En esta fase también estarían incluidos los hallazgos producidos cuando existe reperfusión,
en la que existen signos similares a la primera fase pero con mayor edema de la submucosa que en ésta ( Fig. 16 ).
Además existe hiperdensidad de la mucosa y submucosa por hemorragia ( Fig. 23 ) o por aumento de la permeabilidad de una barrera capilar dañada por la isquemia.
3- En esta fase la isquemia ha sido suficientemente intensa o ha progresado durante un tiempo suficiente para producir una necrosis transmural (figs.
Fig. 23 Fig. 24 Fig. 25 Fig. 26 ).
Los hallazgos de la TC descritos por S.
Romano et al son una disminución de captación de contraste de la pared y en ocasiones neumatosis o gas portomesentérico.
Por nuestra experiencia nosotros añadiríamos que es relativamente frecuente encontrar una pared fina (aproximadamente en la mitad de los casos muy poco frecuente en las primeras fases) que se explicaría por la necrosis de varias de las capas con descamación de éstas quedando una “pared fina como el papel de fumar”.
De hecho en ocasiones se pueden observar en los casos de isquemia avanzada,
imágenes de pseudoestratificación y finas membranas que dependen de la pared antideclive y que sugerimos que podrían corresponder a parte de la pared necrosada y desprendida ( Fig. 22 Fig. 24 ).
Además y de acuerdo con las observaciones de otros autores hemos encontrado que el colon suele estar dilatado con gas y/ o un patrón de miga de pan en su interior.
Este signo puede explicarse por la pérdida de tono del colon infartado,
siendo poco frecuente encontrar el colon dilatado en las primeras fases ya que la lesión isquémica suele producir un colapso del colon.
Creemos que estos signos son importantes ya que a veces la hipocaptación es difícil de valorar en paredes finas y no en todos los casos de isquemia transmural existe neumatosis (en nuestro estudio la presentaron un 37%); aun más también puede existir neumatosis en pacientes sin isquemia transmural ( Fig. 27 ).
Por tanto ante la sospecha clínica o la presencia de los factores de riesgo típicos habría que sospechar una colitis isquémica grave ante un colon dilatado sin causa aparente a pesar de que no exista engrosamiento parietal,
el hallazgo más típico y familiar para el radiólogo de las colitis isquémicas.
Finalmente también podría ser un dato a favor de afectación transmural la existencia de una ascitis franca (en nuestra experiencia un 20% de los casos de isquemia transmural la presentaban siendo muy infrecuente en la necrosis limitada a la mucosa).
CONCLUSIONES:
- La colitis isquémica es una patología frecuente en pacientes de edad avanzada siendo sus manifestaciones radiológicas con frecuencia poco específicas y variables.
- La TCMD es una herramienta muy útil ya que puede ayudar a discriminar la presencia o no de necrosis mural,
con las implicaciones terapéuticas y de pronóstico que este hecho conlleva.
- Finalmente es muy importante tener en cuenta el contexto clínico para realizar un diagnóstico adecuado y no pasar por alto o confundir alteraciones sutiles (hipocapatación,
dilatación colónica…),
hecho que es más frecuente precisamente en las formas de isquemia transmural que no presentan neumatosis o gas portomesentérico.
BIBLIOGRAFÍA:
- Romano S,
Romano L,
Grassi R.
Multidetector row computed tomography findings from ischemia to infarction of the large bowel.
Eur J Radiol 2007 Mar;61(3):433-41.
- Balthazar EJ,
Yen BC,
Gordon RB.
Ischemic colitis: CT evaluation of 54 cases.
Radiology 1999 May;211(2):381-8.
- Macari M,
Balthazar EJ.
CT of bowel wall thickening: significance and pitfalls of interpretation.
AJR Am J Roentgenol 2001 May;176(5):1105-16.
- Macari M,
Balthazar EJ,
Megibow AJ.
The accordion sign at CT: a nonspecific finding in patients with colonic edema.
Radiology 1999 Jun;211(3):743-6.
- Romano S,
Niola R,
Maglione F,
Romano L.
Small bowel vascular disorders from arterial etiology and impaired venous drainage.
Radiol Clin North Am 2008 Sep;46(5):891-908,
vi.
- Taourel P,
Aufort S,
Merigeaud S,
Doyon FC,
Hoquet MD,
Delabrousse E.
Imaging of ischemic colitis.
Radiol Clin North Am 2008 Sep;46(5):909-24,
vi.
- Thoeni RF,
Cello JP.
CT imaging of colitis.
Radiology 2006 Sep;240(3):623-38.