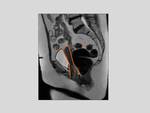
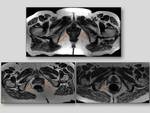
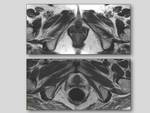
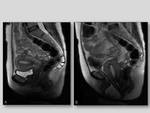
El suelo pelviano es una región anatómica compleja constituída por múltiples estructuras como la pelvis ósea,
la fascia endopélvica,
ligamentos y músculos que dan soporte a los órganos de la pelvis.
De manera académica la pelvis se divide en tres compartimentos.
Fig. 1.
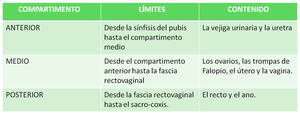
Table 1
La insuficiencia del suelo pelviano es una entidad cada vez mas prevalente en nuestra población.
En la actualidad,
aproximadamente el 50% de las mujeres mayores de 50 años tienen algún grado de debilidad del suelo pelviano y el 16% presentan sintomatología,
de las cuales el 10% se somete a cirugía con un porcentaje de recurrencia del 10-30%.
El diagnóstico es fundamentalmente clínico,
basado en la sintomatología (dolor y presión en hipogastrio,
incontinencia urinaria y fecal,
estreñimiento y retención de orina) y en la exploración física.
Las pruebas radiológicas nos sirven para confirmar el diagnóstico,
evaluar la extensión y la planificación quirúrgica.
Dentro de las técnicas de imagen convencionales destacan la cistografía miccional,
la ecografía y la defecografía,
pero en la actualidad están siendo complementadas por la RM del suelo pelviano.
Ventajas,
limitaciones e indicaciones de la RM del suelo pelviano.
Entre las ventajas de la RM del suelo pelviano destaca su capacidad para obtener imágenes dinámicas y con gran detalle anatómico de toda la pelvis en múltiples planos,
estableciendo relaciones entre sus estructuras anatómicas.
Además es una técnica que no emite radiaciones ionizantes y en este caso no es necesario el uso de contraste oral ni intravenoso.
Entre sus limitaciones,
además de las propias de la técnica (pacientes portadores de dispositivos no compatibles o claustrofobia),
se trata de una prueba realizada en decúbito supino,
en una posición no fisiológica,
menos accesible y más cara.
Sus indicaciones son esencialmente casos de insuficiencia compleja y ante el fracaso de una cirugía previa.
El protocolo de RM para el estudio del suelo pelviano utilizado en nuestro hospital es el siguiente:
- La paciente debe tener la vejiga moderadamente replecionada pero sin sentirse incómoda.
Es importante explicar la maniobra de Valsalva y hacer una prueba.
Bajo la paciente se coloca un empapador y se le explica que no pasa nada si se le escapa la orina o heces.
- La exploración se realiza con la paciente en decúbito supino,
con antena multicanal de superficie centrada en la pelvis.
- En primer lugar se realizan secuencias FSE potenciadas en T2 sin saturación de la grasa en planos axial y coronal. En el plano coronal se debe incluir desde el sacro hasta la sínfisis del pubis,
mientras que en el plano axial se debe incluir desde promontorio del sacro hasta el canal anal.
- A continuación se realizan secuencias rápidas SS-FSE potenciadas en T2 en planos sagital y coronal,
en reposo y durante la realización de las maniobras de Valsalva.
Es importante verificar que la maniobra de Valsalva realizada sea suficiente para la adecuada interpretación del estudio.
Interpretación de la RM.
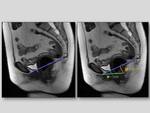
En el plano sagital:
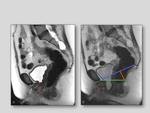
- Línea pubococcígea: se traza desde el borde inferior del pubis hasta la última articulación coccígea.
El descenso de las estructuras pelvianas bajo esta línea de referencia determina la existencia de prolapso visceral.
- Línea H: se traza desde el borde inferior del pubis a la pared posterior del recto,
en la unión anorrectal.
Indica la longitud del hiato urogenital.
Es normal hasta 5cm.
- Línea M: es una línea perpendicular a la línea pubococcígea trazada desde el extremo distal de la línea H.
Indica el descenso del hiato urogenital. Es normal hasta 2cm.
Fig. 2
Estas líneas de referencia son valoradas en las imágenes sagitales SS FSE T2 en reposo y durante la maniobra de Valsalva.
- Ángulo del plano del elevador: medida del ángulo entre el plano del elevador y la vertical.
Fig. 3
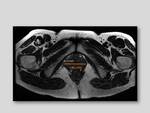
En el plano axial:
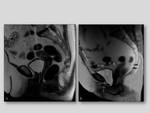
- Diámetro transverso del hiato urogenital: es la distancia entre los músculos puborrectales,
valorado a la altura de la sínfisis del pubis.
Es normal hasta 4,5 cm.
Fig. 4
- Distancia de la uretra a la sínfisis del pubis y valoración de los ligamentos periuretrales.
- La vagina tiene que conservar su forma de “H”.
- Examen detallado de los músculos puborrectales: intensidad de señal,
espesor...
ante la existencia de probables adelgazamientos e incluso roturas. Fig. 5
En el plano coronal:
- Valoración del comportamiento dinámico del músculo elevador del ano.
- Estudio de posible rectocele lateral.
Patología
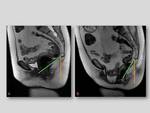
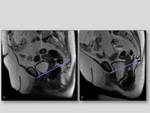
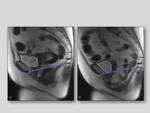
Cistocele:
Es el descenso anormal de la vejiga por debajo de la línea pubococcígea,
en reposo o durante el esfuerzo.
- Descenso de más de 1cm por debajo de la línea pubococcígea.
Además se asocia con un abombamiento de la vejiga sobre la pared anterior de la vagina y con una angulación anómala de la unión uretrovesical (hipermotilidad uretral) que dificulta la micción ocasionando incontinencia o retención.
Fig. 6
Hipermotilidad uretral:
Se define como una horizontalización del eje uretral,
secundario al aumento de presión intraabdominal que tiene lugar en durante las maniobras de Valsalva.
Con frecuencia se asocia con el cistocele.
La uretra normal presenta una posición vertical en las imágenes obtenidas en reposo.
Con el aumento de presión intraabdominal la uretra se horizontaliza,
por lo que el ángulo uretrovesical aumenta.
Los hallazgos diagnósticos de hipermotilidad uretral son:
- Aumento de volumen del espacio de Retzius o retropúbico.
- Ángulo uretrovesical anterior mayor de 30°.
- Ángulo uretrovesical posterior mayor de 115°.
Fig. 7
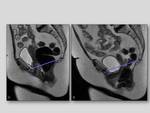
Prolapso uterino y de la cúpula vaginal (colpocele):
Consiste en el descenso y eversión de la vagina.
En la RM se observa un aumento de las líneas M y H y descenso de la vagina e incluso del útero 1cm por debajo de la línea pubococcígea.
Fig. 8
En los planos axiales la vagina pierde su forma de “H”.
Fig. 9
Cuando el prolapso es de larga evolución la vagina se acorta y sus paredes aparecen engrosadas.
Enterocele:
Es el descenso anormal de asas de intestino delgado por debajo de la línea pubococcígea.
La mayoría son posteriores y se localizan en el punto mas profundo de la cavidad abdominal normal,
el fondo de saco de Douglas,
que aparece ensanchado.
Suele acompañarse de descenso de la grasa del fondo de saco de Douglas (elitrocele,
douglascele o peritoneocele).
En ocasiones puede haber descenso del colon sigmoide (sigmoidocele).
Fig. 10
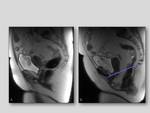
Rectocele:
Es el descenso con desplazamiento,
normalmente anterior,
del recto.
Se objetiva,
además del descenso de la unión anorrectal por debajo de la línea pubococcígea,
un abultamiento sobre la pared posterior de la vagina,
más acusado durante el esfuerzo.
Menos frecuentemente,
el rectocele puede ser lateral o posterior,
en función del lugar donde exista debilidad del músculo puborrectal.
Fig. 11
No hay que confundirlo con el prolapso o intususcepción rectal,
que es una invaginación transitoria de la mucosa.
El prolapso rectal puede ser interno cuando la mucosa del recto o sigma distal se invagina dentro del canal anal o externo cuando la mucosa se exterioriza a través del canal anal.
Es importante tener en cuenta que estas entidades raramente aparecen de forma independiente.
Fig. 12
Los aspectos relevantes que deben ser incluidos en el informe radiológico son:
- Describir los hallazgos morfológicos relevantes en las estructuras de soporte (adelgazamientos,
atrofia o rotura del elevador del ano y ligamentos periuretrales) y la existencia de cirugías previas.
- Describir los órganos prolapsados y especificar si el descenso se produce en reposo o solamente durante el esfuerzo.
- Detallar el número de compartimentos implicados.
Cuando están implicados los tres: debilidad global del suelo pélvico. Fig. 13
- Podemos medir el descenso de los órganos: las medidas de las líneas M,
H,
el diámetro transverso del hiato urogenital y el ángulo del plano del elevador se pueden indicar y nos sirven para comparar.